Syndrome de Prader-Willi (SPW)

Section II : Outils portant sur les soins primaires : Santé physique
50 © 2012 Centre Surrey Place
CONSIDÉRATIONS RECOMMANDATIONS
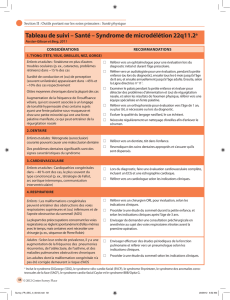
1. TYONG TÊTE, YEUX, OREILLES, NEZ, GORGE
Enfants : Strabisme et myopie courants
Plani er un test des potentiels évoqués auditifs du tronc cérébral
(PEATC) chez les nouveau-nés.
Procéder à une évaluation ophtalmologique avant l’âge de 2 ans,
en portant une attention particulière au strabisme et à l’acuité visuelle.
Adultes : Acuité visuelle plus souvent a aiblie
que dans la population en général Dépistage visuel (Ligne directrice no11)1
2. DENTAIRE
Enfants : Salive épaisse et visqueuse pouvant
prédisposer à la carie dentaire
Des délais dans l’éruption des dents, et un
encombrement dentaire peuvent survenir
Promouvoir une saine hygiène dentaire chez les nourrissons et les
enfants en utilisant des brosses à dents en mousse souple, en plus de
produits dentaires (dentifrice, gomme à mâcher sans sucre, rince-
bouche) a n de stimuler la production de salive.
Plani er des examens dentaires réguliers en portant une attention
particulière à l’encombrement des dents et aux caries.
Référer en orthodontie, au besoin.
3. CARDIOVASCULAIRE
Adultes : Un cœur pulmonaire est une
complication cardiovasculaire couramment
observée chez les personnes obèses, ou qui
présentent une apnée obstructive du sommeil
(AOS) signi cative
Les complications cardiorespiratoires reliées à
l’obésité sont des causes courantes de décès
L’hypertension est fréquemment rapportée,
mais n’est pas courante chez les enfants
Procéder à une évaluation cardiaque (Ligne directrice no 13)1
incluant une consultation en cardiologie pour les patients très obèses.
Traiter l’obésité sous-jacente (voir plus bas).
4. RESPIRATOIRE
Enfants : À risque de présenter des troubles
respiratoires du sommeil
Une mort subite peut survenir en raison
d’une obstruction respiratoire au début d’un
traitement par hormone de croissance
Certains tolèrent mal les infections des voies
respiratoires supérieures.
Procéder à des études du sommeil de routine pendant la petite
enfance et l’enfance, et avant de débuter un traitement par hormone
de croissance, de même que 3 mois après l’instauration de ce traitement.
S’assurer d’avoir une anamnèse du sommeil détaillée, puis plani er
une étude du sommeil avant une anesthésie et en présence de signes
de détresse respiratoire, d’apnée du sommeil, ou d’obésité.
Tout enfant atteint du syndrome Prader-Willi, qui a une infection des
voies respiratoires supérieures, devrait être évalué le plus tôt possible.
Adultes : À risque de présenter des troubles
respiratoires du sommeil
Les complications cardiorespiratoires
représentent la cause la plus fréquente de
décès
S’assurer d’avoir une anamnèse du sommeil détaillée, en portant
une attention aux troubles du sommeil, à tout type/niveau
d’obésité, au ron ement, à l’asthme, aux infections respiratoires, et à
une somnolence diurne excessive.
Envisager de plani er une étude du sommeil et de référer le patient
vers un pneumologue et un ORL, le cas échéant.
Tableau de suivi – Santé – Syndrome de Prader-Willi (SPW)
Forster-Gibson et Berg 2011
Surrey_FR_SEC_II_50-62.indd 50 20/09/12 8:52 AM

© 2012 Centre Surrey Place 51
Tableau de suivi – Santé – Syndrome de Prader-Willi (SPW)
CONSIDÉRATIONS RECOMMANDATIONS
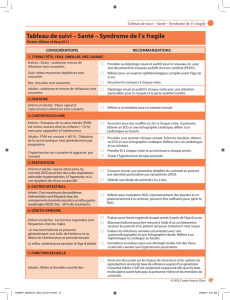
5. GASTROINTESTINAL ET NUTRITION
Enfants : Les préoccupations initiales sont
le re ux gastro-œsophagien (RGO) et une
ingestion insu sante dus à une pauvre
succion
Retard de croissance courant dans la
petite enfance, suivi par l’apparition d’une
hyperphagie et d’une obésité tôt dans
l’enfance
Apparition de calculs biliaires dans ~10 % des
cas.
Parésie gastrique courante
S’assurer d’avoir une anamnèse gastro-intestinale et nutritionnelle
complète.
Procéder à une évaluation de la déglutition au moyen d’une vidéo
de uoroscopie chez les nouveau-nés selon les préoccupations cliniques.
Surveiller les habiletés alimentaires et évaluer le besoin d’assistance.
Éduquer les dispensateurs de soins quant à la nécessité d’un régime
alimentaire faible en calories et la surveillance de l’environnement
a n de prévenir un accès trop facile à la nourriture.
Surveiller la diète, la nutrition, l’activité physique et l’obésité, et noter
le poids sur un tableau standardisé de courbe de croissance.
Référer l’enfant vers une diététicienne ou un médecin qui a de
l’expérience avec le SPW si possible, a n de dresser un plan
alimentaire approprié et sécuritaire.
Référer l’enfant vers un gastroentérologue, un nutritionniste ou une
diététicienne selon le cas. Des programmes de maîtrise du
comportement devraient aussi être mis en place.
Adultes : Obésité courante en l’absence d’un
régime et de mesures de sécurité alimentaires
Des vomissements indiquent souvent
une maladie très sévère (p. ex., nécropsie
gastrique)
Parésie gastrique courante
Grattage de l’anus courant et susceptible de
provoquer des ssures/saignements du colon
Constipation due à une hypotonie aussi
courante
S’assurer d’avoir une anamnèse gastro-intestinale et nutritionnelle
complète. Surveiller la diète, la nutrition et l’obésité. Référer le patient
vers un gastroentérologue, une diététicienne ou un médecin qui a
de l’expérience avec le SPW. Mettre en place une diète adaptée
Rouge, Jaune, Vert (RJV)2, adaptée aux besoins énergétiques
(mesurés idéalement par une calorimétrie indirecte) et des mesures
de sécurité alimentaire.
La maîtrise du comportement devrait être assurée en consultation
avec un spécialiste du comportement.
Lors de vomissements, l’adulte atteint du SPW nécessite une
évaluation immédiate, et possiblement une imagerie médicale.
Fournir des multivitamines quotidiennement.
Mettre en place les interventions préventives nécessaires pour
prévenir et traiter la constipation.
6. GÉNITOURINAIRE
Enfants : Cryptorchidie dans 80 % – 90 % des
cas
Une adrénarche précoce peut survenir
Un retard et un développement partiel à la
puberté sont communs chez les deux sexes
Véri er la descente des testicules avant l’âge de 2 ans.
Référer les garçons vers un urologue en présence d’une
cryptorchidie (c.-à-d., absence de 1 ou 2 testicules dans le scrotum).
Envisager de référer le patient vers un endocrinologue ou un
gynécologue ou urologue selon les signes cliniques pouvant
indiquer la nécessité d’une hormonothérapie substitutive.
Adultes : Un développement partiel à la
puberté est commun chez les deux sexes
Référer le patient vers un gynécologue ou un urologue, selon les
signes cliniques et pour consultation concernant l’hormonothérapie
substitutive chez les deux sexes.
7. FONCTION SEXUELLE
Adultes : Les hommes, et la plupart des
femmes, sont stériles
Bien que la grossesse soit peu probable, des
cas ont été rapportés
Éduquer et si sexuellement actif, conseiller.
Envisager la contraception chez les femmes qui ont des
menstruations.
Surrey_FR_SEC_II_50-62.indd 51 20/09/12 8:52 AM

Section II : Outils portant sur les soins primaires : Santé physique
52 © 2012 Centre Surrey Place
CONSIDÉRATIONS RECOMMANDATIONS
8. MUSCULOSQUELETTIQUE
Enfants : Scoliose dans 30 % – 70 % des cas
Dysplasie de la hanche dans ~10 % des cas
Prévenir l’ostéoporose dès l’enfance
Déterminer s’il y a dysplasie de la hanche tôt dans la petite enfance et
avant l’âge de 2 ans.
Déterminer s’il y a scoliose dès la petite enfance.
Surveiller à l’aide de radiographies et référer vers un chirurgien
orthopédique le cas échéant (le moment des interventions
chirurgicales est in uencé par la gravité de la scoliose et le degré de
maturation squelettique).
S’assurer d’un apport adéquat de calcium et de vitamine D dès
l’enfance.
Adultes : Scoliose et ostéopénie/ostéoporose
courantes chez les deux sexes
Une cyphose peut aussi survenir
Déterminer s’il y a scoliose et cyphose au moyen de radiographies de
la colonne et référer vers un chirurgien orthopédique le cas échéant.
S’assurer d’un apport adéquat en calcium et en vitamine D.
Déterminer régulièrement s’il y a ostéoporose au moyen d’une
densitométrie osseuse.
Référer le patient vers un endocrinologue pour évaluer la possibilité
d’un traitement hormonal a n de favoriser une meilleure santé osseuse.
9. NEUROLOGIQUE
Enfants : Hypotonie courante entraînant une
altération ou absence des ré exes de déglutition
et de succion
L’hypotonie s’améliore graduellement avec le
temps
La narcolepsie/cataplexie est plus courante que
dans la population en général
Épilepsie dans ~10 % des cas
Procéder à une évaluation clinique, en portant une attention aux
réductions d’activités motrices et aux retards psychomoteurs.
Consulter les spécialistes appropriés, selon les signes cliniques.
Traiter l’épilepsie comme dans la population en général.
10. COMPORTEMENT /SANTÉ MENTALE
Enfants et adultes : Grattage cutané excessif
courant et ayant tendance à s’aggraver avec l’âge
Comportements inadaptés graves aussi courants
(incluant les troubles obsessionnels compulsifs.
Une psychose peut survenir chez les adolescents
et les adultes. Certaines caractéristiques du
SPW (p. ex., crises de colère, agression, troubles
obsessionnels compulsifs, anxiété, troubles de
l’humeur) peuvent être traitées au moyen d’une
médication appropriée
La rispéridone, si elle est indiquée, n’entraîne
généralement pas de prise de poids
Examiner la peau pour tout signe de grattage excessif, d’œdème et de
plaies.
Les étudiants ont besoin d’un programme de maîtrise du
comportement, a n de respecter leurs besoins alimentaires. Éviter
les activités occupationnelles et éducationnelles qui comportent de
la nourriture. Si nécessaire, référer vers un psychologue ou un
psychiatre familier avec le SPW pour aider à distinguer entre des
problèmes de comportement et un trouble mental.
Surrey_FR_SEC_II_50-62.indd 52 20/09/12 8:52 AM

© 2012 Centre Surrey Place 53
Tableau de suivi – Santé – Syndrome de Prader-Willi (SPW)
CONSIDÉRATIONS RECOMMANDATIONS
11. ENDOCRINIEN
Enfants : L’hypothyroïdie, le diabète sucré
(type II) et les dé cits en hormones de
croissance et en hormones sexuelles peuvent
se présenter
Une thérapie par hormones de croissance
(THC) et des modi cations alimentaires
strictes peuvent normaliser le morphotype
Insu sance surrénale centrale possible dans
~60 % des cas3
Référer l’enfant vers un endocrinologue pédiatrique spécialisé
en SPW, dès que le diagnostic est con rmé, a n d’évaluer les bienfaits
possibles d’un traitement par hormone de croissance (THC). Une
référence en chirurgie orthopédique serait aussi indiquée avant le
début de la THC.
Référer vers un ORL a n d’évaluer les voies respiratoires supérieures
et de véri er si les amygdales sont en ammées et s’il y a des
adénoïdes avant de débuter la THC.
Avant et pendant la THC, véri er s’il y a hypothyroïdie, diabète et
scoliose. (Voir le point 4 plus haut pour d’autres évaluations
recommandées avant l’instauration d’une THC.)
À partir de l’âge de 2 ans, évaluer les enfants obèses a n de détecter
un diabète sucré (type II).
Référer vers un endocrinologue, le cas échéant, pour évaluer la
possibilité d’un traitement hormonal (voir le point 6 plus haut).
Procéder à un dosage du cortisol chez tous les enfants.
Adultes : Comme pour les enfants, des dé cits
d’hormones de croissance et d’hormones
sexuelles continuent à être diagnostiqués
Une THC chez les adultes peut aider à prévenir
l’obésité et à améliorer la force et l’endurance
Procéder à une évaluation clinique en portant une attention à la
fonction thyroïdienne, au diabète sucré (type II), et à l’hypogonadisme.
Référer vers un endocrinologue, le cas échéant, pour évaluer la
pertinence d’un traitement hormonal (hormones de croissance et
(ou) hormones sexuelles).
12. AUTRES
Les causes moléculaires du SPW di èrent
(p. ex., selon l’ordre d’incidence : la
délétion, la disomie uniparentale, troubles
d’empreinte génomique) et ont une in uence
sur les risques de récurrence, et sur les
manifestations cliniques possibles
Référer, le cas échéant, vers une clinique de génétique pour une
évaluation et du counseling.
Ressources
Onze lignes directrices sur les tableaux de suivis des personnes ayant le syndrome Prader-Willi ont
été révisées et comparées. (Pour la liste complète des références, consulter le site à l’adresse
www.surreyplace.on.ca/Clinical-Programs/Medical-Services/Pages/PrimaryCare.aspx)
Sites Web sur le syndrome Prader-Willi pouvant aider les familles et les dispensateurs de soins
Prader-Willi Syndrome Association USA www.pwsausa.org/
Prader-Willi Syndrome Network (Ontario) www.pwsnetwork.ca/pws/index.shtml
Pittsburgh Partnership, Specialists in Prader-Willi Syndrome www.pittsburghpartnership.com
Élaboré par : Forster-Gibson, Cynthia, MD, PhD; Berg, Joseph M, MB, BCH, MSC, FRCPSYCH, FCCMG
Experts cliniciens réviseurs
Nous remercions les cliniciens suivants d’avoir révisé ce document et apporté des suggestions utiles.
Karen Balko, RD
Coordonnatrice de la Prader-Willi Syndrome Clinic, North York General Hospital
Toronto, Ontario
Surrey_FR_SEC_II_50-62.indd 53 20/09/12 8:52 AM

Section II : Outils portant sur les soins primaires : Santé physique
54 © 2012 Centre Surrey Place
Glenn Berall, MD
Chef du Département de pédiatrie, North York General Hospital
Toronto, Ontario
Suzanne B. Cassidy, MD
Professeure de pédiatrie clinique,
Division de la génétique médicale
University of California, Irvine, California
Références
1. Sullivan WF, Berg JM, Bradley E, Cheetham T, Denton R, Heng J, Hennen B, Joyce D, Kelly M, Korossy M, Lunsky Y,
McMillan S. Soins primaires aux adultes ayant des dé ciences développementales : Lignes directrices consensuelles canadiennes. Can
Fam Physician 2011;57:e154-68.
2. Balko K. Red yellow green: system for weight management. Toronto: Ontario Prader-Willi Syndrome Association; 2005.
3. de Lind van Wijngaarden RF, Otten BJ, Festen DA, Joosten KF, de Jong FH, Sweep FC, et al. High prevalence of central adrenal
insu ciency in patients with Prader-Willi syndrome. J Clin Endocrinol Metab. 2008 May;93(5):1649-54.
Surrey_FR_SEC_II_50-62.indd 54 20/09/12 8:52 AM
1
/
5
100%