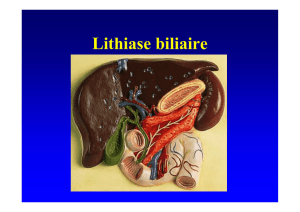
Pathologies acquises

Pathologie ano-rectale acquise
Pierre-Yves Mure
Pierre-Yves Mure
Lyon
Lyon
DESC 2007
DESC 2007

Plan
Plan
•
•Fissures anales
Fissures anales
•
•Suppurations anales et périnéales
Suppurations anales et périnéales
•
•Prolapsus rectaux
Prolapsus rectaux
•
•Traumatismes périnéaux
Traumatismes périnéaux
•
•Pathologie tumorale
Pathologie tumorale
•
•Condylomes
Condylomes
•
•Pathologie hémorroïdaire
Pathologie hémorroïdaire

I. Fissures anales de l
I. Fissures anales de l’
’enfant
enfant

Fissures anales de l
Fissures anales de l’
’enfant
enfant
•
•Surtout entre 1 à 3 ans
Surtout entre 1 à 3 ans
(
( >
> )
)
•
•Constipation
Constipation ++++
++++
(condition nécessaire à l
(condition nécessaire à l’
’apparition de la fissure)
apparition de la fissure)
•
•Signes cliniques
Signes cliniques
- Douleur
- Douleur
. Survient exclusivement pendant l
. Survient exclusivement pendant l’
’exonération
exonération
. Aggrave la constipation
. Aggrave la constipation
(appréhension de la selle)
(appréhension de la selle)
- Rectorragie
- Rectorragie
. Souvent mineures
. Souvent mineures
. Visibles sur la selle ou les couches
. Visibles sur la selle ou les couches

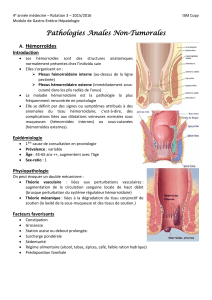
Présentation clinique
Présentation clinique
•
•Ulcération mise en évidence en écartant les plis radiés de l
Ulcération mise en évidence en écartant les plis radiés de l’
’anus
anus
•
•Forme en raquette
Forme en raquette
(2/3 des cas)
(2/3 des cas)
sinon linéaire ou arrondie
sinon linéaire ou arrondie
•
•Siège généralement médian et antérieur chez l
Siège généralement médian et antérieur chez l’
’enfant
enfant
•
•Parfois repérée par capuchon cicatriciel
Parfois repérée par capuchon cicatriciel
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
1
/
59
100%