Commentaire_Martin - Canadian Family Physician

GO
CFPlus
Soigner les maladies et les malaises chroniques
Carmel M. Martin MB BS MSc PhD MRCGP
Can Fam Physician 2007;53:2086-2091
Commentaire
Suite ➨ 2
INFORMATION COMPLÉMENTAIRE
Le fardeau personnel et économique des maladies
et malaises chroniques pose un sérieux défi aux
Canadiens1. Les politiques publiques sont fortement
axées sur les maladies chroniques et insistent sur une
restructuration du système de santé sous forme de diffé-
rents modèles visant à améliorer la prévention et la prise
en charge des maladies chroniques2,3. En tant que prin-
cipaux dispensateurs de soins chroniques, les médecins
de famille sont appelés à relever ces défis. La médecine
familiale est-elle tiraillée entre le fardeau des maladies
chroniques et les restructurations du système? Ou bien la
médecine familiale est-elle en face de multiples possibili-
tés d’actualiser ses principes fondamentaux?
Nature des problèmes
Si les ouvrages cliniques et les politiques et organisa-
tions reliées à la santé ne font souvent pas de distinc-
tion entre maladie chronique et malaise chronique, ce
sont deux notions différentes qu’il importe de préci-
ser (Tableau 14-6). La maladie chronique est définie en
fonction de la classification biomédicale des maladies
et elle inclut le diabète, l’asthme et la dépression4. Le
malaise chronique désigne l’expérience personnelle de
vivre avec les afflictions qui accompagnent souvent les
maladies chroniques. Les systèmes de santé n’y prêtent
souvent pas attention, parce qu’il n’entre pas dans une
catégorie biomédicale ou administrative6. Les principes
de la médecine familiale préconisent pour les maladies
chroniques des soins centrés sur le patient5.
Les maladies et les malaises chroniques se pro-
duisent selon des interdépendances complexes et se
poursuivent pendant toute la vie. Ils sont grandement
influencés par la situation socioéconomique, l’éduca-
tion, l’emploi et l’environnement2. Par conséquent, à
moins de régler les problèmes concernant les déter-
minants sous-jacents de la santé, du bien-être et du
contexte communautaire, grâce à une série de mesures
de promotion de la santé et d’autonomisation dans la
gamme des situations, allant de la santé à la maladie
et au malaise, l’écart dans les résultats chez les plus
démunis continuera de s’élargir2.
Modèle de soins chroniques
Le modèle de soins chroniques (MSC) se définit comme
la prévention, le diagnostic, la prise en charge et la pal-
liation des maladies chroniques. Il est accepté interna-
tionalement comme la principale réponse stratégique
aux maladies chroniques7. Ce modèle exige la restructu-
ration des soins de santé pour procurer des régimes de
prestation des services de santé continus, coordonnés et
à multiples facettes3. Le MSC se fonde sur une synthèse
critique par Cochrane des interventions en matière de
soins chroniques7. Par exemple, au nombre des princi-
paux éléments du MSC, tels qu’identifiés dans la recher-
che publiée8, figure ce qui suit:
• des processus personnels et thérapeutiques à l’ap-
pui de soins proactifs, y compris la planification et la
coordination des soins, l’établissement ou la coordi-
nation des rendez-vous et du suivi;
• des outils d’aide à la décision pour les dispensateurs,
notamment des guides de pratique et des protocoles
pour la prise en charge de la maladie;
• des systèmes d’information pour un accès opportun
aux renseignements pertinents;
• du soutien permettant l’autonomisation du patient dans
la prise en charge de ses soins;
• des ressources communautaires pour renseigner et
appuyer les patients;
• le soutien systémique des soins aux maladies chro-
niques pour tous les dispensateurs qui font partie de
réseaux de soins.
Une synthèse des études contrôlées randomisées et
d’études avant-après sur diverses composantes du MSC
corrobore son bien-fondé, quoiqu’aucune étude publiée
n’évalue l’effet global du modèle complet et que les
résultats obtenus ne soient pas concluants sur la façon
Ce document présente des renseignements qui complémentent un article paru dans Le Médecin de famille canadien, accessible en ligne à
www.cfp.ca. Le matériel éducatif qu’il contient est considéré valide à la date de la publication, sauf indication du contraire. Les décisions
cliniques doivent toujours être individualisées et le MFC n’assume aucune responsabilité associée à l’utilisation de ce matériel par les
patients ou les professionnels de la santé.

2
de mettre en œuvre les composantes adaptées9. Ce MSC
est néanmoins adapté et adopté par la plupart des pro-
vinces au Canada. Les premières à le faire ont été la
Colombie-Britannique et l’Alberta et le modèle a vu le
jour d’ouest en est, avec le Group Health Seattle et le
groupe Wagner. L’Organisation mondiale de la santé
donne son aval à l’adaptation et à l’adoption sur le plan
local. Ces modèles favorisent la proactivité des patients,
des communautés et des dispensateurs; des soins inté-
grés et coordonnés, qui incluent des services en cabinet
à l’appui de la conformité aux guides de pratique clini-
que et de la promotion de soins structurés et planifiés; le
travail en équipe; la coordination des soins; et l’appui à
une autogestion par le patient (Tableau 27).
Variantes dans les stratégies de soins
À l’heure actuelle, alors que les variantes locales du MSC
sont mises en œuvre, d’intenses activités sont aussi en
marche pour intégrer la médecine familiale - une disci-
pline médicale - dans des modèles de soins primaires
(SP) et de soins de santé primaires (SSP).
Le modèle de soins médicaux est l’expression utilisée
pour l’ensemble des interventions pour lesquelles tous
les médecins sont formés en médecine occidentale. Cet
ensemble comprend la présentation du problème, l’anam-
nèse, l’examen, les tests auxiliaires au besoin, le diagnos-
tic, le traitement, le pronostic avec ou sans traitement,
tous fondés sur un système de classification biomédicale4.
Les soins de santé primaires incorporent les soins
personnels avec la promotion de la santé, la préven-
tion des maladies et le développement communau-
taire. La philosophie des SSP comporte des principes
qui interconnectent l’équité, l’accès, l’autonomisation,
l’autodétermination communautaire et la collaboration
intersectorielle. Elle présuppose une compréhension des
déterminants sociaux, économiques, culturels et politi-
ques de la santé10.
Les soins primaires sont plus ciblés sur le plan clini-
que et peuvent être considérés comme une sous-com-
posante du système des SSP11. Jusqu’à tout récemment,
les SP étaient considérés comme les soins de santé four-
nis par une profession médicale représentant le point
d’entrée dans le système de santé. Les soins primaires
au Canada sont de plus en plus de nature interdiscipli-
naire, compte tenu des infirmières et des autres profes-
sionnels de la santé et des services communautaires qui
travaillent en équipe avec des médecins de famille.
Les nouvelles orientations des SSP, énoncées dans
la Déclaration de Montevideo de 200512, dont le Canada
est signataire, sont principalement en réaction aux défis
émergents des maladies chroniques transmissibles et
non transmissibles dans le contexte de services de santé
qui restent axés sur les paradigmes des soins actifs13.
Le Tableau 3 montre les modèles de systèmes de santé
en évolution dans lesquels la médecine familiale fonc-
tionne ou fonctionnera à l’avenir pour offrir des soins
pour les maladies et les malaises chroniques au Canada,
en se fondant sur le modèle des maladies biomédicales
d’une spécialité médicale14.
Principes de la médecine familiale
La médecine familiale intègre maladie et malaise. Les
médecins de famille s’engagent à intégrer une recher-
che sensible, compétente et appropriée de la maladie.
Ils font preuve d’une compréhension de l’expérience de
la maladie que vit le patient (en particulier, ses idées,
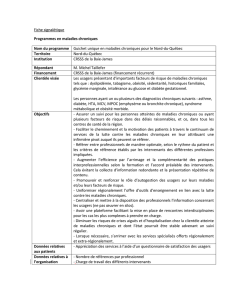
Tableau 1. Descriptions des maladies chroniques et des malaises chroniques
EXPRESSION DÉFINITION
Maladies chroniques Les maladies chroniques ont plusieurs dénitions: de longue durée, souvent précédées par une longue
période de latence et caractérisées par une évolution clinique prolongée; d’étiologie multifactorielle; sans
traitement curatif déni, changements graduels avec le temps, évolution asynchrone et hétérogénéité dans la
susceptibilité de la population4.
Les maladies dites chroniques peuvent être des maladies non transmissibles, comme le diabète, les
cardiopathies, les bronchopneumopathies obstructives chroniques, le cancer et la dépression, et des maladies
transmissibles, comme le sida.
Les maladies chroniques font référence à un diagnostic catégorisé dans le système biomédical en fonction
de l’étiologie, de la pathophysiologie, des signes, des symptômes et du traitement, qui implique aussi une
longue durée prévue et l’absence de traitement curatif4. Les problèmes médicaux, les syndromes et les
troubles sont semblables mais sont moins bien dénis4.
Malaises chroniques Les malaises chroniques désignent l’expérience de perturbations physiques ou dans la santé à long terme5,
qu’ils soient reliées à une maladie transmissible ou non transmissible, un problème médical, un syndrome ou
un trouble; et la façon dont la personne vit avec cette perturbation et la gère; c’est l’expérience de
sensations intrusives déplaisantes et indésirables sur le plan physique ou mental, incluant des phénomènes
comme la fatigue, la faiblesse, l’anomie, la confusion ou le stigmate social6.

ses sentiments et ses attentes) et des répercussions du
malaise sur la vie du patient5.
Parmi les rôles principaux du médecin de famille
figure celui de «guérir» le patient en plus de prendre en
charge la maladie5. Il ne s’agit pas simplement de s’at-
taquer aux composantes biologiques de la maladie. Si
on se limite à cibler la maladie, on perd de nombreu-
ses possibilités au chapitre de la prise en charge de la
maladie chronique, de l’autogestion et de la prévention.
De plus, les programmes du MSC ou de prise en charge
des maladies chroniques peuvent se concentrer sur
une phase particulière des soins chroniques et exclure
les soins à la personne et ses malaises, en particulier
lorsque le modèle de la maladie se désintègre, comme
dans la phase des soins préterminaux3. Par conséquent,
les médecins de famille devront de plus en plus assumer
la première responsabilité des soins aux particuliers, à
leur famille et à leurs communautés. Il leur faudra cou-
vrir l’évolution asynchrone hétérogène des maladies et
des malaises chroniques durant toute la vie, les soins
aux problèmes asymptomatiques jusqu’aux soins actifs,
chroniques et palliatifs.
La médecine familiale est une discipline communau-
taire. L’amélioration des soins chroniques dans le sys-
tème de santé, les communautés, les organisations, la
3
Tableau 2. Modèle de soins chroniques: Les éléments essentiels d’un système de soins de santé qui favorisent des soins de
grande qualité pour les maladies chroniques. Les 2 éléments sous-entendus mais «manquants» des 4 principes de la médecine
familiale sont la centralité de l’expérience du patient, y compris l’autogestion (ombrage bleu) et le rôle de la médecine familiale dans
des modèles multiples de systèmes de santé (ombrage vert).
Soutien à l’autogestion
Autonomiser les patients et les préparer à gérer leurs soins de santé. On encourage les patients à se xer des objectifs, à identier les
obstacles et les difcultés et à surveiller leur propre état. Divers outils servent de rappels visuels. Rappeler aux patients leur rôle dans
la prise en charge de leur santé. Utiliser des stratégies de soutien efcaces à l’autogestion qui incluent l’évaluation, l’établissement
des objectifs, le plan d’action, la solution de problèmes et le suivi. Organiser les ressources internes et communautaires pour qu’elles
permettent d’appuyer les patients dans leur autogestion sur une base continue (p. ex. groupes d’intérêts).
Implication communautaire
Mobiliser les ressources communautaires qui répondent aux besoins des patients: ressources communautaires, de l’école au
gouvernement, de l’organisation sans but lucratif à l’organisme d’auto-assistance. Augmenter les efforts des systèmes de santé pour
maintenir l’appui aux patients souffrant de malaises chroniques, leur participation et leur activité.
Systèmes de santé
Créer une organisation qui dispense des soins de grande qualité et sécuritaires. Le plan d’activités d’un système de santé reète son
engagement à appliquer le modèle des soins chroniques dans l’ensemble de l’organisation. Les cliniciens dirigeants sont des membres
visibles et dévoués de l’équipe. Soutenir visiblement les améliorations à tous les échelons de l’organisation, en commençant par le
premier dirigeant. Encourager un règlement ouvert et systématique des erreurs et des problèmes de qualité.
Conception des modes de prestation
Assurer des soins efcaces et efcients et l’appui à l’autogestion. Les visites régulières et planiées de manière proactive, qui tiennent
compte des objectifs du patient, aident la personne à se garder en santé optimale et permettent aux systèmes de santé de mieux
gérer leurs ressources. Les visites font souvent appel aux habiletés de plusieurs membres de l’équipe. Dénir les rôles et répartir les
tâches entre les membres de l’équipe que comportent des interactions planiées pour donner des soins fondés sur les données
scientiques. Fournir des services de gestions de cas cliniques pour les cas complexes qui se font suivre régulièrement par l’équipe de
soins. Donner aux patients des soins qu’ils comprennent et adaptés à leurs antécédents culturels.
Outils d’aide à la décision
Promouvoir des soins conformes aux données scientiques et aux préférences du patient. Les cliniciens ont un accès facile aux guides
de pratique fondés sur les plus récentes données probantes pour le traitement des problèmes chroniques. La sensibilisation à la
formation continue insiste sur l’utilisation des standards. Intégrer les guides de pratiques fondés sur les données scientiques dans la
pratique clinique au quotidien. Renseigner les patients sur les guides de pratique fondés sur les données scientiques et leur donner
des renseignements pour encourager leur participation. Intégrer l’expertise des consultants et les soins primaires.
Systèmes d’information clinique
Organiser les données pour faciliter l’efcience et l’efcacité des soins. Une liste inclusive (registre) des patients atteints d’une
maladie chronique donnée donne les renseignements nécessaires à la surveillance de l’état de santé du patient et réduit les
complications grâce à des rappels opportuns à l’intention des dispensateurs et des patients. Identier les sous-populations pertinentes
pour des soins proactifs. Faciliter la planication thérapeutique individuelle. Partager l’information avec les patients et les
dispensateurs pour coordonner les soins. Surveiller le rendement de l’équipe de pratique et du système de soins. Pour en savoir plus
sur le modèle de soins chroniques, visitez le http://www.improvingchroniccare.org/.
Adaptation de Wagner et al.7

pratique clinique et avec les patients15 exige ce qui suit:
une approche axée sur le patient plutôt que sur la mala-
die; la continuité dans la prise en charge, les relations
et l’information; l’intégration des secteurs, des discipli-
nes et des soins médicaux, préventifs et centrés sur la
population; des modèles de financement et d’incitation
appropriés. Il faut des possibilités de mobilisation de la
communauté et des partenariats dans les décisions entre
MF, professionnels, patients, aidants naturels, hôpitaux
et membres de la communauté, ainsi que l’autonomi-
sation des personnes, des familles et des communautés,
dans la santé comme dans la maladie.
Le médecin de famille est une ressource pour une
population définie de patients. La médecine familiale
reconnaît que certains membres de la communauté et
groupes défavorisés sont aux prises avec des risques de
maladie exagérément plus élevés, une plus grande souf-
france dans leurs malaises et moins de capacités de faire
face aux maladies et aux malaises que la population en
général, en raison de la pauvreté, de l’exclusion sociale
et d’autres désavantages2. Les médecins de famille se
servent judicieusement des demandes de consultations
auprès des spécialistes et des ressources communau-
taires; la gestion des ressources maximise l’efficience
du système et peut mettre à profit les possibilités au
sein d’un réseau communautaire de dispensateurs pour
assurer l’efficacité des ressources.
La relation médecin-patient constitue l’essence du
rôle du médecin de famille. Conséquence involontaire
des changements au système, les soins centrés sur la
maladie et la population pourraient faire oublier de plus
en plus la guérison des malaises grâce à une relation
4
Tableau 3. Modèles de systèmes de santé en évolution dans lesquels fonctionne la médecine familiale: Aucun des
modèles ou systèmes n’est distinct et tous changent constamment en adoptant les idées des autres et en les adaptant. Les 2
éléments sous-entendus mais «manquants» des 4 principes de la médecine familiale sont la centralité de l’expérience du patient, y
compris l’autogestion (texte en bleu) et le rôle de la médecine familiale dans des modèles multiples de systèmes de santé (texte en
vert).
CARACTÉRISTIQUES DU
MODÈLE DE SYSTÈME DE
SANTÉ
MODÈLE DE SOINS
CHRONIQUES
MÉDECINE FAMILIALE EN TANT
QUE SPÉCIALITÉ MÉDICALE
SOINS PRIMAIRES
MULTIDISCIPLINAIRE
NOUVELLES ORIENTATIONS
DES SOINS DE SANTÉ
PRIMAIRES
Vision de la santé Absence; contrôle de la
maladie; qualité de vie
Absence; contrôle de la
maladie
Absence; contrôle de la
maladie; qualité de vie
Bien-être positif
Centre du contrôle Gestionnaire du système
de santé, autogestion
Médecins Professionnels de la
santé
Communautés, familles,
individus
Insistance principale Systèmes de santé
Autogestion par le
patient
Dispensateurs
Individus
Prévention de la maladie
du berceau à la tombe
et contrôle par des
interventions médicales
Axés sur la pratique
Prévention de la maladie
du berceau à la tombe,
prise en charge et soins
par des interventions des
dispensateurs
Axés sur la population
et la communauté
Améliorer la vie saine et
l’équité dans la famille
et la communauté de
l’individu
Dispensateurs de soins
de santé
Systèmes
multidisciplinaires, y
compris la collaboration
entre médecins, secteurs
et communautés
Médecins de famille avec
d’autres professionnels
de la santé
Médecins de famille
comme membres
d’équipes
multidisciplinaires
Réseaux
multidisciplinaires
incluant des MF et une
collaboration
intersectorielle
Stratégies de promotion
de la santé
Systèmes de prévention
et de prise en charge
des maladies dans tous
les secteurs de la santé
Autogestion,
coordination des soins,
données probantes et
implication
communautaire
Interventions médicales
et systèmes
Paradigme des soins
actifs entre les soins
secondaires et tertiaires;
guides de pratique
fondés sur des données
probantes
Système de santé de
premier niveau
Prévention et prise en
charge des maladies
chroniques; soins
structurés et planiés;
autogestion avec le
soutien de
professionnels, de pairs
et de la famille
Systèmes de santé de la
population
Promotion de la santé,
prévention, soins
autogérés et soutien
pour malaises
chroniques; aborder les
questions d’inégalités et
des déterminants;
autonomisation de la
communauté;
responsabilisation
Adaptation de Rogers et al.14

personnelle à long terme entre le patient et le médecin12.
Par contre, situer l’individu, la famille et la communauté
au centre du système avec les soins aux maladies et
malaises chroniques devrait permettre de restructurer
les soins, permettant d’accorder plus d’importance à
l’autogestion des soins, ainsi que la reconnaissance des
malaises et du soutien nécessaire dans leur contexte
communautaire et des déterminants de la santé.
Cadre de soins chroniques
Les principes de la médecine familiale concernent à la
fois les maladies et les malaises chroniques, au moyen
de soins longitudinaux, centrés sur le patient, fondés
sur la relation, intégrés et adaptés à la communauté
(Tableau 4). Par conséquent, ces principes sont en
synergie avec le MSC, quoique ce dernier accorde moins
d’importance au rôle du médecin de famille et à la rela-
tion médecin-patient. Dans la mise en œuvre respective
des SP et des SSP en tant que systèmes multidiscipli-
naires et centrés sur la population, l’importante res-
tructuration du système concorde à la fois avec le MSC
et les principes de la médecine familiale. Cependant, la
multiplicité des approches peut causer de la confusion
et de la frustration. Il faut donc établir explicitement un
cadre de soins chroniques cohérents pour s’adapter à
la façon dont fonctionne la médecine familiale. Un tel
cadre permettrait de définir le cheminement à suivre
durant leur vie par les personnes en santé, malades ou
affligées de malaises et les rôles de la médecine fami-
liale au chapitre de la prévention, du traitement et des
soins. En l’absence d’un tel cadre sur lequel recueillir
des données factuelles, il se cache des menaces tout
autant que des opportunités.
La comparaison des rôles des principes de la méde-
cine familiale par rapport aux modèles de systèmes de
santé dans lesquelles fonctionne la médecine familiale
—modèles de soins chroniques, de soins médicaux, de
SP et de SSP—décrits dans les Tableaux 2 et 4, a permis
de cerner des lacunes et des synergies. Plus précisément,
les malaises et la guérison grâce à une relation person-
nelle médecin-patient à long terme peuvent être mis de
côté, si on accorde trop d’importance à une approche
axée sur la maladie ou centrée sur la population. Aucun
des modèles de systèmes n’est distinct et tous changent
constamment, en adoptant les idées des autres et en les
adaptant. Les 2 éléments qui «manquent» manifestement
5
Tableau 4. Correspondance exploratoire entre les principes de la médecine familiale et les modèles changeants de
systèmes de santé: Modèles de soins chroniques, de soins médicaux, de soins primaires et de soins de santé primaires.
MODÈLE
PRINCIPES DE LA MÉDECINE FAMILIALE*
MODÈLE DE SOINS
CHRONIQUES
MÉDECINE FAMILIALE
EN TANT QUE SPÉCIALITÉ
MÉDICALE
MÉDECINE FAMILIALE
INTÉGRÉE AUX SOINS
PRIMAIRES
NOUVELLES
ORIENTATIONS DES
SOINS DE SANTÉ
PRIMAIRES
La médecine familiale situe l’expérience du
patient en état de santé, de maladie et de
malaise au cœur des systèmes de santé.
L’autonomisation, ainsi que l’autogestion des
soins et le soutien des pairs et de la
communauté, sont essentiels.
++ 0 ? +
Le médecin de famille est un clinicien compétent
qui intègre la prise en charge de la maladie et la
compréhension des malaises.
? ++ ? ?
La médecine familiale est une discipline
communautaire.
? + ++ ++
Le médecin de famille est une ressource pour une
population dénie de patients.
+ + ++ ++
La relation médecin-patient constitue l’essence
du rôle du médecin de famille.
? + ++ 0
La médecine familiale fonctionne dans de
multiples modèles de systèmes de soins de
santé—dirigeant et adaptant la restructuration du
système de santé.
++ 0 + ++
++—rôle important, +—faible rôle,
?—rôle possible 0—aucun rôle actuel.
*Les 2 éléments sous-entendus mais «manquants» des 4 principes de la médecine familiale sont la centralité de l’expérience du patient, y compris l’auto-
gestion (ombrage bleu) et le rôle de la médecine familiale dans des modèles multiples de systèmes de santé (ombrage vert).
 6
6
 7
7
1
/
7
100%