Guidelines F web2007.qxd:Guidelines F webjan06.qxd

Lignes directrices pour les examens d’imagerie diagnostique
Première édition 2005

2
Table des matières
Avant-propos 3
Préface 4
Introduction 5
Comment utiliser les lignes directrices 6
La grosesse et la protection du fœtus 6
Optimisation de la dose de radiation 7
Communications avec un département d’imagerie diagnostique 8
Techniques d’imagerie 8
Abréviations 11
Bibliographie 12
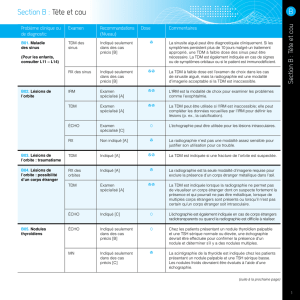
A. Tête (y compris les problèmes ORL) 13
B. Cou – Tissus mous (pour le rachis, consulter les sections C et J) 18
C. Rachis (pour les traumatismes, consulter la section J) 20
D. Appareil locomoteur 23
E. Système cardiovasculaire 30
F. Thorax 35
G. Système gastro-intestinal 37
H. Système urogénital et surrénales 49
I. Obstétrique et gynécologie 55
J. Traumatisme 57
K. Cancer 66
L. Pédiatrie 77
M. Imagerie du sein 87
L’ ASSOCIATION CANADIENNE DES RADIOLOGISTES
1740, boulevard Côte-Vertu
Saint-Laurent, (Québec) H4L 2A4
Téléphone : (514) 738-3111
Télécopie : (514) 738-5199
Courriel : guidelines@car.ca
Site Web : www.car.ca
ISBN 0-9699557-2-3, Dépôt légal, Bibliothèque nationale
du Québec, Octobre 2005
Le présent document est aussi disponible en anglais.

La CAR voudrait aussi remercier tous ceux qui ont été consultés par
les membres du comité consultatif de leur contribution à cette première
édition des Lignes directrices de la CAR pour les examens d’imagerie
diagnostique.
Ces lignes directrices destinées aux médecins veulent les aider à prendre
des décisions sur les examens d’imagerie appropriés dans des cas donnés.
L’élaboration de telles lignes directrices n’est pas sans soulever des contro-
verses, et des décisions difficiles doivent être prises pour incorporer des
opinions qui peuvent être opposées. Le document inclut des niveaux
de preuves scientifiques pour aider le médecin à évaluer le bien-fondé du
conseil donné.
Ces lignes directrices ne veulent pas restreindre le rôle du médecin dans
le processus de prise de décision concernant les études d’imagerie à
demander. Elles sont basées sur des opinions d’experts ou sur des études
de cas et ne devraient absolument pas être utilisées pour limiter la liberté
du médecin traitant pour déterminer et prescrire des examens d’imagerie
pour ses patients, car c’est lui qui en a la responsabilité ultime. Une telle
utilisation de ces lignes directrices constituerait un abus et pourrait nuire
à la qualité des soins à un patient donné. Les lignes directrices se veulent
un guide pour les médecins traitants et la préséance doit toujours être
donnée aux discussions entre le radiologue et le médecin, surtout lors de
rencontres d’équipes multidisciplinaires. Il serait inacceptable d’utiliser ces
lignes directrices autrement.
L’introduction des lignes directrices dans la pratique requiert la coopéra-
tion de tous ceux qui se préoccupent des soins de santé au patient et,
en bout de ligne, leur efficacité dépend d’une formation appropriée et de
procédures de mise en oeuvre acceptées localement.
Avant-propos
Les lignes directrices de la CAR pour les examens d’imagerie diagnostique
ont été élaborées par un comité d’experts de la CAR en collaboration
avec la Société canadienne de médecine nucléaire (SCMN). Elles se
basent sur le document du Collège royal des radiologues intitulé
Making the Best Use of a Department of Clinical Radiology: Guideline
for Doctors, cinquième édition.
Le Collège royal des radiologistes (RCR) n’a pas été impliqué dans
l’adaptation, traduction ou autres changements apportés aux
Lignes directrices. De ce fait, le RCR ne peut accepter aucune
responsabilité quand à la fiabilité de ces Lignes directrices ou
eur application dans les situations cliniques au Canada.
En élaborant ces lignes directrices, le panel d’experts de la CAR s’est
particulièrement intéressé à l’utilisation appropriée des tomodensitométrie
(TDM) et de l’IRM, notamment lorsque l’utilisation clinique de ces technolo-
gies est perçue comme controversée. Un consensus a permis d’identifier
13 conditions cliniques pour déterminer l’efficacité des technologies, en
fonction du diagnostic du suivi thérapeutique. L’Office canadien de
coordination de l’évaluation des technologies de la santé (OCCETS) a
collaboré à l’évaluation des examens cliniques et systématiques des TDM
et de l’IRM pour des problèmes du thorax, des systèmes cardiovasculaire
et neurologique. À l’aide d’une stratégie de recherche déterminée à l’avance,
les documents récents sur le sujet ont été extraits des principales bases de
données médicales. Les études ont été retenues selon les critères suivants :
design de l’étude, groupe de population et interventions. Les textes publiés
ont ensuite été organisés et revus à part. Les résultats ont été présentés
au panel d’experts qui a par la suite utilisé ces résultats information pour
suggérer et raffiner les recommandations présentes dans ce document.
La présente publication n’aurait pas été possible sans le travail
acharné et le dévouement des membres du comité des lignes directri-
ces de la CAR et de la SCMN :
Membres du comité des lignes directrices (CAR)
Dr Martin Reed, Responsable Dr Doug Neilson
Dr Bruce Bristowe Dr John O’Neil
Dr B. St. J. Brown M. Normand Laberge
Dr Brent Burbridge Mme Maria Kalivas
Dr Robert Fradet Mme Annie Bilodeau
SCMN – Équipe de révision
Dr Peter Hollett, président de la SCMN
Dr Jean-Pierre Cliche
Dr Phil Cohen
Dr Karen Gulenchyn
Dr Chris Marriott
Dr Helen Nadel
Dr Christopher O’Brien
Nous aimerions aussi remercier ProMed & Associates, OCCETS ainsi
que tous les autres organismes qui ont permis la rédaction de ces
lignes directrices.
3
La publication des Lignes directrices de la CAR
a été rendue possible grâce à l’appui financier
de la Fondation radiologique canadienne.
Cette Fondation a pour mission d'encourager le
développement de la radiologie et d'en évaluer
l'impact sur l’avenir du réseau de la santé.
Afin de maintenir à jour les Lignes directrices de la CAR,
l’appui financier de la Fondation est nécessaire. Pour faire
un don : http://www.car.ca/fondation/ ou contacter
Marie-Noëlle Bouillon, 514-738-3111 poste 205.
Fondation
radiologique
canadienne

Bien que nous ayons consulté des experts dans l’élaboration de ce
document et bien que la méthodologie se soit fondée sur les
meilleures données factuelles, certaines décisions ne concorderont
vraisemblablement pas avec la pratique locale. Les faits sont parfois
contradictoires et cela a nécessité des compromis et de l’interprétation.
Vos commentaires seront les bienvenus pour mettre à jour ces lignes
directrices dans les prochaines éditions.
Préface
Le présent document a été préparé pour aider les médecins traitants à
utiliser le mieux possible les services d’un département ou d’une
clinique d’imagerie diagnostique. Les lignes directrices ont été conçues
pour assimiler, évaluer et mettre en oeuvre les derniers faits et opinions
sur les meilleures pratiques actuelles.
Le rôle du médecin est primordial pour justifier un examen et dépend
de chaque cas clinique. Les lignes directrices ne doivent pas servir à
restreindre la liberté des médecins d’étudier chaque cas de la meilleure
manière possible.
L’utilisation constante de telles recommandations peut entraîner une
réduction du nombre de demandes d’examens inappropriés et par
conséquent une réduction de l’exposition à la radiation médicale [1, 2,
3, 4]. Cependant, le premier objectif de ce document est d’améliorer la
pratique clinique. Des lignes directrices comme celles-ci sont plus
efficaces si elles font partie d’un dialogue clinicoradiologique entre
les médecins qui donnent des soins particuliers à un patient. Elles
sont à l’intention de tous les médecins qui demandent des examens.
La classification des niveaux de preuve correspond à des types de
recommandations selon le système élaboré par le US Department of
Health and Human Services, Agency for Health Care Policy and
Research [5, 6]. Ces niveaux sont les suivants :
[A]
• Études diagnostiques de haute qualité dans lesquelles un nouveau
test est comparé de façon indépendante et à l’aveugle avec une
gamme appropriée de patients
• Revue systématique et méta-analyses de telles études de haute
qualité
• Lignes directrices en pratique diagnostique clinique / règles en
matière de décisions cliniques validées par une série de tests
[B]
• Études qui donnent une comparaison à l’aveugle et indépen-
dante du nouveau test et de la référence standard dans une série
de patients non consécutifs ou confinés à un éventail restreint
• Études dans lesquelles la référence standard n’a pas été effectuée
sur tous les sujets
• Revues systématiques de telles études
• Lignes directrices en pratique diagnostique clinique / règles en
matière de décisions cliniques validées par une série de tests
[C]
• Études dans lesquelles la référence standard n’était pas objective
• Études dans lesquelles la comparaison entre le nouveau test et la
référence standard n’était pas à l’insu ou indépendante
• Études dans lesquelles des résultats de test positifs et négatifs ont
été vérifiés à l’aide de différentes références standards
• Études effectuées sur une série de patients inappropriés
• Opinions d’experts
4

Comme le terme l’indique, une ligne directrice n’est pas une contrainte
rigide pour la pratique clinique, mais se veut une bonne pratique en
vertu de laquelle on peut considérer le besoin du patient. Ce ne sont
pas des règles absolues, même s’il faut de bonnes raisons pour les
ignorer. Aucune série de recommandations ne pourra faire l’unanimité
et vous devriez discuter de tout problème avec vos radiologues.
La préparation de lignes directrices est devenue une sorte de
science, de nombreux documents étant publiés pour traiter de
cette discipline. En particulier, les experts ont proposé une
méthodologie détaillée sur l’élaboration, la production et l’évaluation
de lignes directrices [9-15, 17]. Selon cette méthodologie, l’élaboration
d’une seule ligne directrice solide scientifiquement constitue un effort
académique non négligeable. En ce qui a trait aux problèmes cliniques
dans ce document, procéder strictement de cette façon aurait
impliqué trop de temps et de ressources. Néanmoins, tout a été mis
en oeuvre pour que la préparation des lignes directrices et des recom-
mandations respecte la méthodologie.
Quelles images sont prises?
Tous les départements d’imagerie devraient avoir des protocoles pour
chaque situation clinique courante. Il n’y a donc pas de recommanda-
tions précises sur cet aspect. Qu’il suffise de dire que tous les
examens devraient être optimisés de façon à obtenir le maximum
d’information avec le minimum de radiation. Il est important d’être
conscient de cela, car l’imagerie effectuée peut ne pas être ce à quoi
le médecin traitant s’attend.
Pour qui ces lignes directrices ont-elles été conçues?
Ces lignes directrices sont à l’intention de tous ceux qui demandent
un examen d’imagerie diagnostique, en particulier les omnipraticiens.
La gamme d’examens disponibles à divers professionnels de la santé
doit être déterminée en consultation avec les spécialistes en radiologie
et en médecine nucléaire locaux, en tenant compte des ressources
disponibles. Les recommandations peuvent aussi être utiles à ceux qui
veulent vérifier comment les examens sont demandés dans un
département ainsi que la charge de travail [7, 16].
Introduction
Pourquoi des lignes directrices sont-elles nécessaires?
Un examen utile est celui dans lequel le résultat – positif ou négatif –
changera la gestion clinique et/ou augmentera la confiance dans le
diagnostic du médecin. Un nombre important d’études radiologiques
ne répondent pas à ces objectifs et peuvent augmenter sans raison
l’irradiation du patient [7, 16]. Les principales causes d’utilisation
inutile de la radiologie sont :
1. La répétition d’examens déjà faits ailleurs: par exemple,
dans un autre hôpital, dans une clinique externe, dans un autre
département. EST-CE QUE CELA A DÉJÀ ÉTÉ FAIT? Il faut tout
faire pour obtenir les pellicules et rapports précédents. Les trans-
ferts de données numériques à l’aide de liens électroniques comme
les systèmes PACS / RIS pourront être utiles à cet égard.
2. Un examen fait alors qu’il est peu probable qu’il affecte la
gestion du patient: parce que les résultats « positifs » anticipés ne
sont habituellement pas pertinents, par exemple dans le cas de
la dégénération de la moelle épinière (aussi « normale » que les
cheveux gris quand on arrive à un certain âge) ou parce qu’un
résultat positif est fort peu probable. EN AI-JE BESOIN?
3. Un examen trop hâtif: c’est-à-dire avant que la maladie n’ait
progressé ou que le problème ait été résolu ou avant que les
résultats ne puissent influencer le traitement. EN AI-JE BESOIN
MAINTENANT?
4. Effectuer un examen inapproprié. Les techniques d’imagerie
se développent rapidement. Il est souvent utile de discuter du type
d’examen avec un spécialiste en radiologie clinique ou en médecine
nucléaire avant de la demander. EST-CE QUE C’EST LA
MEILLEURE OPTION?
5. Omettre de donner l’information clinique appropriée et
les questions auxquelles l’étude d’imagerie devrait répondre.
De telles lacunes peuvent mener à l’utilisation de la mauvaise
technique (par exemple l’omission d’une vue essentielle). EST-CE
QUE J’AI EXPLIQUÉ LE PROBLÈME?
6. Abus des examens. Certains médecins se fient davantage aux
examens que d’autres. Certains patients y trouvent du réconfort.
EST-CE UN EXAMEN SUPERFLU?
Quels conseils est-il possible d’obtenir?
Dans certaines situations cliniques des lignes directrices fermes ont
été établies. Les lignes directrices sont :
des énoncés élaborés systématiquement pour aider
le médecin et le patient dans leurs décisions concernant
les soins de santé appropriés dans
des circonstances cliniques données... [8]
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
1
/
91
100%