UE12 : APPAREIL RESPIRATOIRE Cours n°5 : Physiologie de la

Ronéo n°2 Page 1/16
UE12 appareil respiratoire
Pr DENJEAN
30.01.13 - 13h30 à 15h30
Ronéotypeuse : Marie Pradier
Ronéolecteur : Benjamin Chevalier
UE12 : APPAREIL RESPIRATOIRE
Cours n°5 :
Physiologie de la respiration

Ronéo n°2 Page 2/16
PLAN
I. Introduction
II. Présentation du système respiratoire
1. Généralités
2. Anatomie du thorax
3. L’arbre bronchique
4. Les résistances
III. Mécanique ventilatoire
1. Modélisation expérimentale & mécanisme
2. Elasticité du système :
3. Interface air-tissu : tension superficielle et surfactant
IV. Relations pression-volume
1. Relation poumon-volume
2. Relation pression et volume lors d’un mouvement thoraco pulmonaire
3. Compliance et Volumes pulmonaires
4. Méthode de mesure du volume résiduel par la méthode de dilution de l’hélium
5. Résumé sur les volumes pulmonaires:
V. Résistances des voies aériennes et pathologies associées
1. Les résistances : rappels et définitions
2. Mesure de l’expiration forcée
3. Syndromes obstructifs et restrictifs

Ronéo n°2 Page 3/16
I. Introduction
La respiration c’est ce qui permet d’apporter de l’oxygène aux tissus périphériques.
La physiologie de la respiration comprend l’étude :
- De la ventilation (commande, effecteurs, mécanique, contrôle) : aspect mécanique de la
respiration
- Des échanges gazeux et des transports des gaz dans l’organisme (conduction, convection,
diffusion)
- Des voies aériennes et fonctions non respiratoires du poumon (épuration, métabolisme,
équilibre acido-basique)
- Des adaptations.
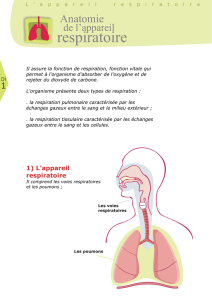
II. Présentation du système respiratoire
1. Généralités
Le contrôle de la respiration se fait au niveau des
centres respiratoires, dans le tronc cérébral, qui
fonctionnent de façon automatique et permettent
d’envoyer des ordres moteurs via les motoneurones
aux muscles respiratoires. Ces muscles permettent à la
paroi thoracique de se modifier et de changer
de volume.
De façon automatique il y a une adaptation des
mouvements respiratoires aux besoins métaboliques.
Eventuellement, on peut observer des influences
corticales : décision de l’apnée ou d’hyperventilaton
peut-être volontaire.
La respiration met en jeu un système actif (les
muscles respiratoires) et un système passif (les
poumons).
C’est donc un système automatique (on n’a pas à y penser) qui est modulé par un certain nombre
de signaux :
- L’efficacité des échanges gazeux est perçue par chémorécepteurs périphériques (carotide et
aorte) et centraux (au niveau centres respiratoires), qui sont sensibles au niveau d’O2 et de
CO2.
En fonction de ce qu’ils perçoivent, ils envoient des signaux aux centres respiratoires qui vont
ensuite permettre d’augmenter ou diminuer la ventilation.
- Signaux provenant des poumons et de la cage thoracique qui renseignent sur le volume du
poumon ou de la cage thoracique aux centres respiratoires, qui vont ensuite modifier la
ventilation.

Ronéo n°2 Page 4/16
2. Anatomie du thorax
Paroi thoracique :
- Elle est constituée par les côtes et les muscles, c’est une paroi rigide.
- Elle est limitée au-dessus par les 2 clavicules, en dessous par les 2 coupoles diaphragmatiques
(le diaphragme sépare thorax de l’abdomen).
- Sous la paroi se situe la plèvre.
La plèvre possède un feuillet pariétal qui se situe directement sous la paroi et un feuillet
viscéral collé à la surface du poumon ; la plèvre est donc une enveloppe qui entoure les 2
poumons.
La plèvre permet au poumon d’être raccordé de façon très étroite à la paroi thoracique.
Entre les 2 feuillets se situe un espace virtuel contenant un mince film liquidien avec une
pression qui est négative (soit une pression inférieure à la pression barométrique
atmosphérique considérée comme nulle).
Elle renferme :
- Le médiastin au milieu présente le cœur en avant et les gros vaisseaux (l’artère pulmonaire et
ses 2 branches, la crosse aortique et aorte descendante)
- en arrière : l’œsophage,
- les voies aériennes intra-thoraciques
Remarques :
- Les voies aériennes supérieures sont extra-thoraciques. Ce sont les fosses nasales, le
pharynx et le larynx.
Les voies aériennes inférieures sont extra et intra-thoraciques. Ce sont la trachée extra-
thoracique, la trachée intra-thoracique et l’arbre bronchique (ou le parenchyme pulmonaire).
- Les voies aériennes extra-thoraciques sont directement en rapport avec la pression
barométrique alors que dans les voies aériennes intra-thoraciques sont soumises à la pression
intra-thoracique (= la pression pleurale légèrement négative).
- La mesure de la pression thoracique peut s’effectuer avec une petite sonde reliée à un
manomètre que l’on introduit dans l’œsophage : la pression œsophagienne mesurée est la
même que celle du thorax.
- La paroi thoracique renferme des organes anatomiquement proches les uns des autres et
physiologiquement interdépendants.
En pathologie, cela peut avoir des conséquences néfastes importantes (fistules entre œsophage
et trachée ou entre œsophage et bronches).
3. L’arbre bronchique
Rappel anatomique :
Voies aériennes supérieures : Narines fosses nasales pharynx (base de langue) épiglotte
glotte larynx trachée. En arrière se trouve l’œsophage.
Remarque :
Le carrefour aéro-digestif se situe en arrière de la trachée et en avant de l’œsophage. Le croisement
entre les voies aériennes et les voies digestives est un point dangereux : si de l’air passe dans
l’œsophage ce n’est pas très grave mais si du liquide entre dans la trachée, cela peut-être très
dangereux. Pour le bon fonctionnement de ce système qui a une régulation automatique, il faut fermer
l’épiglotte sur la glotte au moment de la déglutition pour éviter les fausses routes. Au moment de la
parole, un temps d’apnée suffisant est nécessaire. Ce système nécessite des régulations très précises.

Ronéo n°2 Page 5/16
La trachée se divise en 2 bronches
principales
- A droite dans le poumon droit qui a
3 lobes (supérieur, moyen et inférieur)
- A gauche dans le poumon gauche
qui a 2 lobes (supérieur et inférieur)
Puis ces bronches se divisent en bronches
segmentaires bronches sous
segmentaires ... saccule alvéolaire
De la trachée à la 15ème génération de
bronche (= la bronchiole terminale) :
présence de zones bronchiques qui ne
servent qu’à conduire des gaz à
l’inspiration et à expiration il ne se
produit alors aucun échange gazeux avec
la circulation. Il s’agit de l’espace mort
anatomique.
Contrairement à cela il se produit des échanges gazeux avec les vaisseaux présents au niveau des
bronchioles respiratoires, canaux alvéolaires et saccules alvéolaires.
Arbre bronchique d’un adulte :
D = diamètre, S = surface de section, n = nombre de divisions
- Trachée : D = 2cm, S= 3 cm2
- Voies aériennes centrales (bronches segmentaires et sous segmentaires) :
D = 1-2 mm, S = 10 cm2, n = 1000
- Voies aériennes périphériques (de la petite bronche au saccule alvéolaire) :
D = 0.5 mm, S = 1m2, n = 1 Million
La surface de section est grande car le diamètre est très petit et n est très élevé
4. Les résistances
Formule des résistances à l’écoulement gazeux :
R = P/V’
Avec P = Pression motrice (qui fait entrer et sortir l’air) et V’ le débit.
Au départ, on a une toute petite section et une seule voie aérienne : les frottements dus au passage de
l’air sont importants. Plus on descend dans l’arbre bronchique, moins il y a de résistance à
l’écoulement de l’air car l’ensemble de la section devient de plus en plus important.
Ainsi, les résistances à l’écoulement gazeux sont plus importantes dans les voies
aériennes centrales que dans les voies aériennes périphériques.
On a la répartition suivante :
- 50% voies aériennes supérieures
- 40% voies aériennes centrales
- 10% voies aériennes périphériques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%