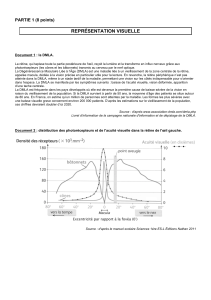
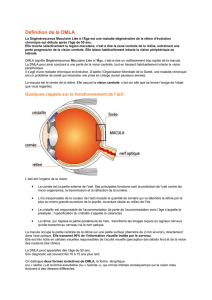
Affections curables - Lions Clubs de France

JMV
Affections
cécitantes
curables

AMBLYOPIE

L’ Amblyopie
•C’ est une insuffisance de la vision,
parfois congénitale ou acquise dans les
premiers mois de la vie.
•La forme la plus courante – unilatérale -
résulte d’un manque de maturation de la
fonction visuelle pour une raison optique
(amétropie) ou physique (strabisme).

•En l’absence de diagnostic et de prise en
charge, la fonction visuelle reste
médiocre. L’amblyopie est souvent
associée au strabisme.
•Après l’ âge de 6 ans, les chances
d’obtenir une vue satisfaisante sont très
réduites.
•D’ où la nécessité de dépister le plus
précocement possible ce défaut.

•L’amblyopie a des conséquences
évidentes sur le développement de
l’enfant en particulier avec les
difficultés scolaires qu’elle
entraîne.
•Elle concerne 2% des enfants. De
plus, on estime que 12% des enfants
de 3 ans présentent des défauts de
la vue.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
1
/
53
100%