La LH ( luteinizing hormone ou hormone lutéinisante) est une

LH
La LH (luteinizing hormone ou hormone lutéinisante)
est une hormone polypeptidique sécrétée selon un mode
pulsatile par les cellules gonadotropes hypophysaires,
au niveau de l’antéhypophyse. C’est une glycoprotéine
de masse relative environ 38 kDa, constituée de deux
chaînes αet â ,liées par liaison non covalente. La
chaîne αest commune aux autres hormones antéhypo-
physaires (FSH, TSH), la chaîne âet la glycosylation
conditionnent l’activité biologique et immunologique
spécifique de la LH. La sécrétion de la LH est sous la
dépendance d’un facteur hypothalamique, la LH-RH,
hormone libératrice de l’hormone lutéinisante ou
GnRH, hormone libérant les gonadotropines. Le rétro-
contrôle de la sécrétion de LH dépend de la sécrétion
pulsatile de la LH-RH, des taux circulants de LH et
des stéroïdes sexuels. La demi-vie plasmatique de la LH
circulante est brève (20 minutes). Le récepteur de la LH
est commun àcelui de l’hCG et est présent sur les cel-
lules de la thèque interne, sur les cellules de la granulosa
àpartir du stade préovulatoire chez la femme et sur les
cellules de Leydig chez l’homme. Le catabolisme de la
LH est hépatique après désialylation, l’élimination est
urinaire ou par internalisation au niveau des organes
cibles.
Les dosages sériques de LH sont réalisés par des tech-
niques de type «sandwich »immunométriques, la
molécule de LH étant reconnue par deux anticorps
monoclonaux préparés contre des sites antigéniques
éloignés l’un de l’autre. Ces techniques éliminent les
réactions croisées avec les autres peptides porteurs de
la même chaîne α.Certains dosages immunométriques
ont parfois été pris en défaut et ne détectaient pas la
LH, d’où la notion de LH «invisible »(affinité insuffi-
sante ?spécificité des anticorps ?), mais biologiquement
active, contrastant avec un taux normal de FSH. Les
demandes de dosages de LH sont souvent associées aux
dosages de FSH, sauf dans le cadre des stimulations
ovariennes.
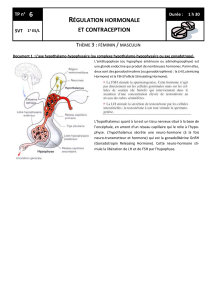
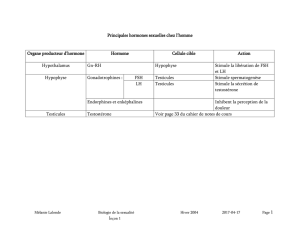
Chez la femme, la LH agit conjointement avec la FSH
pour stimuler l’ovulation. La LH stimule la croissance
terminale du follicule dominant. Les estrogènes exer-
çant un rétrocontrôle positif au niveau hypothalamique
et hypophysaire, un pic de LH est sécrété, déclenchant
36 heures plus tard la rupture du follicule mûr, classi-
quement vers le 12–13
e
jour du cycle. Après l’ovulation,
la sécrétion de LH induit la sécrétion de progestérone
par le corps jaune. Lors du cycle menstruel, la pulsati-
lité et l’amplitude sont variables :environ un pulse
toutes les 90 minutes en phase folliculaire précoce,
toutes les 70 minutes au moment du pic ovulatoire.
L’amplitude des pulses est minimale en phase follicu-
laire et maximale en phase lutéale précoce.
Avec l’âge, l’épuisement progressif du capital ovocy-
taire entraîne une diminution progressive des sécrétions
de progestérone, puis d’estradiol ;les taux de FSH
s’élèvent alors progressivement, puis ceux de LH, et
l’aménorrhée s’installe :c’est la ménopause, où le
tableau biologique classique présente des taux élevés de
FSH et de LH, associés àdes taux effondrés d’estradiol.
L’extrême variabilité hormonale observée en période de
périménopause ne permet pas d’affirmer une «méno-
pause »auvudes taux de FSH, de LH et d’estradiol :
seule une aménorrhée datant de plus de 1anouplus
chez une femme d’environ 50 ans permet de poser un
diagnostic définitif de ménopause.
Les taux sériques de LH chez la femme sont variables
en fonction de son âge et de la période de son cycle
menstruel. Lors de l’exploration d’une femme pour
hypofertilité, il est conseillé d’effectuer le prélèvement
sanguin en début de cycle, vers le 4
e
–5
e
jour du cycle.
Les valeurs sont pour un taux de base, àtitre indicatif :
•phase folliculaire :2,4 à12,6 UI/l ;
•ovulation :14à95,6 UI/l ;
•phase lutéale :1à11,4 UI/l ;
•après ménopause :7,7 à60UI/l.
Dans le cadre de l’aide médicale àlaprocréation, le
dosage de la LH est utile pour suivre la désensibilisation
hypophysaire par les analogues de la LH-RH (Decapep-
tyl
®
,triptoréline, Suprefact
®
,buséréline…). Cet hypo-
gonadisme induit permet de stimuler, grâce àl’emploi
de FSH recombinantes, le recrutement et la maturation
des follicules sans pic sécrétoire de LH, jusqu’à la date
préprogrammée de l’ovulation déclenchée artificielle-
ment par une injection d’hCG. Le monitorage de ces
ovulations est assuré conjointement par des dosages de
LH et d’estradiol, associés àdes contrôles échogra-
phiques des ovaires, pour repérer et apprécier la crois-
sance des follicules recrutés.
Chez l’homme, la LH intervient de manière indirecte
mais indispensable dans la spermatogenèse en stimulant
les cellules de Leydig du testicule, qui expriment àleur
surface le récepteur de la LH et la sécrétion de la testo-
stérone. La LH est indispensable au maintien d’un taux
intratesticulaire élevé de testostérone, nécessaire àla
spermatogenèse. La pulsatilité de la LH est stable, la
fréquence des pulses est de l’ordre de un toutes les 60 à
90 minutes, mais de faible amplitude. La sécrétion de
la testostérone est ainsi pulsatile, néanmoins «tampon-
née »par la liaison aux protéines de transport, type
SBP.
Les valeurs usuelles, àtitre indicatif, chez l’homme,
pour un taux de base, sont de 1à10UI/l.

Tableau4.ValeursdelaLHchez la fille, pour un taux de base
Âge(ans) <2 2–5 6–12 9–13 10–15 12–17
StadepubertaireIIIIIII–IV Réglées
LH (UI/l) 0,4–1,5 0,3–1,2 0,3–2 0,5–2,5 0,5–4,5 2,1–9,5
Tableau5.ValeursdelaLHchez le garçon, pour un taux de base
Âge(ans) <2 2– 45–7 8–10 11–13 11–15 13–18
StadepubertaireIII II III–IV
LH (UI/l) <0,2 <1,5 <1,5 <1,5 <2 0,5–3 1–14,3
Chez l’enfant, les dosages de FSH, associés àceux de
LH, sont couramment prescrits lors de l’exploration de
troubles pubertaires. L’axe hypothalamo-hypophysaire
subit d’abord une première activation dans la période
néonatale (4–6 premiers mois de vie), puis une période
de quiescence avec des valeurs observées très basses de
FSH et de LH. Vers 8–10 ans, sous l’influence de la
LH-RH hypothalamique, les taux de FSH, puis ceux
de LH augmentent dans le sang circulant au cours des
2années précédant l’apparition des caractères sexuels
secondaires. Les taux de base présentent de grandes
variations inter-patients, avec des chevauchements
entre les différents stades pubertaires décrits par
Tänner. Le développement pubertaire est caractérisé
par l’apparition d’une sécrétion pulsatile de LH au
cours de la nuit, en relation avec les phases de sommeil
paradoxal, et par la constitution d’une réserve hypo-
physaire en LH, qui peut être mise en évidence lors du
test de stimulation par la LH-RH.
Les valeurs usuelles, àtitre indicatif, sont décrites pour
les enfants, en fonction des stades pubertaires, aux
tableaux 4et5.
☞Estradiol (17
β
), FSH, Progestérone, Sous-unité
α
libre,
Stades pubertaires, Test àlaLH-RH, Test au citrate de
clomifène
(Bouchard P, Kipfer-CoudreauS.
Gonadotrophines:structure, physiologie, indicationsthérapeutiques.
In :Blanc B, Porcu G.
Stérilité.
Rueil-Malmaison :Arnette, 2002 ;pp. 37-45.
Dubest C, PugeatM.
Gonadotrophineshypophysaires :physiologie et exploration fonction-
nelle.
EMC-Endocrinologie-Nutrition 2005 ;10-017-0-10, 8p.
1
/
2
100%