L`iode-131 et la thérapie des troubles thyroïdiens

WWW.PROFESSIONSANTE.CA
|
juillet – août 2013
|
QUÉBEC PHARMACIE
|
15
L’iode-131 et la thérapie des troubles thyroïdiens
OBJECTIFS D’APPRENTISSAGE:
1. Comprendre la médecine nucléaire, plus spéciquement la radiopharmacie;
2. Connaître la place des antithyroïdiens, de la chirurgie, et plus particulièrement de l’iode-131 dans la thérapie
des désordres thyroïdiens;
3. Conseiller les patients sur le traitement à l’iode radioactif et les précautions nécessaires lors de son utilisation.
À première vue, un patient sera réticent à rece-
voir de la radioactivité en raison d’une conno-
tation dangereuse. Pourtant, la radioactivité se
révèle bénéque en médecine nucléaire, car elle
permet de réaliser des diagnostics et des traite-
ments à l’aide d’agents radiopharmaceutiques.
Un de ces agents, l’iode-131, est particulière-
ment important dans les troubles et cancers
thyroïdiens. Cet article permettra au pharma-
cien de s’initier à la radiopharmacie pour
mieux conseiller son patient. Une introduction
à la radiopharmacie sera présentée, en plus des
caractéristiques de l’iode-131 et des pathologies
pour lesquelles il est utilisé.
Médecine nucléaire et radiopharmacie
La médecine nucléaire est l’ensemble des appli-
cations médicales utilisant des substances
radioactives. Aussi appelées « produits radio-
pharmaceutiques » ou « traceurs radioactifs »,
ces substances sont des médicaments contenant
un ou plusieurs radionucléides. En général, les
examens en médecine nucléaire impliquent
moins de risques que la plupart des autres tech-
niques, comme les biopsies et certaines procé-
dures radiologiques. En eet, certaines biopsies
peuvent impliquer un risque d’infection ou
d’hémorragie. De plus, pour la plupart des exa-
mens diagnostiques, la quantité d’irradiations
lors d’examens en médecine nucléaire est
moindre que celle reçue lors d’examens radiolo-
giques spéciques. Les procédures radiologiques
(rayons X, tomodensitométrie, échographie et
résonance magnétique) étudient les change-
ments anatomiques, alors que la médecine
nucléaire met en évidence la physiologie de l’or-
gane étudié. Par exemple, il est possible d’étu-
dier, à l’aide de la médecine nucléaire, le ot vas-
culaire, la perfusion cérébrale, le métabolisme
hépato biliaire et la dynamique vésiculaire
biliaire, les fonctions de ltration et d’élimina-
tion rénale, les fonctions de remplissage et de
vidange de la vessie, l’ecacité et la rapidité de la
vidange gastrique et la fonction pulmonaire. Il
est aussi possible de déterminer la densité
osseuse et de vérier s’il y a amélioration après
une fracture des os, d’évaluer les dommages car-
diaques après un infarctus du myocarde et de
détecter des cancers1-4.
Les produits radiopharmaceutiques sont
introduits dans le corps humain par voie orale,
parentérale ou inhalée pour visualiser leur tra-
jectoire. La gamma-caméra capte les rayons
émis par le radiopharmaceutique et les enre-
gistre sous forme d’images statiques, dyna-
miques ou en trois dimensions. Cette technique,
la scintigraphie, aide à poser un diagnostic de
façon non invasive et non douloureuse. Les
radiopharmaceutiques sont aussi utilisés en thé-
rapie, car ils peuvent cibler un organe ou tissu
an de le détruire1-3.
L’iode-131
Avant de comprendre l’utilité de l’iode-131, il
faut d’abord s’intéresser à ses caractéristiques
ainsi qu’à celles de l’iode, l’atome d’origine
(tableau I). L’iode est un oligo-nutriment
essentiel à la vie humaine, car il sert à fabriquer
les hormones thyroïdiennes. Si une carence sur-
vient, un retard de croissance et un risque de
retard mental chez l’enfant sont possibles. Une des
manifestations de cette décience est l’apparition
d’un goitre, soit la turgescence de la glande thy-
roïde. Un apport nutritionnel en iode est alors
recommandé an d’éviter ce problème. Pour un
adulte, l’apport journalier en iode recommandé
est de 150 mcg. Les carences en iode ne s’observent
presque plus dans les pays développés du fait des
apports alimentaires. On retrouve de l’iode dans
notre alimentation : poissons, fruits de mer, pro-
duits laitiers, pain et sel de table iodé5-8.
L’iode compte 37 isotopes, dont l’isotope stable
127. Tous les autres sont radioactifs et certains,
dont l’iode-131, sont d’une importance capitale
pour la médecine nucléaire5,9. Lorsque les radio-
nucléides se désintègrent, ils libèrent de l’énergie
sous forme de radiation pour retourner à un état
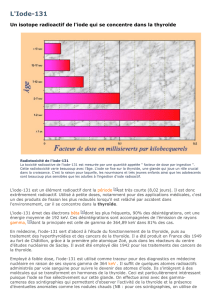
stable. L’iode-131 se désintègre sur une période
d’un peu plus de huit jours, en émettant des
rayons bêta (β-) et gamma (γ) de haute énergie. Il
est produit industriellement dans un réacteur
nucléaire à partir de la ssion de noyaux lourds
(uranium, plutonium, etc.)9,11.
À faible dose, l’iode-131 a une utilité diagnos-
tique. En raison de ses émissions de rayons γ, il
est utilisé comme traceur radiopharmaceutique.
À dose plus élevée, il permet de traiter l’hyper-
thyroïdie et certains cancers de la thyroïdie. Cer-
tains utilisateurs préfèrent l’iode-123 comme
radiotraceur, car il n’émet que des rayons γ, et cet
isotope possède une demi-vie plus courte. Par
contre, l’iode-123 n’est pas oert partout et il est
plus coûteux, car sa production nécessite un
cyclotron9,15.
Pharmacocinétique
Après son administration per os, l’iode-131 est
absorbé rapidement, sous forme d’ions, dans le
tractus gastro-intestinal. Ensuite, la glande thy-
roïde capte l’iode radioactif et la concentration y
est maximale après environ 24 heures. Environ
30 % de la dose sera xée dans la thyroïde et envi-
les pages
bleues
Texte rédigé
par Rita Karam,
Pharm.D., stagiaire
chez Jubilant
DraxImage Inc.
Texte original soumis
le 4 mars 2013.
Texte nal remis
le 24 juin 2013.
Révision: Marie-France Beauchesne, M. Sc. (Pharm.), Pharm. D., professeure titulaire
de clinique, cotitulaire de la Chaire pharmaceutique AstraZeneca en santé respiratoire;
pharmacienne, Centre hospitalier universitaire de Sherbrooke.
Remerciements à France Fournier, technicienne en médecine nucléaire (TEMN)
et chef Support marketing chez Jubilant DraxImage Inc.
Présentation de la patiente
Mme Bequerelle, 42 ans, se présente à la phar-
macie, car elle a remarqué que son état a
changé depuis quelques semaines. Elle dit res-
sentir des palpitations, elle a de la diculté à
dormir et est plus irritable. De plus, elle a
observé une perte de cheveux. Elle vous révèle
avoir déjà eu un épisode d’hyperthyroïdie dans
le passé. Vous pensez donc qu’elle présente un
nouvel épisode d’hyperthyroïdie. Elle dit d’ail-
leurs avoir pris un antithyroïdien, le méthima-
zole, lors de son premier épisode. Elle se
demande si elle devrait en reprendre ou s’il
existe un autre traitement plus efficace
puisque la maladie est revenue. Que faire?
L’auteure et la réviseure scientique ne déclarent aucun conit d’intérêts dans la rédaction de cet article.
QP04_015-022 [Print].indd 15 13-08-09 12:11

16
|
QUÉBEC PHARMACIE
|
juillet – août 2013
|
WWW.PROFESSIONSANTE.CA
ron 70 % sera répartie ailleurs dans l’organisme.
On retrouve de faibles pourcentages de la dose
administrée dans les glandes salivaires, la
muqueuse gastrique, le plexus choroïde et le lait
maternel. L’élimination de l’iode-131, majoritai-
rement rénale, est mesurée par la demi-vie eec-
tive. Cette dernière représente le temps requis
pour qu’un radionucléide introduit dans le corps
humain soit réduit de moitié, résultante de l’ac-
tion combinée de la décroissance radioactive
(demi-vie physique) et de l’élimination biolo-
gique (demi-vie biologique). La fraction fixée
dans la thyroïde a une période eective d’envi-
ron sept jours. La fraction répartie ailleurs dans
l’organisme a une demi-vie eective d’environ
six heures. Une faible proportion de l’iode-131
est éliminée dans les selles, la salive, la sueur et
l’air exhalé1,11,16,17.Andecomprendrel’actionde
l’iode-131, les deux principales pathologies où
l’iode-131 a une importance catégorique seront
revues, soit l’hyperthyroïdie et les cancers dié-
renciés de la thyroïde.
Pathophysiologie de la glande thyroïde
La thyroïde est une glande située dans la partie
inférieure du cou, devant le larynx et juste sous la
pomme d’Adam. Cette glande en forme de papil-
lon est constituée d’un lobe droit et d’un lobe
gauche situés de part et d’autre de la trachée, et
pèse environ 20 grammes. Bien qu’elle soit de
petite taille, c’est un organe très important pour le
contrôle du métabolisme. Elle inue sur celui-ci
grâce aux hormones qu’elle produit à partir de
l’iode: la thyroxine (T
4
) et la triiodothyronine
(T
3
).
Ces dernières existent sous deux formes
dans le sang: la forme libre, active (moins de 1 %),
et celle, inactive, liée à une protéine constituant
les réserves
6,7,16-18
.
La T4plasmatique est convertie dans les cel-
lules en T3par l’action de l’enzyme déiodinase.
L’hormone T3se lie à son récepteur intracellu-
laire et active la synthèse protéique. Ces hor-
mones thyroïdiennes inuent sur presque toutes
les fonctions et activités des organes en stimu-
lant leur métabolisme, comme celui des sucres et
des gras, ainsi que la température du corps et la
fréquence cardiaque. Ces hormones thyroï-
diennes sont aussi impliquées dans la croissance,
le développement, la fonction et le maintien de
tous les tissus. Normalement, les niveaux de T3et
de T4sanguins sont régulés par une hormone, la
thyréostimuline (TSH) ou thyrotrophine, sécré-
tée par l’adénohypophyse. Ainsi, si la sécrétion
de TSH augmente, les niveaux de T3etde T4aug-
menteront et inversement. Il existe également un
mécanisme de rétrocontrôle négatif : lorsqu’une
chute des taux d’hormones thyroïdiennes dans
le sang est perçue, la sécrétion de TSH augmente
et inversement (gure I)6,7,18.
Hyperthyroïdie et goitre
Pathophysiologie
L’hyperthyroïdie est l’hyperfonctionnement de
la glande thyroïde qui provoque une « thyrotoxi-
cose », état clinique caractérisé par une surpro-
duction d’hormones thyroïdiennes. Dans ce cas,
la sécrétion de TSH diminue en raison du rétro-
contrôle négatif. L’hyperthyroïdie subclinique se
caractérise par une TSH supprimée mais par des
taux de T4et de T3libres normaux et par l’ab-
sence de symptômes cliniques apparents6,7,18,19.
Chez les trois quarts des patients, l’hyperthy-
roïdie découle de la présence d’un anticorps
dans le sang: on parle alors de la maladie de
Basedow ou de Graves. L’anticorps stimule la
thyroïde, ce qui provoque une sécrétion exces-
sive d’hormones et peut entraîner une augmen-
tation du volume de la glande engendrant alors
un goitre6,7,18,20.
D’autres maladies ou causes peuvent provo-
quer un goitre (cancer de la thyroïde, thyroïdite
de Hashimoto, etc.). Toutefois, la cause de plu-
sieurs des goitres reste inconnue. Par ailleurs,
une carence en iode peut provoquer son appari-
tion. En eet, en présence d’une carence en iode,
la production d’hormones thyroïdiennes est
réduite. Par conséquent, le corps compense en
haussant la sécrétion de TSH dans le but de pro-
duire une quantité susante de T4 et T3, ce qui
se traduit par une hypertrophie de la glande. En
Amérique du Nord, le problème de carence en
iode a été réglé par l’iodation du sel de table. Par
contre, dans les pays en développement, le pro-
les pages
bleues
II Signes et symptômes de
l’hyperthyroïdie6,18,20,21
Perte de poids
Transpiration
Irritabilité
Insomnie
Rythme cardiaque accéléré
Palpitations
Essouements
Tremblements
Faiblesse musculaire
Douleur musculaire et articulaire
Augmentation de la fréquence
d’élimination des selles
Menstruations irrégulières et/ou
peu abondantes
Démangeaisons sur tout le corps
Ongles cassants
Perte de cheveux
Problèmes ophtalmiques : pour la maladie
de Graves seulement
Exophtalmie
Larmoiement excessif s’aggravant avec
le vent ou une lumière intense
Sensation de sable dans les yeux
Vision dédoublée, oue
I Caractéristiques de l’iode5,9-14
Découvert en 1811 à partir des cendres d’algues marines
Solide cristallin, couleur violette-noire, aspect légèrement métallique,
composé de molécules homonucléaires I2
Vient du terme grec «iodes », qui signie «violet»
Masse volumique: 4,9 g/cm3
Température de sublimation: 184 0C en un gaz très irritant, le di-iode I2
Température de fusion: 114 0C
Peu soluble dans H2O
Soluble dans les solutions aqueuses à pH basique
Se dissout facilement dans les alcools, le chloroforme et les solvants organiques
Utilisations: lampes halogènes, purication de l’eau potable
Utilisations médicales:
■Agent de contraste IV en imagerie médicale: forte opacité aux rayons X
■Teinture d’iode (diiode dissout dans l’alcool): solution antiseptique pour la peau
Isotopes Demi-vie (T1/2) Rayons Utilisation
I-123 13, 2 heures γ - Exploration morphologique
et fonctionnelle de la thyroïde
I-125 59,4 jours γ, X - Curiethérapie de la prostate: implantation
chirurgicale de composants radioactifs
dans la prostate pour détruire la tumeur
et ses prolongements
I-131 8,02 jours γ, X, β-- Exploration morphologique et
fonctionnelle de la thyroïde
- Thérapie thyroïdienne
QP04_015-022 [Print].indd 16 13-08-09 12:11

WWW.PROFESSIONSANTE.CA
|
juillet – août 2013
|
QUÉBEC PHARMACIE
|
17
blème demeure. Durant les premiers stades, la
glande hypertrophiée continue à produire des
quantités normales d’hormones. Le patient est
donc euthyroïdien. On fait alors référence à un
« goitre dius simple » (non toxique et sans baisse
de la TSH). Quelquefois, le volume de la thyroïde
continue à augmenter; elle peut atteindre un
volume critique et présenter des nodules: c’est ce
qu’on appelle un « goitre multinodulaire simple ».
Souvent, contrairement à la thyroïde, ces nodules
produisent des hormones thyroïdiennes en excès
de façon autonome, indépendamment du
contrôle de la TSH. On parle alors d’un « goitre
multinodulaire toxique »6,7,18.
Épidémiologie et étiologie
La maladie de Basedow ou de Graves peut surve-
nir à tout âge, mais elle touche surtout les
femmes âgées de 40 à 50 ans. On ignore encore la
cause de la production d’anticorps dans cette
maladie, mais cette dernière étant héréditaire,
les gènes jouent certainement un rôle. Il est pos-
sible qu’un facteur environnemental (stress
important, tabagisme, post-partum, apport
d’iode, prise de certains médicaments comme
l’amiodarone) la déclenche chez les personnes à
risque sur le plan génétique6,7,20,21.
Quant au goitre, il est plus fréquent chez les
femmes et les personnes âgées6,7,18.
Symptômes
L’hyperthyroïdie subcliniqueest plus discrète
et moins évidente cliniquement. Par contre, ses
conséquences peuvent être inquiétantes,
comme une densité osseuse diminuée et de la
brillation auriculaire . Chez la personne âgée,
on remarque plus particulièrement une perte
de poids et d’appétit, une faiblesse musculaire
et de l’apathie. De plus, dans cette population,
même si la hausse des taux d’hormones thyroï-
diennes est négligeable, l’hyperthyroïdie est
problématique avec ses complications car-
diaques6,18,19,21,22. Le tableau II présente les
signes et symptômes de l’hyperthyroïdie.
Les symptômes d’un goitre peuvent varier en
intensité d’une personne à l’autre. On observe
d’abord une enure uniforme et symétrique du
cou non douloureuse au toucher. Aucune di-
culté à avaler n’est ressentie, mais une sensation
de serrement dans le cou peut être présente.
Lorsque le volume du goitre augmente, la déglu-
tition devient plus difficile et la respiration
devient ardue si la trachée est compressée6,7,18.
Diagnostic et objectifs de traitement
La plupart des patients éprouvent des symp-
tômes depuis au moins six mois avant de consul-
ter. Le médecin devra évaluer les antécédents
familiaux, procéder à un examen physique pour
détecter la présence d’un goitre, effectuer des
tests de laboratoire afin de déceler la présence
d’anticorps et mesurer la TSH. Si cette dernière
est anormale, un dosage de la T
4
libre est indiqué.
Dans le cas où la T
4
libre demeure normale, il faut
doser la T
3
. Pour évaluer l’état de la thyroïde, une
scintigraphie à l’aide de l’iode radioactif pourra
être eectuée
6,18,19
.
Pour l’hyperthyroïdie subclinique, il est géné-
ralement recommandé de traiter les patients qui
ont une TSH inférieure à 0,1 mUI/L. De plus,
ceux qui ont une TSH partiellement supprimée
(de 0,01 mUI/L à 0,5 mUI/L) et dont la densité
minérale osseuse est basse ou qui sont atteints
d’une maladie cardiovasculaire sont aussi des
candidats au traitement21.
Aux premiers stades du goitre et lorsque le
patient est euthyroïdien, le médecin ne recom-
mandera probablement que la surveillance, car
souvent le goitre devient moins évident et dispa-
raît en deux ou trois ans. Un dosage annuel ou
tous les deux ans du taux d’hormones thyroï-
diennes sera réalisé, car une hyperthyroïdie
pourrait se développer. Si le goitre simple ou
multinodulaire devient toxique, une surproduc-
tion d’hormones thyroïdiennes survient6,18,23.
Dans tous les cas d’hyperthyroïdie, il est pri-
mordial de viser une normalisation du taux
d’hormones et même d’envisager une ablation
de la glande thyroïde suivi d’une supplémentaire
en T4. De cette manière, le taux d’hormones sera
normalisé et les complications pourront être
prévenues7,18.
Traitement pharmacologique
Le traitement de l’hyperthyroïdie se divise en
deux parties: le traitement des symptômes pour
soulager le patient et le traitement de la cause par
antithyroïdiens, chirurgie ou iode-131. Pour le
goitre, le traitement dépendra de la cause et du
degré d’hypertrophie6,7,19-21,23.
Traitement symptomatique
An de soulager les symptômes adrénergiques
(p. ex., les tremblements) et de diminuer le
rythme cardiaque, des bêtabloquants sont utili-
sés. Le propranolol est particulièrement utile,
car il diminue la conversion de T4 en T3. Si les
bêtabloquants sont contre-indiqués, des blo-
quants calciques non dihydropyridiques,
comme le diltiazem ou le vérapamil, sont indi-
qués. Des larmes artificielles sont bénéfiques
pour la sécheresse des yeux et le larmoiement.
Bien que ces traitements soulagent le patient, la
cause sous-jacente doit être traitée par des médi-
caments spéciques6,7,19,21.
Antithyroïdiens ou thionamides
Pharmacologie
Le méthimazole (TapazoleMD) et le propylthiou-
racile (Propyl-thyracileMD, ou PTU) bloquent la
biosynthèse des hormones thyroïdiennes. Ils
inhibent de façon compétitive l’activité de la
thyroïde peroxydase responsable de l’organi-
cation de l’iode. De plus, le propylthiouracile
agit au niveau périphérique en bloquant la
conversion de T4 en T3 par l’inhibition de l’en-
zyme 5-mono-déiodinase. Le méthimazole est
environ 10 fois plus puissant que le propylthiou-
racile : d’un point de vue clinique, il permet
d’obtenir plus rapidement un état euthyroïdien
que le propylthiouracile, il présente moins de
toxicité hépatique et affecte moins la réussite
d’un traitement ultérieur à l’iode-131. Puisque
ces médicaments n’agissent pas sur la sécrétion
d’hormones thyroïdiennes mais sur leur bio-
synthèse, leur début d’activité est lent, soit de
quatre à huit semaines7,24,25.
Indications, posologies et ecacité
Pour le méthimazole, chez un adulte, la posolo-
gie initiale varie entre 15 et 60 mg/jour selon la
gravité. Après quelques mois, la dose sera gra-
duellement diminuée jusqu’à environ 5 à 30 mg/
jour
7,19,26
.
Pour le propylthiouracile, la dose est initiale-
ment de 300 à 600 mg/jour. Après quelques
mois, la dose sera réduite jusqu’à environ 50 à
300 mg/jour7,19,27.
Généralement, le traitement doit se prolonger
durant 6 à 18 mois. Après cette période, certains
patients seront rétablis6,21,28.
La thérapie par les antithyroïdiens est utilisée
en particulier chez les jeunes patients qui ont
une forme légère de la maladie ou chez les per-
sonnes présentant leur premier épisode. Mal-
heureusement, même avec la prise d’antithyroï-
diens, le taux de récidive est de 50 % à 70 %6,19,21,24.
Eets indésirables et gestion
La plupart des eets indésirables ressentis sont
des nausées, de l’intolérance digestive, un goût
amer, des étourdissements, des céphalées, de la
somnolence et de l’arthralgie. An de faciliter la
tolérance gastrique, la prise de ces médicaments
peut être fractionnée en plusieurs prises par jour,
en début de traitement. En cas d’éruption cuta-
née, un antihistaminique peut être administré et
la résolution est possible6,7,25,29,30.
Les effets indésirables plus graves, comme
l’agranulocytose, sont rares. L’agranulocytose
peut survenir avec les deux antithyroïdiens; l’af-
fection est caractérisée par un décompte de neu-
trophiles inférieur à 500/mm3 ou par un
décompte inférieur à 0,5 × 109 leucocytes/mm3.
Elle provoque de fortes douleurs à la gorge avec
des aphtes buccaux, une forte èvre et un malaise
généralisé. De plus, une septicémie doit être
soupçonnée en cas de montée de èvre rapide,
de frissons et en présence de faiblesse et d’ex-
trême fatigue. L’agranulocytose survient habi-
tuellement lors des trois premiers mois de traite-
ment, de façon subite et imprévisible. Le risque
d’agranulocytose serait plus élevé chez les
patients de plus de 40 ans et ceux qui prennent
des doses de méthimazole supérieures à 40 mg/
jour. Il faut dire aux patients de signaler tout
symptôme inhabituel, car l’agranulocytose
constitue une urgence médicale. Cet effet est
réversible à l’arrêt des thionamides et ces der-
niers ne devront pas être represcrits6,7,25,29,30.
Quelques cas d’hépatite fulminante et de
nécrose hépatocellulaire ont été rapportés avec le
QP04_015-022 [Print].indd 17 13-08-09 12:11

18
|
QUÉBEC PHARMACIE
|
juillet – août 2013 3
|
WWW.PROFESSIONSANTE.CA
propylthiouracile à doses élevées. Ces réactions
surviennent habituellement au cours des deux
premiers mois de traitement et l’administration
du médicament doit être cessée et ne plus être
reprise par la suite6,7,29.
Quant au méthimazole, quelques rares cas
d’ictère cholestatique ont été observés. Les
patients doivent être au courant des symp-
tômes de dysfonctionnement hépatique, tels
que prurit, anorexie et douleur au niveau du
quadrant supérieur droit, an de les rapporter.
L’administration du méthimazole devra égale-
ment être cessée6,7,30.
Suivi, précautions et populations spéciales
Un suivi de la TSH, T3 et T4 libre est recom-
mandé environ quatre à six semaines après le
début du traitement et toutes les quatre à six
semaines par la suite, jusqu’à stabilisation de la
maladie. L’état euthyroïdien sera atteint après
environ six à huit semaines. Le suivi de la fonc-
tion thyroïdienne devra alors être fait à deux ou
trois mois d’intervalle au cours des six mois sui-
vants et, enn, tous les quatre à six mois pendant
le reste du traitement. Les symptômes devraient
commencer à s’améliorer trois à huit semaines
après l’instauration du traitement. Le patient
devrait se sentir mieux dans environ 10 à 14
semaines. Notons qu’une fois l’état euthyroïdien
atteint, une période excédentaire de six mois à
l’état euthyroïdien permettrait de prolonger la
période de rémission. Lors du passage de l’état
hyperthyroïdien à euthyroïdien, il peut être
nécessaire de modier la posologie de certains
médicaments : bêtabloquants, warfarine,
digoxine et théophylline7,20,21,28-32.
Chez la population âgée, les antithyroïdiens ne
sont pas à privilégier en raison de leurs effets
indésirables et du taux de rechutes élevé. Si un
antithyroïdien doit être utilisé, le méthimazole
serait choisi de préférence au propylthiouracile
en raison de son eet d’inhibition prolongé22,33.
Chez les femmes enceintes, les antithyroïdiens
sont le traitement de premier choix et seule la
maladie de Graves justifie leur utilisation.
Durant le premier trimestre, il est recommandé
d’administrer le propylthiouracile, car le méthi-
mazole a été associé à certaines malformations
congénitales. Après le premier trimestre, les
auteurs conseillent de prendre le méthimazole
an d’éviter l’hépatotoxicité associée au propyl-
thiouracile. Les antithyroïdiens passent dans le
placenta et peuvent aecter la fonction thyroï-
dienne du fœtus. Il est donc important de mesu-
rer la fonction thyroïdienne de la femme
enceinte toutes les deux à quatre semaines
durant la grossesse. Durant la période post-par-
tum, il y a risque d’exacerbation de l’hyperthy-
roïdie chez la mère et il est recommandé de
mesurer les concentrations sériques d’hormones
thyroïdiennes entre la sixième et la huitième
semaine, et trois mois après l’accouchement. Le
propylthiouracile et le méthimazole sont com-
patibles avec l’allaitement, car ces deux agents
sont sécrétés en faible quantité dans le lait mater-
nel. Par prudence, il est suggéré d’allaiter le bébé
avant de prendre le médicament et de suivre sa
fonction thyroïdienne7,20,24,34,35.
Il est à noter que l’ablation radioactive est
proscrite chez la femme enceinte et que la
chirurgie est réservée aux rares cas d’effets
indésirables graves ou dans le cas d’échec aux
antithyroïdiens7,34,35.
Chirurgie
Pour les goitres plus sévères, comme ceux causés
par un cancer, s’il y a échec aux autres thérapies,
dont l’iode radioactif, ou s’il y a recrudescence de
l’hyperthyroïdie, la chirurgie s’avère une solu-
tion possible. Cette opération consiste à exciser
la majeure partie de la thyroïde6,7, 24.
Avant la chirurgie, le patient hyperthyroïdien
devra prendre un antithyroïdien pendant envi-
ron six à huit semaines an d’atteindre un état
euthyroïdien, ce qui préviendra le risque de
complications cardiaques ou une thyrotoxicose.
Aussi, afin de diminuer la vascularité de la
glande, le patient devra prendre de l’iode non
radioactif pendant environ 10 à 14 jours avant
l’intervention et des bêtabloquants, s’il présente
des symptômes.Après la chirurgie, la plupart des
patients devront prendre une hormone thyroï-
dienne, la lévothyroxine (SynthroidMD) ou la lio-
thyronine (CytomelMD), car les tissus restants de
la thyroïde ne suront peut-être pas à produire
la quantité nécessaire d’hormones6,7.
Cette chirurgie est majeure et les lésions aux
parathyroïdes, glandes situées sur la surface
postérieure de la thyroïde, sont possibles,
entraînant une hypoparathyroïdie caractérisée
par un faible taux de calcium sanguin. Un sup-
plément de vitamine D peut alors être adminis-
tré à long terme6,7.
Thérapie par l’iode-131
Outre la chirurgie, l’iode-131 peut être utilisé en
particulier pour les goitres toxiques, et c’est sou-
vent le traitement de premier choix pour ces der-
niers. Des précautions sont aussi à prendre avant
l’administration orale de doses d’iode-131. En
eet, pendant environ six à huit semaines avant
un traitement par l’iode-131, il faudra adminis-
trer des antithyroïdiens an d’atteindre un état
«euthyroïdien». Cela permettra d’éviter une
crise thyréotoxique suivant le traitement par
l’iode-131, car ce dernier engendrera une libéra-
tion d’hormones thyroïdiennes. Trois à sept
jours avant d’administrer l’iode-131, le patient
devra cesser ses antithyroïdiens7,16,20,21,23,24,37.
L’ecacité de l’iode-131 sera obtenue six à huit
semaines après son administration. Dans la
mesure où l’eet de l’iode radioactif met un cer-
tain temps à se manifester et où l’hyperthyroï-
die est sérieuse, l’antithyroïdien peut être repris
environ sept jours après le traitement par
l’iode-131 an de pallier ce délai d’action, ce qui
soulagera les symptômes6,7,16. À la suite d’un
traitement par l’iode-131, un suivi est eectué
an de détecter la manifestation d’une hypo-
thyroïdie. C’est une complication très courante
du traitement par l’iode-131 qui peut se mani-
fester à court ou à moyen terme. En eet, selon
les données rapportées dans la littérature médi-
cale, environ 25 % à 50 % des patients deviennent
hypothyroïdiens dans la première année après
le traitement, alors que les autres deviennent
hypothyroïdiens à un rythme de 2 % à 4 % par
année6,7,16.
Cancer de la thyroïde (papillaire
et folliculaire)
Pathophysiologie
Il existe trois grands types de cancer de la thy-
roïde: médullaire, anaplasique ou indiérencié
et bien diérencié. Ce dernier type regroupe le
cancer papillaire et le cancer folliculaire, dit aussi
« vésiculaire »38-40. L’iode-131 a un intérêt parti-
culier pour les cancers diérenciés, car leurs cel-
lules peuvent être détruites grâce à leur captation
de l’iode radioactif38.
Les termes utilisés pour nommer les types de
cancer décrivent entre autres l’apparence de la
tumeur au microscope. Dans le carcinome
papillaire, la tumeur contient des papilles ou des
frondes semblables à des feuilles de fougère. L’ap-
parence du carcinome folliculaire est clairement
anormale. Cependant, certaines structures res-
semblent encore aux follicules normaux de la
thyroïde6,40.
La thyroglobuline est une protéine produite
exclusivement par la thyroïde ou par un cancer
thyroïdien diérencié. À la suite du traitement
radioactif ou de la chirurgie, il reste peu ou pas
de tissu. Par conséquent, les niveaux de thyro-
globuline sont bas. S’il y a augmentation de
celle-ci dans le sang, cela indique une récidive
du cancer6,18,40.
Épidémiologie et étiologie
Les tumeurs malignes de la thyroïde sont rares.
Parmi les diérents cancers de la thyroïde, ceux
qui sont bien diérenciés sont les plus fréquents.
Le carcinome papillaire touche habituellement
les enfants et les jeunes femmes. Le cancer folli-
culaire, quant à lui, est inhabituel avant l’âge de
30 ans. L’irradiation de la thyroïde dès le plus
jeune âge est le facteur de risque le plus souvent
impliqué dans le cancer de la thyroïde6,39,40.
Diagnostic et objectifs de traitement
Le cancer de la thyroïde est souvent soupçonné
lors de la palpation d’une masse ou d’un nodule
au niveau du cou. An de conrmer le diagnos-
tic de cancer papillaire, la cytoponction est l’exa-
men le plus able. Cependant, pour conrmer
les pages
bleues
QP04_015-022 [Print].indd 18 13-08-09 12:11

WWW.PROFESSIONSANTE.CA
|
juillet – août 2013
|
QUÉBEC PHARMACIE
|
19
un cancer folliculaire, la chirurgie est nécessaire,
car les critères de malignité de ce cancer
dépendent de l’envahissement vasculaire ou
capsulaire observé à l’examen histologique38,39.
La cytoponction, utile pour l’évaluation de la
nature du nodule, peut se faire à l’aide de l’écho-
graphie lorsque la lésion est profonde ou possi-
blement kystique38-40.
L’aspect fonctionnel du nodule est évalué par
la scintigraphie thyroïdienne à l’aide de l’iode
radioactif. De plus, la TSH et la thyroglobuline
devraient être analysées6,38,39. Par ailleurs, il
arrive que ce type de cancer soit découvert de
façon fortuite, lors d’une échographie ou d’une
tomodensitométrie eectuée pour toute autre
cause38.
Lors du traitement, on vise à éliminer les cel-
lules cancéreuses, à réduire les risques de réci-
dives et à diminuer les taux sériques de TSH6.
Conséquences et pronostic
Les conséquences d’une tumeur thyroïdienne
dépendent de sa taille et de sa propagation au
moment du diagnostic. Habituellement, « une
personne atteinte d’un petit carcinome papil-
laire, qui est traitée adéquatement, aura proba-
blement une espérance de vie normale, même
si le cancer s’est propagé aux ganglions lympha-
tiques du cou. De plus, même un patient atteint
d’un carcinome folliculaire qui s’est propagé
aux os et aux poumons peut survivre pendant
de nombreuses années avec une bonne qualité
de vie »6.
Traitement
Lorsqu’un cancer bien diérencié est diagnosti-
qué, il faut procéder à une thyroïdectomie totale
ou partielle. Aucun traitement particulier n’est
requis avant l’intervention. Généralement, trois
à six semaines après la chirurgie, un traitement
par l’iode-131 peut être administré pour détruire
le tissu thyroïdien résiduel et ainsi éviter les
risques de récidives6,18,37,38,40.
An que l’iode radioactif soit bien absorbé par
les cellules cancéreuses résiduelles, il faut que la
TSH soit élevée. Pour augmenter les niveaux de
TSH, il faut soit provoquer l’hypothyroïdie, soit
injecter de la thyrotropine alfa (ThyrogenMD),
forme recombinante de la TSH humaine6,38,40.
Pour provoquer l’hypothyroïdie, le patient
doit cesser ses médicaments de remplacement
s’il en a déjà reçu après sa chirurgie. La lévothy-
roxine devra être cessée durant quatre à six
semaines avant le traitement par l’iode-131.
Quant à la liothyronine, il faudra la cesser seule-
ment deux semaines avant, car sa demi-vie est
plus courte. Cette technique occasionnera par
contre des symptômes d’hypothyroïdie, comme
de la fatigue et de l’irritabilité. Le patient peut
reprendre ses hormones 48 heures après le trai-
tement par l’iode-1316,38,40.
Une autre option est d’injecter de la TSH
recombinante humaine de façon intramuscu-
laire une fois par jour durant les deux jours pré-
cédant le traitement par l’iode-131. Avec cette
méthode, le patient n’aura pas besoin de cesser
de prendre ses médicaments de remplacement et
évitera ainsi de ressentir des symptômes d’hypo-
thyroïdie6,37,38,40.
Suivi et précautions
Après la chirurgie, les patients reviennent géné-
ralement quelques jours plus tard chez eux.
Cette chirurgie est majeure et les lésions aux
parathyroïdes sont possibles, tout comme dans
le cas de la chirurgie en hyperthyroïdie. Bien
que le pronostic soit favorable une fois les tissus
cancéreux enlevés, il est primordial d’assurer le
suivi6,38,40.
Dans les 7 à 10 jours suivant le traitement par
l’iode-131, une scintigraphie pancorporelle est
effectuée afin de vérifier les sites captants et
d’évaluer s’il y a des foyers à distance (métas-
tases), lesquels nécessiteront un second traite-
ment38,39.
Six à 12 mois suivant l’intervention chirurgi-
cale et le traitement par l’iode-131, la thyroglo-
buline sera mesurée an de savoir s’il y a réci-
dive du cancer. Les niveaux de TSH, de T3 et T4
seront aussi mesurés. On réalisera une scinti-
graphie pancorporelle et une échographie de la
thyroïde an de repérer toute apparition gan-
glionnaire d’allure douteuse, ainsi qu’une cyto-
ponction si nécessaire. Ces tests seront répétés
chaque année durant trois à cinq ans en fonc-
tion de l’état du patient6,18,38,39.
On estime que la croissance des carcinomes
papillaires et folliculaires peut s’accélérer avec la
TSH. Il faut une dose suffisante d’hormones
thyroïdiennes pour que le taux sanguin de TSH
soit indécelable et empêcher ainsi la stimulation
du tissu potentiellement néoplasique. Les
patients sourant d’un cancer de la thyroïde ont
besoin d’une dose de thyroxine légèrement plus
élevée que ceux sourant d’hypothyroïdie. En
général, une dose de 150 à 200 mcg/jour sut à
interrompre la sécrétion de TSH. Le traitement
par l’iode-131 peut être répété s’il y a persistance
de tissu cancéreux avec une thyroglobuline aug-
mentée
6,38-40
.
Iode-131
Pharmacologie
Tout tissu thyroïdien bénin ou néoplasique qui
peut produire l’hormone thyroïdienne va cap-
ter l’iode stable ou ses isotopes radioactifs. Ce
procédé se nomme « trapping »1.
L’iode-131 radioactif, qui émet des rayons γ et
des particules β-, se concentre et s’accumule
dans la glande thyroïde. Les radiations β- de
haute énergie permettent la destruction par-
tielle ou totale du tissu hyperfonctionnel au
bout de quelques semaines ou mois en cas
d’hyperthyroïdie et viennent compléter l’abla-
I Régulation de la production des hormones thyroïdiennes
Légende: Hypothalamus = hypothalamus; anterior pituitary gland = adénohypophyse; thyroid gland = glande thyroïde;
circulatory system = appareil circulatoire; liver = foie; intestine = intestin; conjugated T4 and T3 = T4 et T3 conjugués;
stimulatory pathway = voie stimulatoire; inhibitory pathway = voie inhibitoire.
Image reproduite dans sa version intégrale avec la permission de Ross DS. Thyroid hormone synthesis and physiology.
In: UpToDate, Basow DS (Ed), UpToDate, Waltham, MA 2013. Copyright © 2013 UpToDate, Inc. Pour plus d’informations,
visiter www.uptodate.com
Hypothalamus
Anterior
pituitary gland
Thyroid
gland
Conjugated T4 and T3
Liver
Intestine
Circulatory
system
+ Stimulatory pathway
– Inhibitory pathway
–
–
+
+
QP04_015-022 [Print].indd 19 13-08-09 12:11
 6
6
 7
7
 8
8
1
/
8
100%