Chapitre 1.E.19.4 - Université Paris-Sud

M1 Science des matériaux - matériaux pour la médecine - D. Bazin - Sept 2011
Chirurgie cardiaque 1
M1 Science des matériaux
Matériaux pour la médecine
Chapitre 1.E.19.4
Chirurgie cardiaque
Science des mat ériaux Techniques de
caractérisation
Médecine
Biomat ériaux
D. Bazin
Laboratoire de Physique des Solides UMR 8502,
Université Paris Sud, Bât 510 91405 Orsay Cedex, France.

M1 Science des matériaux - matériaux pour la médecine - D. Bazin - Sept 2011
Chirurgie cardiaque 2
Chapitre 1 E
Chapitre 1.E.19.1 adhésion bactérienne
Chapitre 1.E.19.1.a Polymères bactériostatiques
Chapitre 1.E.19.1.b Les biomatériaux inhibiteurs de l’adhérence
Chapitre 1.E.19.2 Articulation Ligaments, Poignet
Chapitre 1.E.19.2.a Histologie - Ligaments
Chapitre 1.E.19.2.b Reconstruction
Chapitre 1.E.19.2.c du collagène au tendon
Chapitre 1.E.19.2.d Le collagène
Chapitre 1.E.19.2.e Le polyéthylène téréphtalate
Chapitre 1.E.19.2.f Le carbone
Chapitre 1.E.19.2.g le silicone
Chapitre 1.E.19.2.h polymère poreux
Chapitre 1.E.19.2.i Le PMMA
Chapitre 1.E.19.2.j Évolution des prothèses des sprinters amputés de membre inférieur
Chapitre 1.E.19.2.k Faut-il cimenter les vertèbres ostéoporotiques ?
Chapitre 1.E.19.3 Prothèses mammaires
Chapitre 1.E.19.3.a Faut-il changer les prothèses mammaires en gel de silicone ?
Chapitre 1.E.19.3.b Les prothèses mammaires implantables & l'irradiation externe ?
Chapitre 1.E.19.3.c Voies de recherche pour la mise au point de nouvelles prothèses
Chapitre 1.E.19.4. Chirurgie cardiaque
Chapitre 1.E.19.4.1 Valves cardiaques synthétiques (polycarbonaturethane)
Chapitre 1.E.19.4.2 Prévention du processus de calcification des valves
Chapitre 1.E.19.4.3 Caractérisation des calcifications de valves aortiques
Chapitre 1.E.19.4.4 Vaisseaux synthétiques
Chapitre 1.E.19.4. Chirurgie faciale
Chapitre 1.E.19.4.1Reconstruction nansale
Chapitre 1.E.19.4.2 Dents artificielles et prostheses amovibles

M1 Science des matériaux - matériaux pour la médecine - D. Bazin - Sept 2011
Chirurgie cardiaque 3
Chapitre 1.E.19.4.1 Valves cardiaques synthétiques
Les prothèses en chirurgie cardiaque
(polycarbonaturethane)
Chapitre 1.E.19.4.a Introduction of a flexible polymeric heart
valve prosthesis with special design for aortic position
1
Historique : The first commercially available heart valve prosthesis was the
Starr-Edwards mechanical valve designed for the aortic position (1961)
2
. Prior
to that, at the end of the 1950s, sporadic implantation of aortic valve prostheses
in humans had been performed with valves made of flexible polymers
3
.
1
. Daebritza et al., European Journal of Cardio-thoracic Surgery 25 (2004) 946–952
2
. Starr A, Edwards ML. Mitral valve replacement: clinical experience with a ball valve
prosthesis. Ann Surg 1961;154:726.
3
. Roe BB, Moore D. Design and fabrication of prosthetic valves. Exper Med Surg
1958;16:167–77.

M1 Science des matériaux - matériaux pour la médecine - D. Bazin - Sept 2011
Chirurgie cardiaque 4
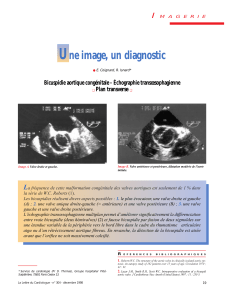
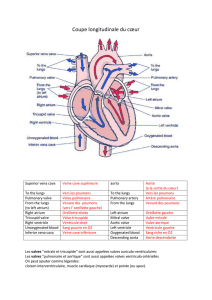
Notre cœur est composé de quatre grandes parties : le ventricule gauche,
l'oreillette gauche, le ventricule droit et l'oreillette droite. La valve mitrale est
située entre l'oreillette et le ventricule gauche et permet au sang de passer entre
les deux. Cette valve joue un rôle majeur dans la circulation dite systémique
(vers le cerveau, les reins, etc.) puisqu'elle empêche le sang de refluer dans
l'oreillette gauche lors de la contraction ventriculaire (systole) qui expulse le
sang en dehors du ventricule gauche vers les artères. "Mais malheureusement,
dans un certain nombre de cas, cette valvule mitrale est incompétente et laisse
donc refluer du sang du ventricule gauche vers l'oreillette gauche, souligne le
Professeur Lancellotti. C'est ce que l'on appelle une insuffisance mitrale."
4
4
. http://reflexions.ulg.ac.be/cms/c_18916/l-insuffisance-mitrale-au-pas-de-course

M1 Science des matériaux - matériaux pour la médecine - D. Bazin - Sept 2011
Chirurgie cardiaque 5
Current prosthetic heart valves need permanent anticoagulation or have
limited durability and impaired hemodynamic performance compared to natural
valves. Recently a polymeric valve prostheses with special design for mitral
position demonstrated excellent in vitro and in vivo results with improved
durability and no need for permanent anticoagulation.
The aortic prosthesis (ADIAMw lifescience AG, Erkelenz, Germany) is
entirely made of polycarbonaturethane. The tri-leaflet flexible
prosthesis mimicks the natural aortic valve and has a diminished pressure loss
and reduced stress and strain peaks at the commissures. The valve underwent
long-term in vitro testing and in vivotesting in a growing calve animal model
(20 weeks, 7 aortic valves) and was compared to two different commercial
bioprostheses.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%