Histoire de cas douleur et Alzheimerx

1
Étude de cas : Donalda Morphée Clinique externe cabine 2312
Douleur et consommation d’opioïdes
Alzheimer et placement en CH
Dr Fort
Consignes
Faire une lecture personnelle de la situation clinique. Souligner les éléments
importants ou ceux qui ont besoin d’être clarifiés. Répondre aux questions après
avoir discuter des possibilités de réponses en équipe. Lors de la séance de
plénière, répondre aux questions de l’enseignant.
Type d’étude de cas: En groupe
Temps alloué: 30 minutes
Matériel: Document sur l’étude de cas
Power point de formation
Formulaire échelle de Braden avec interventions
Horaire de positionnement
Éléments de contexte
Nom : Donalda Morphée
Âge : Âgée de 78 ans
Réseau social : Est veuve depuis 1 an et vit seul en appartement dans
une résidence privée pour personne autonome.
Motif de la consultation : Celle-ci présente des pertes d’équilibre, titube ou vacille
sur ses jambes et elle met ça sur le compte de ses
prothèses et de la fatigue, ou de son âge et refuse tous
commentaires au sujet de la médication et dit à sa fille
qu’elle ne connaît rien à la douleur!
Antécédents :
ATCD médicaux :
• Arthrose importante et ostéoporose depuis
longtemps?
• HTA contrôlée par la médication
• Delirium suite à la fracture du poignet
postop

2
Antécédents (suite) :
ATCD chirurgicaux :
• Prothèse totale de la hanche droite en 1999
• Prothèse totale de la hanche gauche en
2002
• Chute avec fracture du poignet droit
(ROFI).
(elle est droitière)
Prescriptions médicales Mme Morphée prend la médication suivante :
Acétaminophène 325 mg 2 co PO qid
Dilaudid 1 mg 1 co aux 3-4 h PO PRN
Sennoside 2 co PO die
Docusate 1 co PO die
Vasotec 10 mg PO die
Coumadin PO die selon RIN
Situation clinique
Elle est très autonome dans ses AVD et AVQ. Elle refuse catégoriquement la demande
de supervision supplémentaire pour le ménage et les repas. Elle dit être encore capable
de faire son quotidien par elle- même et trouve que sa fille ne lui fait pas confiance. Sa
fille unique se dit découragée de voir sa mère faire encore du ménage et surtout de
prendre le risque de faire une chute car elle grimpe sur une chaise pour enlever la
poussière au plafond. Elle déclare être en bonne santé. De plus, elle n’utilise pas
d’accessoires pour la marche, malgré une douleur chronique éprouvée à la mobilisation
et parfois, présente au repos. Depuis son déménagement, elle est plus triste et fait de
nombreux appels dans la famille. Elle raconte toujours les mêmes histoires : ses
douleurs au dos, aux jambes, aux hanches en plus de céphalée. Elle s’auto-administre
sa médication et ce, peu importe le type de douleur. Elle raconte ouvertement à sa
famille qu’elle connaît très bien ses médicaments et qu’elle les dose à la hausse pour
avoir un bon soulagement de sa douleur. Elle ne manque jamais une occasion de voir
son médecin de famille, d’aller à la clinique au besoin et elle revoit même son chirurgien

3
pour qu’il lui prescrive de nouveau, des médicaments. Elle ne manque jamais un
rendez-vous. Selon sa fille, elle devient très agressive et de mauvaise humeur si on lui
demande combien de calmant elle a pris durant sa journée. Elle s’inquiète beaucoup
pour sa mère qui présente des pertes d’équilibre, titube ou vacille sur ses jambes en
jetant la faute sur le compte de ses prothèses, de la fatigue ou de son âge. Elle refuse
tous commentaires au sujet de sa médication et dit à sa fille qu’elle ne connaît rien à la
douleur. La visite chez le médecin semble toujours un jour de fête selon sa fille, car elle
aura de la médication. Toujours selon sa fille, Madame est de plus en plus confuse et
inquiétante : elle a des pertes de mémoire fréquentes et ne tolère pas du tout qu’on lui
reflète. Elle devient alors brusque et très agressive envers son entourage. La fille de
Madame demande à voir l’infirmière de toute urgence. Entre temps, Mme se détériore
rapidement et fait une chute qui la conduit directement à l’urgence. Cependant, elle n’a
aucune fracture. Comme elle est très confuse et collabore très peu aux soins, on
procède à une investigation approfondie puis on diagnostique une démence de type
Alzheimer. Enfin, elle est hospitalisée sans possibilité de retour à la maison et on place
une demande pour une place en centre d’hébergement.
Vous êtes l’infirmière qui accueil la patiente et sa famille dans votre CH. Mme vous
semble très calme pour le moment et sa fille vous explique tout son cheminement
depuis les derniers mois. Elle est plutôt stoïque mais répond aux questions simples
qu’on lui pose. Durant votre entretien, elle est assise dans un fauteuil devant vous et
bouge très peu. De plus, vous remarquez que Madame fait peu de changement de
position ou de transfert de poids sur le fauteuil. Vous la questionnez sur son confort et
elle répond qu’elle n’a pas de douleur. Elle est incapable de dire ce qui lui arrive, sa
mémoire récente étant atteinte.
Elle oublie facilement ses mots ou bien il n’y a pas de suite dans ses idées. Sa
démarche sur une courte distance est rigide avec perte occasionnelle de son équilibre.
Au dossier, on note que de l’aide est requise pour la marche et pour faire des transferts
du lit au fauteuil ou pour toilette, compte tenu des ATCD chirurgicaux avec prothèses
totale de la hanche droite et gauche puis une chute avec fracture ancienne du poignet
droit (ROFI). Sa mobilité est très réduite sans aide, mais elle est capable de faire de
légers changements de positions. Sa peau est excessivement sèche et elle s’hydrate et
s’alimente peu. Elle ne mange jamais un repas complet selon les notes au dossier. La
literie demande un changement une fois par 24 heures selon le préposé.

4
Questions
À l’aide des informations obtenues dans cette situation clinique :
• Quel est selon vous, le résultat final de l’échelle de Braden pour cette patiente?
Pour l’infirmière auxiliaire :
• Quel sera votre résultat final ?
• Quelles seront les informations pertinentes à transmettre à votre infirmière?
• Quelles seront vos suggestions pour le PTI ?
Pour l’infirmière :
• Quelle sera votre analyse de la situation clinique présente?
• Quels seront vos interventions à inscrire au PTI?
• Qui seront les acteurs (le personnel soignant) au PTI?
Réponses

5
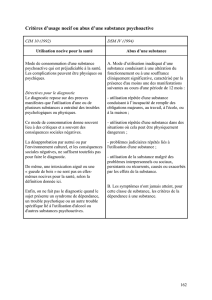
À LIRE
La morphine et ses dérivés représentent, en effet, les plus puissants analgésiques
connus, mais leur utilisation chronique entraîne deux inconvénients majeurs : La
tolérance, qui oblige à employer des doses croissantes pour obtenir le même effet et la
dépendance qui conduit à des troubles graves lors de l’arrêt brutal du traitement, ce qui
implique un état de sevrage. La morphine (opiacé naturel) et ses dérivés représentent,
en effet, les plus puissants analgésiques connus, mais leur utilisation chronique entraîne
deux inconvénients majeurs : La tolérance, qui oblige à employer des doses croissantes
pour obtenir le même effet et la dépendance physique qui conduit à des troubles graves
lors de l’arrêt brutal du traitement, ce qui implique un état de sevrage.
L’accoutumance (addiction) ou la dépendance psychologique, la dépendance physique,
la tolérance, ou le sevrage sont considérés comme des phénomènes très proches. La
clarification de ces différents termes cliniques est essentielle à une bonne
compréhension lors de la prise en charge de la douleur, mais aussi pour contrer les
croyances erronées, qui peuvent influencer les décisions cliniques dans la gestion de la
douleur. Ainsi, selon un consensus Américain, (2001). La dépendance psychologique
(addiction) ou accoutumance est un désordre neurobiologique primaire chronique dont
l’apparition et les manifestations sont influencées par des facteurs psychologiques
sociologiques et environnementaux. Elle se caractérise par l’un ou par plusieurs des
comportements suivants :
• Perte de contrôle quant à l’utilisation de la substance
• Utilisation compulsive
• Utilisation continue malgré des conséquences néfastes
• «Craving» désir irrépressible d’utiliser la substance
En fait, pour la RNAO. (2002), ces termes désignent l’utilisation d’opioïdes pour changer
d’humeur, c’est-à-dire pour obtenir un effet psychique, et non pas pour la douleur elle-
même. De plus, on note également dans la littérature que l’accoutumance n’est pas
courante chez les malades traités pour la douleur dans le cadre des soins de courte
durée soit (< 0,1%).Friedman, 1990
La tolérance est un état d’adaptation dans lequel l’exposition a une substance induit des
 6
6
 7
7
1
/
7
100%