LE SYSTEME URINAIRE I.ANATOMIE 1.GENERALITES L

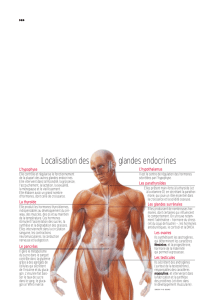
ANATOMIE ET PHYSIOLOGIE DU SYSTEME ENDOCRINIEN
(Le BP Brevet Professionnel de Préparateur en Pharmacie)
I.GENERALITES
1.LES GLANDES
C sont des organes dont les cellules élaborent des produits spéciaux qu'elles n'utilisent pas
pour elles-mêmes mais qu'elles fabriquent pour l'usage d'autres éléments de l'organisme.
On distingue :
Les glandes exocrines dont les produits de sécrétion sont déversés dans le milieu extérieur par
un canal excréteur (ex : les glandes salivaires, les glandes sudoripares)Les glandes
endocrines dont les substances élaborées sont aussitôt transportées par le sang vers les organes
récepteurs (ex : la thyroïde, les parathyroïdes, les glandes surrénales)Les glandes mixtes qui
sont à la fois exocrines et endocrines (ex : le pancréas, les testicules, les ovaires)Les glandes
non organisées (ex : les cellules nerveuses au niveau desquelles on a mis en évidence
l'existence d'une neurosécrétion)
2.DEFINITION DU SYSTEME ENDOCRINIEN
Il comprend les glandes endocrines qui fabriquent des substances chimiques spécialisées
déversées dans le sang.
3.DEFINITION D'UNE HORMONE
Les substances chimiques élaborées par les glandes endocrines sont appelées hormones.
Elles vont agir à une distance proche ou éloignée sur le fonctionnement d'autres organes ou
tissus. Elles possèdent une action physiologique définie.
Selon la nature chimique, on distingue :
Les hormones protidiques faites de peptides ou de glycoprotéinesLes hormones
stéroïdiques qui possèdent dans leur structure le squelette du cholestérol4.PRINCIPALES
GLANDES ENDOCRINES
L'hypophyseLa thyroïdeLes parathyroïdesLe pancréasLes glandes surrénalesLes ovairesLes
testiculesIl existe d'autres glandes endocrines avec l'épiphyse, le thymus, le rein ou encore le
cœur.
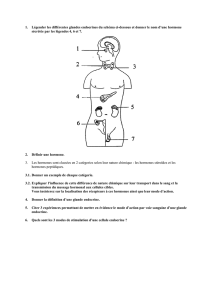
II.LE SYSTEME HYPOTHALAMOHYPOPHYSAIRE
L'hypothalamus est situé sous le thalamus et joue un rôle entre le système nerveux et le
système endocrinien.
L'hypothalamus et l'hypophyse sont 2 organes étroitement liés : on parle de système
hypothalamohypophysaire.
1.L'HYPOTHALAMUS
1.1.ANATOMIE

Il est situé sur la face antérieure du cerveau.
La zone de l'hypothalamus se prolonge vers le bas par la tige pituitaire qui relie l'hypophyse à
l'hypothalamus.
L'hypothalamus comprend des fibres nerveuses et de nombreuses cellules groupées en noyaux
plus ou moins définis divisant l'hypothalamus en 3 parties :
L'hypothalamus antérieur qui comprend :- le noyau supra-optique
- le noyau pré-optique
- le noyau paraventriculaire
L'hypothalamus moyen qui comprend :- le noyau dorso-médian
- le noyau ventro-médian
L'hypothalamus postérieur qui comprend :- le corps mamillaire
1.2.PHYSIOLOGIE
L'hypothalamus sécrète des substances qui contrôlent la production des hormones produites
par l'hypophyse.
Ces substances sont appelées substances neurosécrétoires.
Parmi ces substances, nous avons les facteurs suivants :
le facteur de libération de la corticostimuline (CRF)le facteur de libération de la
thyréostimuline (TRF)le facteur de libération de l'hormone somatotrope (GRF)le facteur
d'inhibition de l'hormone somatotrope (GIF)le facteur de libération des gonadostimulines
(FRF ou LRF)le facteur de libération de la prolactine (PRF)le facteur d'inhibition de la
prolactine (PIF)le facteur de libération de l'hormone mélanotrope (MRF)le facteur d'inhibition
de l'hormone mélanotrope (MIF)
Outre ces facteurs de libération et d'inhibition, l'hypothalamus sécrète 2 hormones :
L'ocytocine, sécrétée par le noyau paraventriculaireL'ADH ou vasopressine, sécrétée par le
noyau supra-optiqueCes 2 hormones suivent les fibres du faisceau hypothalamohypophysaire
jusqu'à l'hypophyse postérieur et passent ensuite dans la circulation sanguine par
l'intermédiaire des veines hypophysaires.
2.L'HYPOPHYSE
2.1.ANATOMIE
L'hypophyse est une glande appendue par la tige pituitaire au plancher du 3ème ventricule.
Elle est logée dans la selle turcique qui est une fossette de l'os sphénoïde.
L'hypophyse comprend 3 parties :
2 lobes postérieurs1 lobe intermédiaire indistinguable chez l'homme1 lobe antérieurSon poids
total est d'environ 0,60g et sa taille est celle d'un pois.
2.2.PHYSIOLOGIE

2.2.1.FONCTIONNEMENT DE L'ANTEHYPOPHYSE
L'antéhypophyse sécrète plusieurs hormones :
L'hormone somatotrope (STH) qui joue un rôle dans la croissance. Son excès entraine le
gigantisme et son défaut entraine le nanismeLacorticostimuline (ACTH) qui agit sur les
glandes surrénales. Son excès entraine le syndrome de Cushing et son défaut entraine la
maladie d'AddisonLa thyréostimuline (TSH). Son excès entraine une hyperthyroïdie dite
maladie de Basedow et son défaut une hypothyroïdie appelée maladie de
myxœdèmeLa folliculostimuline (FSH). Chez la femme, elle entraine une sécrétion
d'œstrogènes (œstrone, œstriol, œstradiol) et chez l'homme, elle stimule la spermatogénèse et
la sécrétion d'inhibineLa lutéostimuline (LH). Chez la femme, elle stimule la sécrétion de
progestérone par le corps jaune et chez l'homme, elle stimule la production d'androgènes
(testostérone)La prolactine (LTH) qui stimule chez la femme la croissance mammaire et la
sécrétion du lait (= lactogène)
2.2.2.FONCTIONNEMENT DU LOBE INTERMEDIAIRE
Il sécrète l'hormone mélanotrope (MSH) responsable de la pigmentation de la peau.
2.2.3.FONCTIONNEMENT DE LA POST-HYPOPHYSE
Elle sécrète :
L'ocytocine qui agit sur les contractions des fibres utérines et qui possède une action
lactagogue (= permet l'éjection du lait chez la femelle allaitante)L'ADH qui agit sur la
rétention de l'eau. Son défaut produit un diabète insipide. C'est une hormone
antidiurétiqueIII.LA THYROIDE
1.ANATOMIE
Le corps thyroïdien est situé à la face antérieure du cou contre la trachée.
Il est formé de 2 lobes latéraux réunis par un isthme médian.
Sa consistance est ferme, sa couleur est gris/rosé, son poids varie entre 20 et 25g.
Elle n'est pas indispensable à la vie mais elle demeure importante.
2.HISTOLOGIE
Son étude histologique montre que le corps thyroïdien est constitué de vésicules thyroïdiennes
groupées en lobules.
Chaque vésicule comprend :
Une membrane basale qui est une mince couche limitant extérieurement la
vésiculeUn épithélium formé de cellules vésiculaires (thyréocytes) cubiques et de cellules
paravésiculaires. Cet épithélium délimite des cavités remplies par un produit de sécrétion, la
substance colloïde (homogène et jaunâtre)Les vésicules sont séparées les unes des autres par
du tissu conjonctif riche en vaisseaux sanguins.
3.PHYSIOLOGIE

Les expériences de thyréo-ablation et d'administration d'extrait thyroïdien chez de nombreux
animaux ont montré que le corps thyroïdien est essentiellement une glande de croissance
jouant un rôle important dans de nombreux métabolismes.
3.1.HORMONES THYROIDIENNES
La glande thyroïde sécrète 2 groupes d'hormones :
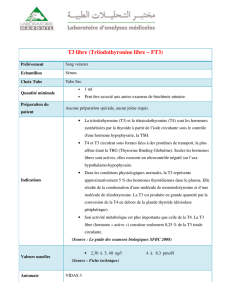
Les iodothyronines avec 2 types d'hormones :- La triiodothyronine ou T3 (2 tyrosines + 3
iodes)
- La tétraïodothyronine ou T4 (2 tyrosines + 4 iodes) ou thyroxine
La thyrocalcitonine ou calcitonineLes iodothyronines sont synthétisées par les cellules
vésiculaires qui possèdent 3 fonctions :
Capter l'iode alimentaireSécréter la thyroglobuline déversée dans les vésicules thyroïdiennes
sous forme de réserve inactiveElaborer des iodothyronines à partir de l'iode et d'un acide
aminé, la tyrosine. Ces hormones thyroïdiennes iodées sont mises en réserve ou libérées en
petites quantités dans la circulation sanguine
La thyrocalcitonine est sécrétée par les cellules paravésiculaires situées près de la membrane
basale.
On dit qu'elle est sécrétée par les cellules C de la glande thyroïde.
Cette sécrétion hormonale se fait continuellement.
3.2.ACTION DES HORMONES THYROIDIENNES
3.2.1.ACTION SUR LA CROISSANCE
Elles stimulent la croissance des os longs.
La thyroïdectomie entraine un retard de croissance.
3.2.2.ACTION SUR LA TROPHICITE DES TISSUS
L'animal dont on a enlevé la thyroïde est petit et laid.
Il vit mais mal puisqu'il est exposé à de nombreuses complications par la moindre résistance
de ses tissus.
3.2.3.ACTION SUR LE SYSTEME GENITAL
L'existence du corps thyroïdien est nécessaire au développement génital et en particulier à la
puberté.
3.2.4.ACTION SUR LES METABOLISMES
Les hormones thyroïdiennes ont une action sur les différents métabolismes de l'organisme :
Métabolisme glucidique : les hormones thyroïdiennes diminuent la glycémieMétabolisme
lipidique : les hormones thyroïdiennes diminuent la lipémie et la cholestérolémieMétabolisme
protidique : les hormones thyroïdiennes ont une action sur l'anabolisme des

protéinesMétabolisme de l'eau : les hormones thyroïdiennes provoquent une
diurèseMétabolisme calcique : la thyrocalcitonine est hypocalcémiante
3.2.5.ACTION SUR LES FONCTIONS VEGETATIVES
Le corps thyroïdien exerce une action considérable dans la lutte contre les variations
thermiquesLe corps thyroïdien joue aussi un rôle dans le fonctionnement psychique,
intellectuel et physiqueLa thyroïde influence le fonctionnement cardiaque :-
L'hypothyroïdie entraine une bradycardie
-
L'hyperthyroïdie entraine une tachycardie
La thyroïde agit au niveau de l'intestin :- L'hypothyroïdie ralentit le transit = constipation
- L'hyperthyroïdie stimule le transit = diarrhée
La thyroïde agit au niveau des muscles :- L'hypothyroïdie diminue les reflexes
- L'hyperthyroïdie accélère les reflexes
3.3.COMPOSITION DES HORMONES THYROIDIENNES
Ce sont des acides aminés, iodés pour les iodothyronines.
L'étude de ces hormones est inséparable de celle du métabolisme de l'iode dans l'organisme.
L'iode alimentaire est absorbé sous forme d'iodure qui passe dans la circulation générale.
Le corps thyroïdien puise les iodures dans le sang circulant
Il synthétise une protéine particulière, la thyroglobuline, et suivant les besoins de l'organisme,
il va sécréter des hormones thyroïdiennes qui sont des produits de fractionnement de cette
thyroglobuline.
3.4.REGULATION DE LA SECRETION DES HORMONES IODEES
La thyroïde est sous la dépendance du complexe hypothalamohypophysaire.
L'antéhypophyse sécrète l'hormone thyréostimuline sous la commande de l'hypothalamus. Les
centres hypothalamiques sont eux-mêmes sous le contrôle du système nerveux central.
Le taux d'hormones circulant agit à son tour sur la commande hypothalamohypophysaire par
un phénomène de rétrocontrôle négatif.
SNC (Système Nerveux Central)
HYPOTHALAMUS
TRF
ANTEHYPOPHYSE
TSH
THYROIDE
T3 T4
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%