Les Outils Prédictifs en Evaluation Gériatrique

Dr Gilles Albrand – Gériatre
Co-coordonnateur UCOG-IR Rhône-Auvergne-Guyane
Hôpital Antoine Charial - Hospices Civils de Lyon
40 Avenue de la table de Pierre
69340 FRANCHEVILLE
Outils d’Evaluation des Comorbidités
1
3ème ACTUALITÉS ONCO-GÉRIATRIQUES NORMANDES 2015
St MARTIN AUX CHARTRAINS – 19 Septembre 2015

2
Je n’ai pas de lien d’intérêts
pour cette présentation

L’index de Charlson : Charlson
Comorbidity Index (CCI)
3

Travail Princeps
Objectif :
Développer une méthode pour évaluer l’impact des comorbidités sur la mortalité à 1 an chez des
patients inclus dans une étude longitudinale.
Matériel et Méthode :
Cohorte de développement :
604 patients admis dans un service médical pendant 1 mois en 1984 (NY)
Suivi : 1 an (93%)
Recueil :
nombre et sévérité des comorbidités à l’admission
mortalité à 1 an
Cohorte de validation :
685 femmes atteintes d’un K du sein traitées entre 62 et 69 (New Haven)
Suivi : 10 ans
Recueil :
nombre et sévérité des comorbidités à l’inclusion
mortalité jusqu’à 10 ans
Construction de l’index
Calcul des RR pour toutes les comorbidités
Attribution d’un poids en fonction de la valeur du RR (si > 1,2)
Charlson ME et al. A new method of classifying pronostic comorbidity in longitudinal studies :
development and validation J Chron Dis 1987; 40:373-83.
4

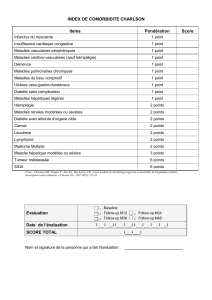
Cotation
Comorbidity Point
Myocardial infarction
Congestive heart failure
Peripheral vascular disease
Cerebrovascular disease (except hemiplegia)
Dementia
Chronic pulmonary disease
Connective tissue disease
Ulcer disease
Mild liver disease
Diabetes without complications
Diabetes with end-organ damage
Hemiplegia
Moderate or severe renal disease
2nd solid tumor
Leukemia
Lymphoma, multiple myeloma
Moderate or severe liver disease
2nd metastatic solid tumor
AIDS
1
1
1
1
1
1
1
1
1
1
2
2
2
2
2
2
3
6
6
1
2
3
4
5
50-59
60-69
70-79
80-89
90-99
Score Age
Total combined score:
comorbidity + age
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%