Ruello Pauline, Paul Lainé 29 novembre 2010 Neurophysiologie

Page 1 sur 12
Ruello Pauline, Paul Lainé
29 novembre 2010
Neurophysiologie, Système sensoriel, P.Sauleau
Diapo disponible sur le réseau pédagogique.
« Toute la partie sur les Récepteurs somatosensoriels n’est qu’un rappel »
IV. SYSTEME SENSORIEL
(1ère Partie)
Rappels sur les Récepteurs somatosensoriels
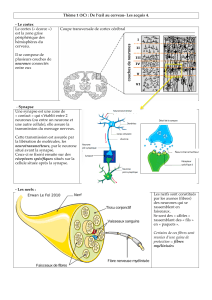
A- Définition
Ce sont des organes périphériques spécialisés, permettant la transduction du signal. Ils
permettent de coder la nature du stimulus c'est-à-dire : son intensité, sa durée, sa localisation.
Ils représentent la partie terminale différenciée du neurone sensoriel ou une cellule sensorielle
spécialisée.
Ils sont sélectifs ou polymodaux.
B- Classification des récepteurs sensoriels
Selon leur localisation anatomique : - Extérocepteurs (stimulus extérieur)
- Intérocepteurs (stimulus interne) : viscérocepteurs et
propriocepteurs(ex : fuseau neuromusculaire).
Selon le type de stimulus traité : - Photorécepteurs (lumière)
- Mécanorécepteurs (toucher, vibration, étirement,
tension musculaire, pression viscérale)
- Thermorécepteurs
- Chimiorécepteurs (goût, olfaction, composition du
sang)
C- Morphologie des récepteurs sensoriels
-Soit des cellules sensorielles spécialisées (c) (œil, oreille) puis synapse avec le neurone
-Soit des terminaisons nerveuses spécialisées qui peuvent être libres (a) (nocicepteurs et
thermorécepteurs) ou bien encapsulées (b) (mécanorécepteurs, propriocepteurs).

Page 2 sur 12
Ex : au niveau du fuseau neuromusculaire, la déformation de la capsule entraine
l’ouverture de canaux ioniques.
Ex : au niveau de la peau on trouve des récepteurs libres (nocicepteurs) et des
récepteurs encapsulés.
D- Fonctionnement des récepteurs sensoriels
Définition de la transduction : Il s’agit de la transformation d’une énergie non spécifique en
signal électrochimique compréhensible par l’organisme et véhiculé par les neurones : un
récepteur sensoriel transforme le stimulus en PA.
Notion de champ récepteur :
Le récepteur est une « antenne » qui capte un certain nombre de stimuli dans le secteur qui lui
est dévolu. Ce champ est donc une zone sensorielle qui modifie l’activité d’un neurone
lorsqu’elle est stimulée.
Le pouvoir de discrimination (aptitude à distinguer avec précision le territoire cutané ou
viscéral stimulé) est maximal au niveau des doigts : on a une forte densité de récepteurs,
possédant chacun un champ étroit, ceci couplé à une forte représentation corticale.
Par exemple : au niveau des doigts on peut distinguer sans problème deux points rapprochés
d’1 à 2 mm, mais au niveau du dos on sentira plutôt une pression diffuse, la discrimination ne
se faisant qu’à partir d’environ 40mm.

Page 3 sur 12
Meissner : Pouvoir de discrimination fin
Pacini : Pas de différenciation entre 2
stimuli espacés de quelques cm
Notion de potentiel récepteur :
Le stimulus entraine une dépolarisation locale de la membrane du récepteur : c’est le potentiel
récepteur. Ce potentiel est gradué et local. Si ce potentiel atteint un certain seuil d’excitation,
on a alors le départ d’un train de PA.
Ex : déformation de la capsule des corpuscules de Pacini entraine l’ouverture de
canaux ioniques qui génèrent un potentiel de récepteur
Deux types de récepteurs :
- Récepteurs phasiques ou à adaptation rapide :
Ils répondent par une décharge d’emblée maximale mais brève et leur réponse diminue si le
stimulus est maintenu.
- Récepteurs toniques ou à adaptation lente :
La décharge est maintenue tout au long du stimulus
Codage du stimulus
- Selon la nature du stimulus : c’est le côté qualitatif du signal, ses propriétés. Un type
de stimulus est codé par un type de récepteur, soit phasique, soit tonique.
(photorécepteurs : lumière)
- L’intensité du stimulus, est codée par la fréquence des PA, loi du tout ou rien.

Page 4 sur 12
IV.1-Somesthésie et nociception
A-Définition de somesthésie
- Du grec « soma » (corps) et « aisthêsis » (sensibilité)
- Elle regroupe l’ensemble des mécanismes nerveux chargés de recueillir les informations
sensorielles du corps, qu’elles soient internes ou externes (intérocepteurs, extérocepteurs).
B-Quatre modalités sensorielles de la somesthésie
- Le Tact épicritique : correspondant au toucher fin, à la pression cutanée, aux
vibrations, aux chatouillements. Il renseigne sur la taille, la forme, la texture voire le
mouvement de l’objet sur la peau.
Clinique : on peut toucher directement la peau avec un objet et apprécier des zones
insensibles, on peut également utiliser des filaments de différentes sensibilités pour évaluer la
capacité à sentir le contact.
- La Proprioception : connaitre la position statique, le mouvement ainsi que les
caractéristiques d’un segment de membres et leur position les uns par rapport aux
autres.
Clinique : Epreuve de la préhension aveugle (saisir son pouce les yeux fermés)
La position du gros orteil…
- La nociception : à l’origine de la douleur
Clinique : test à l’aiguille
- La sensibilité thermoréceptive
Clinique : on remplit deux tubes, d’eau froide pour l’un, chaude pour l’autre (pas de
température extrême sinon on teste la nociception).
C-Distinction entre nociception et douleur
Nociception : C’est la perception de quelque chose de nuisible. Il s’agit d’un processus
sensoriel à l’origine du message nerveux qui provoque la douleur.
Douleur : « Une expérience sensorielle et émotionnelle désagréable ; liée à une lésion
tissulaire réelle ou potentielle ou décrite en terme de lésion.
Donc : - Nociception = perception
- Douleur = expérience, étant la conséquence de cette perception, elle a un caractère
personnel (on ne réagit pas tous de la même façon à la douleur).

Page 5 sur 12
La douleur a 3 composantes :
- Sensori-discriminative
- Affectivo-émotionnelle et comportementale
- Cognitive
Elle peut être :
- Aigüe : c’est un signal d’alarme transitoire
- Chronique : c’est un signal persistant et donc pathologique
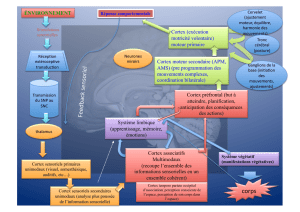
D-Représentation générale du système
somesthésique
1-a-Les mécanorécepteurs tactiles cutanés
Généralités
Ils sont sensibles aux déformations mécaniques de la peau induite par le contact avec les
objets. Ils sont responsables des sensations de toucher, vibration, tension cutanée.
Ils donnent donc naissance à la sensibilité extéroceptive tactile épicritique discriminative,
véhiculées par des fibres myélinisées de gros diamètre…à conduction rapide.
Il en existe différents types, présentant chacun des caractéristiques fonctionnelles différentes
et donc transmettant des informations de natures diverses.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%