Physiologie et évaluation de la douleur Module 11 Mr Saudeau Le

Physiologie et évaluation de la douleur
- 1 -
Module 11
Mr Saudeau
Le 16/11/10
8h30-10h30
marie et louise
PHYSIOLOGIE DE LA DOULEUR
I/ Définition de la douleur
La douleur est un phénomène subjectif, c’est une expérience sensorielle et émotionelle
associée à un dommage tissulaire réel (ex :abcès dentaire) ou potentiel (la douleur qui protège
ex : je met ma main sur la plaque chauffante on sent la douleur et on retire la main) ou décrite
en termes d’un tel dommage ( j’ai mal comme si j’avais une lésion mais en fait non donc
mode de transmission de l’info déformé)
Composante sensori discriminative, affectives et cognitives.
- la douleur aiguë
C’est une douleur récente, inhabituelle, un signal d’alarme pour l’organisme. Ce symptôme
est utile et protecteur, à l’origine d’une démarche diagnostic, dont le traitement curatif est
celui de la cause. Cette douleur est monofactorielle accompagnée d’une anxiété.
Son absence serait à l’origine de maladie grave.
- la douleur chronique
Cette douleur dure mais ce n’est pas une douleur aiguë qui dure. Elle n’a pas la même
physiopathologie que la douleur aiguë. La douleur devient alors une maladie. Une douleur
chronique est une douleur durant plus de 3 à 6 mois qui a perdu sa valeur protectrice. Elle est
multifactorielle : conséquences physique, psychologique (inquiétude, dépression…), socio-
professionnel, familial, culturel. Si on ne prend pas l’ensemble des points en charge on risque
d’échouer au niveau thérapeutique.
Passage à la chronicité : DANGER +++
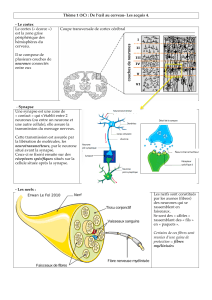
II/ Douleur : anatomie
Figure 1
Voie de la douleur = voies de la nociception (on a pas le côté émotionnel)
Les nocicepteurs (recepteurs périphériques) peuvent être à l’origine d’une mais pas toujours.
Le système de nociception est susceptible, dans certaines conditions, de faire apparaître une
douleur .
Voie de la nociception = voie sensorielle à 3 neurones successifs.les recepteurs périphériques
transmettent l’information au 1er neurone qui va vers la moelle.
III/ Douleur : les récepteurs
Les recepteurs de la douleur sont de différents types :
- les terminaisons libres amyéliniques (les plus fréquents) retrouvés dans tout
l’organisme sauf dans le SNC.
- Les mécanorécepteurs
- Les nocicepteurs polymodaux
Tous ces récepteurs sont localisés dans le derme. Quand il reçoit l’information, le récepteur se

Physiologie et évaluation de la douleur
- 2 -
dépolarise et l’information migre vers la ME puis vers le cerveau.
Il existe aussi des fibres qui assurent la transmission de cet influx nerveux :
- les fibres Ao = petites fibres avec myéline
- les fibres C = petites fibres sans myéline
Ces fibres ont un seuil d’excitation électrique élevé, un pouvoir d’adaptation lent et une
vitesse de propagation de l’influx lente.
IV/ Douleur : voies afférentes
Figure 2
Les petites fibres dans la ME par la racine dorsale et se rangent en avant des fibres de la
sensibilité épicritique (fine) et font une 1ere synapse dans la corne postérieure de la moelle.
2 types de fibres : Ao douleur avec conduction immédiate
C la douleur monte et redescend
V/ Douleur :corne postérieure
A partir de cette corne on arrive vers le neurone spino-thalamique convergent.
2 types de douleur :
- douleur rapportée = douleur projetée : douleur vécue comme cutanée alors qu’elle est
le résultat d’une structure nerveuse sous-jacente ( fibres de la peau et des os se projettent sur
le même neurone convergent et le cerveau ne fait pas la différence) ex : lombalgie
- douleur référée : une sollicitation nociceptive d’une viscère est faussement rapportée
au territoirecutané dont l’innervation converge vers le même métamère. En effet, lorsque l’on
a un infarctus, on a mal au poignet car les fibres nociceptives venant du poignet et du
myocarde convergent vers le même neurrone spinothalamique.
VI/ Projection corticale
L’information nociceptive vient dans le cerveau où elle devient une douleur. Il existe
différentes structures reçevant l’info nociceptive :
- le cortex somesthésique : en arrière de la scissure de Rolando. Il permet de savoir où
on a mal, il reçoit donc l’information sensorielle. Il permet de décrire sa douleur sur le plan
sensoriel. Le cortex Iaire reçoit l’info et le cortex IIaire l’analyse.
- le cortex insulaire
- le cortex cingulaire
- le cortex préfrontal
Ces 3 derniers cortex analyse les informations émotionelles de la douleur.
Le cerveau localise la stimulation dans l’espace, le temps et dans son type (brûle, pique,
comprime…). Puis il analyse l’information sensorielle, ensuite il confronte cette douleur aux
expériences antérieures, enfin il mémorise cette douleur.

Physiologie et évaluation de la douleur
- 3 -
VI/ Douleur : modulation
Il existe des mécanismes inhibiteurs et facilitateurs de la douleur.
A/ Les mécanismes inhibiteurs
1. Mécanisme inhibiteurs segmentaires
Figure 3
La corne postérieure de la moelle reçoit les informations de la périphérie par les petites fibres,
l’information passe par le neurone spinothalamique et arrive au cerveau.
Les grosses fibres de la sensibilité fine mettent en jeu des mécanismes inhibiteurs dans la
corne postérieure. Les grosses fibres, par l’intermédiaire d’interneurones (SG) inhibent les
voies nociceptives. Il faut dépolariser le neurone T pour fermer la porte aux voies
nociceptives, ce système nécessite l’intégrité du SNC.
2. Modulation supra-spinale
Tous les étages de la propagation nociceptive peuvent inhiber la corne postérieure. Dans le
tronc cérébral, il y a de liaisons entre le système de sensibilité fine et les voies nociceptives :
lorsque l’on stimule la substance gélatineuse péri-aqueducale, il y a inhibition de la
nociception. Ceci est équivalent à 50mg de morphine et peut être réversible avec la Naloxone.
Le thalamus, l’hypothalamus et le cortex peuvent, par voie descendante dans la corne
postérieure, moduler et inhiber la transmission du message.
Quand on a mal, il faut que la douleur apparaisse à la conscience. Si la maladie n’émerge pas,
la douleur n’éveille aucune attention. Pour faire émerger, le cerveau diminue le seuil d
perception de la douleur, il va donc inhiber le « bruit de fond » somesthésique.
La corne postérieure :
relais synaptique aux influx d’origine périphérique en direction de :
- l’encéphale et les structures supra-médullaires
- les motoneurones de la corne antérieure
Quand on a mal, on a des contractures musculaires venant de la liaison aux motoneurones. La
cause de la douleur à disparu mais cette douleur reste à cause de la contraction des muscles,
ex : colite néphrétique.
- les neurones pré ganglionnaires sympathiques et parasympathiques
causalgie = mise en jeu de réflexe sympathique et parasympathique qui s’autonomise et
deviennent une cause de douleur.
relais synaptique en provenance des structures de contrôle
neuromédiateurs : Acide aspartique, Acide glutamique (aa activateur) ; neuropeptides
(substance P, CGRP…). Ces neuromédiateurs transmettent l’information de la nociception.
B/ Les mécanisme facilitateurs
Ils facilitent les systèmes majorant la douleur initiale.
1. Hyperalgésie Iaire
figure 4
Majoration de la douleur initiale. Sur la lésion, il y a sécrétion de substances qui majorent la
douleur et l’entretiennent (prostaglandine, bradykinine, histamine…). Dons les analgesiques
périphériques ont un rôle dans l’hyperalgésie Iaire.

Physiologie et évaluation de la douleur
- 4 -
2. Hyperalgésie IIaire
= hyperactivité des neurones nociceptifs
quand la douleur persiste on a une modification du fonctionnement de la corne postérieure.les
recepteurs AMPA à l’aspartate laissent place aus recepteurs NMDA qui ont la possibilité de
faire naître des potentiels de longue durée, il y a donc création d’une hyperexcitabilité des
neurones centraux (traitement pas des anti-NMDA dans le traitement de la douleur).
C/ Mécanismes modulateurs
Le fonctionnement du cerveau module la douleur, il conditionne la douleur et il a un rôle sur
les facteurs psychologiques :
- contexte émotionel : expliquer le ressenti pour contrôler la douleur, l’explication
est importante.
- La mémoire : souvent les patients souffrant de douleurs chroniques ont eu des
antécédents de choc psychologique.
- Motivation et anticipation
- Placebo :effet placebo = 40 à 50% de l’effet du medicament.
VII/ Les différents types de douleur
Il existe plusieurs types de douleur :
A/ La douleur physiologique
C’est la douleur la plus simple. Due à une stimulation brève, une lésion potentielle.
Encodage et organisation normale du stimulus nociceptif.
Relation simple et positive entre l’intensité du stimulus et l’ampleur des réponses.
Modulation selon l’expérience passée et le contexte immédiat (facilitation, inhibition…)
But : préserver notre intégrité corporelle.
B/ la douleur pas excès de nociception
Il y a une lésion qui doit être à l’origine de la démarche diagnostique et du traitement.
Apparition de phénomène d’hyperalgésie. La douleur peut devenir spontanée. Dans la région
lésée, le seuil de la douleur est abaissée.La douleur se prolonge au delà de l’application du
stimulus.
Un stimulus léger peut devenir intensément douloureux = Allodynie
Cette hypersensibilité s’étend habituellement au delà de la région lésée (hyperalgésie IIaire)
But : favoriser la guérison
C/ La douleur neuropathique
Cette douleur est liée à une lésion du système somethésique c’est à dire que le SNC ne
fonctionne pas bien, il ne transmet plus correctement l’information sensitive et nociceptive.
Il y a perturbation des phénomènes de modulation à l’origine de la clinique :
- douleurs spontanées continues ou paroxystique (décharge)
- l’anesthésie douloureuse (je n’ai pas mal mais quand je touche ça fait mal).
- Déafferention (membre fantôme)
- Paresthésie, dysesthésie (fourmillement)
Difficulté de diagnostic et de traitement.

Physiologie et évaluation de la douleur
- 5 -
D/ La douleur due à des mécanismes sympathiques
Mise en jeu des réflexes sympathiques et parasympathique à l’origine de causalgies,
syndrome douloureux complexes.
Syndrome douloureux régional complexe, causalgie liée à :
- la libération périphérique de noradrénaline
- vasodilataion puis vasoconstriction
- intrication à des facteurs psychogène
traitement complexe, efficacité partielle
Ces mécanismes peuvent se surajouter les uns aux autres : douleur inflammatoire et
neuropathiques peuvent déclencher des mécanismes sympathiques.
VIII/ La participation psychologique
Toute douleur est à l’origine d’une réaction psychologique, cette partie psychologique est
constante quelque soit la douleur.
Douleur chronique = dépression
Cette participation psychologique est modulée par :
- l’attitude du médecin ou du pharmacien
- le contexte social, professionnel, familial
- la signification de la douleur par le patient
Une des grandes questions du patient est de savoir si il va être cru ?
IX/ Conclusion
Schémas illustrant le modèle pluridimensionnel de la douleur.
DOULEUR
Mécanisme générateur expérience subjective comportement observables
Excès de
nociception
Douleur
neurogène
Mécanisme
psychologique
Sensation
Cognition
Emotion
Moteurs
Verbaux
Physiologique
Facteurs environnementaux Passé/ Présent
Familiaux - Sociaux - Culturels
1
/
5
100%