norlevo

1
Texte d’appel
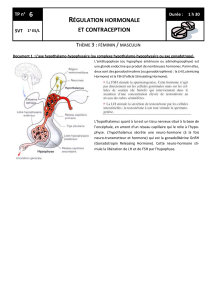
Problématique du thème : Comment l’Homme peut-il contrôler la procréation ?
THEME III : PROCREATION

2
Chap. 1 : Le contrôle naturel
de la procréation
Problème : Comment expliquer le contrôle de la spermatogénèse ?
I/ Le contrôle de la spermatogénèse
A/ Rappels
testicules = lieu de production des spermatozoïdes (200 millions /jour)
Observation de coupes de testicules au microscope (possible avec la télé…)
définir les
tubes séminifères et les cellules interstitielles (de façon succincte, juste pour situer les
éléments importants du testicule)
Observation de spermatozoïdes au microscope (taille
tête+PI = 10 μm ; flagelle = 45 μm )
Chez l’Homme, la production des gamètes mâles est continue de la puberté jusqu’à la
fin de la vie. Les spermatozoïdes sont produits par les testicules.

3
Rappel du problème et donc idée qu’il faut contrôler l’activité du testicule pour contrôler la
spermatogénèse.
Hypothèse : C’est l’activité testiculaire qui est contrôlé. (cf. hypothèse que les
spermatozoïdes sont produits en très gd nb puis détruits)
B/ Le contrôle de l’activité testiculaire
hypophyse = glande située à la base du cerveau
malformation congénitale = présente à la naissance
1°/ A partir des informations contenues dans ce rapport, proposez une hypothèse quant à l’origine de la régulation de l’activité testiculaire. (B1
/ Sais. Donn. – Dém. Expl.)
Doc 2
Lors de l’apparition de certaines tumeurs, il peut être nécessaire d’effectuer une ablation de l’hypophyse. Les conséquences sont une atrophie
des testicules avec arrêt de la production de testostérone et des spermatozoïdes. La testostérone, hormone produite par le testicule, stimule la
production des spermatozoïdes par ce même testicule.
Des traitements ont alors été recherchés pour palier à ce problème. Ainsi, on dispose aujourd’hui de médicaments contenant des hormones
produites normalement par l’hypophyse : la LH et la FSH. Les faits sont les suivants :
Un médicament à base de LH seule restaure la sécrétion de testostérone et l’aspect des cellules productrices de cette hormone mais
la spermatogénèse n’est pas rétablie.
Un médicament à base de FSH seule restaure le volume des testicules (les tubes séminifères retrouvent leur diamètre normal) mais
la spermatogénèse n’est pas rétablie.
Un médicament contenant à la fois FSH et LH rétablit les conditions normales et la sécrétion des spermatozoïdes reprend.
hormone = substance chimique produite par une glande et permettant des communications entre organes
2°/ A partir de l’exploitation rigoureuse des informations apportées par l’utilisation des différents documents, montrez le rôle de l’hypophyse
dans la régulation de l’activité testiculaire. (B1 / Sais. Donn. – Dém. Expl.)

4
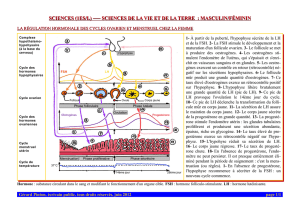
Conclusion : L’hypophyse libère des hormones (FSH, LH) qui contrôlent l’activité
testiculaire en stimulant la production de testostérone par les testicules. La testostérone
permet la production de spermatozoïdes. L’hypothalamus contrôle l’activité de
l’hypophyse par l’intermédiaire d’une neurohormone, la GnRH.
La testostérone est aussi à l’origine des caractères sexuels secondaires.
Les organes libérant des hormones (ou autres substances) dans le sang sont des glandes
endocrines. Les hormones agissent sur des cellules cibles possédant des récepteurs
spécifiques.
Problème : Comment limiter la production de spermatozoïdes ?
C/ Limitation de la production des spermatozoïdes
Cellule cible
ACTION DE LA
CELLULE
= 3 hormones
différentes
= récepteur
spécifique de
l’hormone verte
= liaison de
l’hormone à son
récepteur
= signal induit
par l’hormone
liée
Schéma du fonctionnement d’une hormone
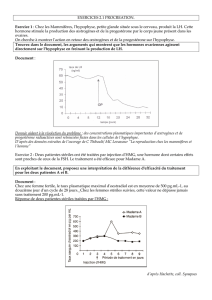
On mesure, chez un bélier, les variations du taux sanguin de l’hormone LH produite par l’hypophyse dans
différentes conditions expérimentales. Les variations du taux sanguin moyen de LH sont présentées par les 3
graphiques :
A- une semaine avant la castration
B- sept jours après le castration
C- animal castré avec implant sous-cutané délivrant en continu de fortes doses de testostérone.
Question (B1/sais. donn. & B4/dém.expl.)
A partir d’une exploitation rigoureuse des
expériences présentées, montrez le rôle de la
testostérone dans la régulation de la production de
spermatozoïdes.

5
Conclusion : La testostérone limite la production de LH et FSH par le complexe
Hypothalamo-Hypophysaire. C’est une boucle de rétro-action.
Problème : Comment expliquer le contrôle de l’ovulation ?
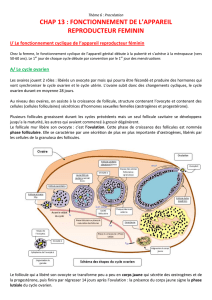
II/ Le contrôle de l’ovulation
A/ Rappels
Voir le calendrier p 84 du livre.
Remarque : Lors d’une grossesse, les règles s’arrêtent.
règles
hypothalamus
hypophyse
testicule
Production de
spz
FSH et LH
Testostérone
GnRH
= effet
GnRH
= hormone
= stimulation
= inhibition
Production de
spz
= conséquence
hypothalamus
= organe
SCHEMA DE LA REGULATION DE
L’ACTIVITE TESTICULAIRE
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%