Anatomie Physiologie de l`appareil génital

Anatomie Physiologie de l’appareil génital.
I. l'appareil génital de la femme.
1. Les organes génitaux internes.
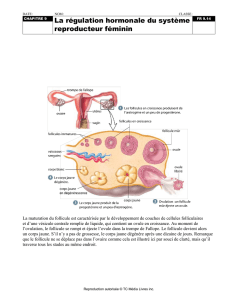
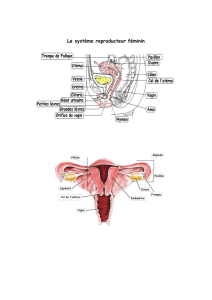
Les ovaires.
Description : en forme d'amande, ils sont situés au niveau du petit bassin et dans le péritoine où ils
sont protégés (dans le pelvis).
Dimension 3 cmx2 cm et au nombre 2. Ils sont tenus par des ligaments rattachés à l'utérus et à la
trompe. Cette suspension permet le chemin correct de l'ovule.
Rôle : Fonction endocrine : fabrication des hormones sexuelles oestrogènes et progestérones.
Fonction exocrine : préparation de ovule prêts à être fécondé
structure : de couleur gris rose nous avons la médullaire à la périphérie et la corticale au centre, très
vascularisée. Aspect plutôt grumeleux.
Les trompes.
Description : situées dans le petit bassin, elles comportent quatre parties : le pavillon, l'ampoule,
l'isthme, l'interstitielle.
Structure : la paroi des trompes est formée d'une muqueuse pleine de repli riche en cils vibratiles, et
d'une fine couche musculaire lisse permettant un mouvement péristaltique.
Rôle : servent à accueillir l'ovule après l'ovulation.
L'utérus.
Description : en forme de figue, située dans le petit bassin, il est en contact en avant avec la vessie et
en arrière avec le rectum. Or la grossesse il est rétro versé (courbé sur le col).
Dimension 6 cm de long,4 cm de large et 3 cm d'épaisseur. La partie inférieure corps de l'utérus est
composée d'un muscle puissant. Pendant la grossesse, il sert de réceptacle pour l’œuf et participe à
la formation du placenta, c'est la partie qui grandira le plus au cours d'une grossesse. L'isthme : la
partie supérieure de l'utérus qui pointe dans le vagin est le col de l'utérus. Constitué de tissus
conjonctifs rigides et de muscles lisse qui formera le segment inférieur de l'utérus.
Structure : muqueuse externe = péritoine
tunique musculaire = le myomètre
tunique interne = l'endomètre
2. Les organes génitaux externes.
Le vagin.
Situation : canal qui relie la vulve à l'utérus (environ 7 à 9 cm), entouré de tissus fibreux et
musculaires.
Rôle : Utile au cours du rapport sexuel, il est très élastique pour permettre le passage de la tête du
bébé.
Spécificités de la muqueuse : elle se développe sous l'effet des oestrogènes => épaississement
(glycogène). Composée de glycogène, sous l'effet des bacilles de Dôderlin, s'émulsionnent et
provoque l'acidité vaginale qui détruit les germes.
La vulve.
Situation : elle comprend le mon de Vénus, le clitoris, les lèvres et l'entrée du vagin. Elle est
composée également du méat urinaire, qui est sujet à risque d'infection.
Limites : petites lèvres = intérieur
grandes lèvres = extérieur
glande de Bartholin.
Oestrogènes
. Follicule primordiaux = sécrétion d'hormones endocrines, évolution du follicule primitif de
Graaf.
. Ovule peut être fécondé au niveau de l'ampoule.
. granulosa => sécrétion d'hormones progestérone, ovule expulsé.
Progestérone
. Ovulation follicule de Graaf = maturation follicule
. Sécrétion corps jaune
les seins.

Situation : sur la cage thoracique, entre la troisième et septième côte, il sent poser sur les muscles
pectoraux. En leur centre et situé le mamelon entouré de l'aréole. L'aréole et composée de muscle
disposé en parapluie qui par l'excitation du pourtour font ressortir le mamelon.
Vascularisation : très vascularisée ou niveau artériel et veineux et au système lymphatique. Les
artères mammaires sont profondes et la circulation veineuse est en superficie du sein, visible en
surface (importante au cours de la lactation) la circulation lymphatique et composée de trois grands
courants lymphatiques.
1° courant axillaire = draine le sein dans le creux axillaire
2° chaîne sous sternales ou rétro sternales
3° chaîne sous claviculaire ou clavière
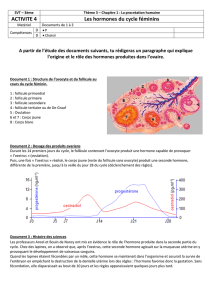
II. Le cycle menstruel.
1. Définition : phénomène cyclique se produisant à intervalles réguliers spécifiques de la
femme se produisent de la puberté à la ménopause durant en moyenne toue les vingt-huit jours. Dans
cette période la ils peut y avoir fécondation et nidation
le cycle ovarien :
il est en trois phases :
* les règles (menstruations) : 1er au 4e jour du cycle
* la phase de rédiger une extraction régénération (phase de prolifération) : 5e au 14e jour
* la phase de sécrétion 15e jour du cycle jusqu'au 1er jour de menstruations suivantes.
il correspond aux modifications du follicule qui atteignent les follicules primordiaux au cours de leur
croissance et leur maturation. Nombre de follicules : 100 000 à 300 000, seulement 300 viendront à
maturité (sans pilule) et environ 100 pour une femme prenant la pilule.
Dans la première phase de maturation => phase folliculaire qui correspond à la première moitié du
cycle. C'est au cours de cette période que le follicule vient à maturation jusqu'au 14e jour où il y a
expulsion de l'ovule et de sa couronne dans le péritoine, puis il est absorbé par la trompe.
Le follicule sécrète une hormone appelée oestrogène. Après ovulation, on entre dans une phase
lutéinique. Les tissus qui n'ont pas été expulsés hors du follicule se transforment pour former le corps
jaune.
Le corps jaune sécrète la seconde hormone : la progestérone.
Si l'ovule n'est pas fécondé, au bout d'une 10aine de jours, le corps jaune va disparaître et laisser une
cicatrice.
Oestrogènes :
- essentiellement sécrétée pendant la première moitié du cycle
- provoque la reconstruction de la muqueuse utérine après menstruations
- favorisent l'apparition caractères sexuels primaire et secondaire pendant la puberté
- augmentent les pulsions sexuelles
- stimule la formation osseuse
- stimule le développement et la croissance des seins
- augmente le taux de triglycérides sanguins
- croissance de la muqueuse utérine, élargissement du col, stimule la mobilité tubulaire =>
dentelle utérine.
Progestérone :
- préparation de l'endomètre pour la réception de l’œuf
- rétention d'eau au niveau des tissus
- déclenchement de la prolactine dans les seins
- soutient la nidation et la croissance de l’œuf pendant la première phase de la grossesse
- stimule le développement glandulaire
- diminue les triglycérides
- développement des glandes dans la muqueuse utérine, rétrécissement col.
Hormone androgène :
- sécrétion au niveau du pédicule ovarien.
Le cycle hypophysaire :
la régularisation des hormones ovariennes dépend du système hypothalo -hypophysaire.

Hypothalamus : siège de l'hormone Luteinizing Hormone (L.H.) et Gonadothophile Hormone (L. H. R.
H., GnRH : c'est la même hormone)
cette hormone stimule l'hypophyse qui sécrète Folliculine Stimuline Hormone (F. S. H.) croissance du
follicule ovarien.
Son taux est important dès le début du cycle, croit rapidement avant de diminuer avant l'ovulation (
1er rétrocontrôle) puis augmente à nouveaux.
L. H. (lutéinine hormone) elle n'agit que sur le follicule et provoque l'ovulation (24 à 48 heures avant
ovulation, il y a un pic de L. H.)
sécrétion oestrogène sous l'effet de F. S. H.
sécrétion progestérone sous l'effet de L. H.
rétro contrôle 1 : un taux élevé d’œstrogènes stimule l'antéhypophyse qui sécrète L. H. celle-ci
provoque l'ovulation et la formation du corps jaune responsable de la sécrétion de progestérone.
Rétro contrôle 2 : un taux élevé de progestérone et chorionique humaine 'oestrogènes associés agit
sur l'antéhypophyse qui cesse ses sécrétions hormonales : le corps jaune dégénère, le taux des
hormones ovariennes chute brutalement, les règles apparaissent.
Les hormones de la grossesse.
Les oestrogènes : indispensable au développement de l'endomètre et de ses vaisseaux puis
myomètre. Leur taux augmente tout au long de la grossesse.
oestrolurie = 2 mg au début de la grossesse par 24 heures
45 mg en fin de grossesse par 24 heures
la progestérone : chez la mère : inhibe les contractions.
Chez le fœtus : synthèse de corticostéroïdes.
Son taux augmente jusqu'au cinquième mois puis chute à partir du huitième mois.
pregnondiol urinaire = 10 mg par 24 heures aux premiers mois
50 mg par 24 heures au cinquième mois.
Les H. C. G. : gonadotrophine chorionique humaine.
En début de grossesse, il transforment le corps jaune en corps jaune progestatif. Il permet la
surveillance de la vitalité placentaire (et du fœtus)
III. L'appareil reproducteur masculin.
1. Les testicules
description :
de forme ovoïde, ils sont suspendus dans le scrotum.
Constitution : ferme, le scrotum est traversé de tissus conjonctifs lâche. Entouré d'une capsule de
tissus conjonctifs dense. Divisé en petits lobules par plusieurs cloisons conjonctives.
2. Le déférent
le canal epididymaire se prolonge sans frontières nettes par le canal déférent. Inclus dans le canal
spermatique, file vers la cavité abdominale. Avant que les canaux déférents ne s'abouchent dans
l'urètre, ils traversent la prostate.
3. Les glandes annexes
-- vésicule séminale
-- la prostate : à côté des glandes de Cooper et vésicules séminale, glandes génitales masculines.
Siège à l'intérieur de la face inférieure de la vessie et la musculature du plancher du bassin, entourant
l'urètre.
Composée de plusieurs glandes individualisées produisant un liquide très fluide qui constitue
l'essentiel du liquide séminal.
4. L'urètre et de l'appareil érectile.
1
/
3
100%