physiologie du cycle menstruel

1
Drs François et Caroline TERRENOIR (Mars 2004)
PHYSIOLOGIE DU CYCLE MENSTRUEL
ET
METHODE DE L’OVULATION BILLINGS
(MOB)

2
SOMMAIRE :
1) INTRODUCTION
2) HYPOTHALAMUS et HYPOPHYSE
3) OVAIRES
4) COL de L’UTERUS
5) UTERUS
6) VAGIN
7) VULVE
8) SYSTEME LYMPHATIQUE
9) PILULE
10) TABAC
.

3
I : INTRODUCTION
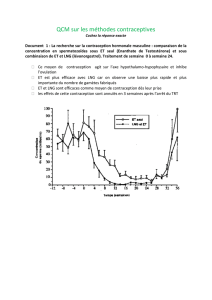
Pour un couple fertile, la fécondité moyenne, entre 20
et 30 ans est de 20 à 30% par cycle puis diminue de 1%
par année d’âge.
Plus de 30% des grossesses cessent spontanément.
17% pour les moins de 35 ans
34% pour les plus de 40 ans
53% pour les plus de 42 ans
La conception est difficile pour 10 à 20 % des couples.
Parmi les 15 à 20 % des couples qui consultent pour
infertilité, 3 à 4 % resteront stériles.
50 000 enfants sont nés en France d’une assistance
médicale à la procréation depuis 1982. (Soit plus d’un million
d’enfants dans le monde depuis la première petite fille née grâce à la fécondation in vitro
en 1978).
L’ovulation ne se produit qu’un ou deux ans après les
premières règles (ménarche), les premiers cycles étant
anovulatoires.
La fréquence de cycles ovulatoires s’accroît lorsque les
menstruations deviennent régulières.
La fécondité atteint son maximum entre 20 et 30 ans.
Après quoi, les cycles anovulatoires redeviennent de
plus en plus fréquents puis habituels 1 à 2 ans avant la
ménopause.

4
En France, les femmes accouchent à 29 ans ½ en
moyenne et en 10 ans, le nombre des naissances chez
les mères de plus de 40 ans a doublé (3% des grossesses).
Même dans les cycles ovulatoires, la période durant
laquelle une grossesse peut résulter d’une union
sexuelle est réduite à quelques jours, le reste du cycle
étant infécond en cas d’union sexuelle.
Si les chances de grossesse pendant la période la plus
fertile sont de 70% par cycle, il faut 2 cycles pour que
90% des couples ayant une union le jour le plus fertile
réalisent une grossesse.
Si les chances au début de la période féconde sont de
10% par cycle, il faut 24 cycles pour que 90% des
couples ayant une union à ce moment-là réalisent une
grossesse.

5
La physiologie du cycle menstruel met en
jeu des interactions complexes entre :
Glandes endocrines :
hypothalamus
hypophyse
ovaires
et
Organes cibles :
utérus : endomètre et col de l’utérus
vagin
vulve
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%