1 - Free

1 )http://dedland.free.fr/paraplegie-droit.html
3.)http://www.ac-grenoble.fr/cam/idd/site_5e4/parapl/main.htm
4.)http://www.anmsr.asso.fr/anmsr00/44vieillPH/parapl_vieil.html
5.)http://www.doctissimo.fr/html/sante/encyclopedie/sa_1084_ie.htm
Que se passe-t-il lors d'un traumatisme médullaire ? http://dedland.free.fr/paraplegie-droit.html
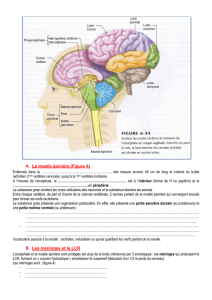
La moelle épinière est, comme le cerveau, protégée par une enveloppe osseuse et peut être comparée à
un centre de transmission : la moelle reçoit les informations du cerveau au moyen de câbles de
transmission, les axones des neurones cérébraux. Elle les intègre aux informations reçues localement
du reste de l'organisme et envoie des commandes au muscle. En retour, la moelle envoie au cerveau
l'ensemble des informations sensibles, le toucher, la douleur, le chaud et le froid. Mais, lors d'un choc
violent tel qu'il s'en produit lors d'un accident de la voie publique, les vertèbres peuvent se déplacer et
provoquer un écrasement ou pire, un cisaillement de la moelle. Le cerveau a alors beau envoyer ses
messages, les muscles ne les reçoivent plus. C'est la paralysie, dont l'étendue varie en fonction du
niveau de la lésion. Une lésion basse entraîne une paraplégie (paralysie des membres inférieurs). Plus
haute, il s'agit alors d'une tétraplégie (paralysie des quatre membres). Dans beaucoup de cas, les
fonctions urinaires, sphinctériennes et sexuelles peuvent être lésées.
La vie après l'accident s'apprend alors en fauteuil roulant et tout est à réinventer physiquement,
psychologiquement et socialement. Si beaucoup d'efforts sont faits pour améliorer la qualité de vie et
l'autonomie de ces personnes lourdement handicapées, l'essentiel des progrès récemment réalisés se
situe dans le domaine médical et résulte de la recherche tant fondamentale que clinique car, il y a une
dizaine d'années, on ne parlait pas de possibilité de restructuration de la moelle épinière.
En effet, pendant longtemps, les lésions médullaires étaient considérées comme d'emblée complètes et
définitives. Grâce aux modèles fournis par l'expérimentation animale et, chez l'homme, par l'
observation clinique et l'imagerie moderne (résonance magnétique nucléaire) on sait maintenant que
ces lésions ne sont pas fixées dès le moment de l'accident. Par des mécanismes, sans doute à la fois
vasculaires et de libération de substances toxiques au niveau de la zone lésée, elles vont s'étendre et se
compléter dans les heures qui suivent le traumatisme.
Cette zone lésionnelle va ensuite évoluer progressivement vers une cicatrice appelée cicatrice gliale,
véritable mur de fibrose qui empêche toute repousse axonale. Grâce aux progrès de la neurobiologie,
on sait également maintenant qu' une repousse axonale à partir des neurones de la moelle est possible à
condition de pouvoir inhiber la cicatrice gliale et de favoriser la croissance axonale.
Depuis 1984, date de sa création, alors qu'il n'existait ni en France , ni à l'étranger d'effort de recherche
organisé dans le domaine des traumatismes médullaires, l'IRME a établi et développé, à partir de

l'analyse des phénomènes physiopathologiques résultant des lésions initiales du tissu nerveux, une
stratégie de prise en charge des blessés et de recherche coordonnée pour essayer d'agir aux différents
stades de l'évolution de la lésion, après un traumatisme de la moelle épinière . Elle comporte trois
grands axes qui consistent à:
l prévenir les lésions l limiter la cicatrice gliale l promouvoir la repousse axonale
Quelques chiffres : En France, on compte 40 000 paraplégiques et tétraplégiques, dont 1 000 cas
nouveaux tous les ans. 60 % ont moins de 25 ans. Ils résultent : - pour 49 % d'accidents de la
circulation dont 71% d'accidents de voiture et 29 % d'accidents de moto - pour 21 % d'accidents du
travail - pour 16 % d'accidents de sport ski, motocross, parapente, plongeon, rugby, etc... - pour 9% de
tentatives d'autolyse (suicide). Il faut noter que 18% d'entre eux sont en état d'éthylisme au moment de
l'accident.
:
http://www.anmsr.asso.fr/anmsr00/44vieillPH/parapl_vieil.html
PARAPLEGIE ET VIEILLISSEMENT Copyright ANMSR 1997
Dr B. PERROUIN-VERBE, Dr F. LOUIS
L 'existence d'une lésion médullaire a, jusqu'à la 2ème Guerre Mondiale, constitué un arrêt de mort à
plus ou moins long terme. Les causes des décès étaient largement dominées par les complications
urinaires. Depuis les années 50, particulièrement depuis ces deux dernières décennies, l'évolution des
connaissances sur le plan physiopathologique des dysfonctionnements, plus spécialement végétatifs, le
possible dégagement de facteurs pronostiques, l'amélioration des techniques de prise en charge,
notamment la révolution conceptuelle du cathétérisme intermittent, ont nettement diminué l'incidence
de ces complications. Le développement d'unités spécifiques de prise en charge, d'un suivi approprié
font qu'aujourd'hui l'espérance de vie d'un blessé médullaire a considérablement augmenté.
Toutefois, la condition du blessé médullaire n'est pas une situation stable. Le comportement
fonctionnel de ces blessés est le résultat d'un équilibre ténu entre les problèmes physiques,
psychosociaux et les conditions environnementales. Plus que tout autre, le blessé médullaire semble
subir un vieillissement prématuré l'ace à deux processus simultanés : les effets de l'âge en lui-même,

l'influence de la durée post-traumatique sur les différentes déficiences présentées, phénomènes qui
sont particulièrement intriqués.
ESPERANCE DE VIE, CAUSES DE DECES, MORBIDITE DE LA POPULATION
SPINALISEE (1, 2, 3)
La revue de la littérature indique une diminution notable du taux de mortalité de la population
spinalisée avec comme corollaire l'augmentation de son espérance de vie. Evalué à 60-80 % lors de la
2e guerre mondiale, à 30 % dans les années 60, ce taux de mortalité a été estimé à 6 % dans les années
80. Hartkopp, à partir d'une cohorte de 880 patients suivis sur 4 décennies, objective une probabilité de
survie à 25 ans de 60,6 % pour les hommes blessés médullaires, 66,7 % pour les femmes, versus
respectivement 66,9 % et 76 % pour la population normale. La subdivision en deux groupes selon la
date de survenue du traumatisme (c'est-à-dire avant 1973 et après 1973) confirme cette amélioration.
De même, Devivo, dans son étude sur 12 ans (9 135 blessés), conclut à un taux de survie de 85,1%
après 12 ans d'évolution. Whiteneck comparant le taux de mortalité d'une population de 834 patients
traumatisés avant 70 par rapport à une population témoin, montre que le taux de mortalité due à la
lésion médullaire croît avec l'âge. Ainsi, dans la tranche des 20-30 ans, ce taux est de 7 décès pour
1000 plus élevé par rapport à la population normale, et il s'accroît à 25 décès pour 1 000 plus élevé
dans la tranche des 60-70 ans. D'un autre côté, le taux de mortalité des blessés médullaires tend à
rejoindre celui de la population normale avec l'accroissement de l'âge : 8 fois plus élevé chez des
blessés de 20 ans, les survivants de 70 ans ont un taux de mortalité de 1,5 fois plus élevé que la
population générale.
Quelles sont les causes de décès ?
La comparaison des études en fonction des dates de survenue de la lésion médullaire permet de voir
que, si les causes urinaires étaient au premier plan pour les traumatismes survenus avant les années 70
(2,3), les principales causes actuelles de décès depuis les années 70 sont liées à des complications
respiratoires (1).
La définition d'un indice de mortalité standardisé (standardized mortality ratio, SMR), permettant de
quantifier l'impact spécifique de la lésion médullaire sur une cause de décès par rapport à la population
normale, objective un SMR (standardized mortality ratio) plus élevé pour un grand nombre de
pathologies, hormis les cancers, les cardiopathies ischémiques et les pathologies artérielles.
A 5 ans post-traumatiques, ces principales causes de décès restent dans l'ordre la septicémie (SMR =
41,8), les complications respiratoires infectieuses (SMR = 13,2), les problèmes urinaires (SMR = 8,9),
et l'embolie pulmonaire (SMR = 8,4).

Les facteurs pronostiques de survie sont liés au niveau, au caractère complet et à l'âge de survenue de
la lésion médullaire. Ainsi, les tétraplégiques dont l'âge au moment du traumatisme est supérieur à 50
ans ont une faible médiane de survie (1,8 année).
Vieillissement, déficiences et complications
Sans lister tous les problèmes, nous citerons l'évolution et le risque de complications des différentes
déficiences sous l'influence de l'âge et de la durée post-traumatique.
Les problèmes vésico-sphinctériens
Les dégradations de l'appareil urinaire surviennent essentiellement dans les 4 premières années post-
traumatiques que ce soit au niveau du bas appareil (déformations des parois vésicales), au niveau du
risque de reflux vésico-urétéral, et de la dégradation du haut appareil surtout dans la première années
(4). Ceci justifie un suivi rapproché lors de cette période qui pourra ensuite être élargi en fonction des
facteurs de risque.
L'évolution avec l'âge et la durée post-traumatique reste dominée toutefois par la majoration possible
d'un syndrome obstructif : c'est le problème du dépistage d'une maladie de col, de rétrécissements
urétraux, d'obstacles prostatiques, de prolapsus, qui peuvent à bas bruit modifier l'équilibre vésico-
sphinctérien. Il faut noter parfois que certaines de ces complications (prostate) peuvent être
providentielles lorsque le but recherché est la continence. Cordenos a par ailleurs objectivé par un
suivi urodynamique, une baisse des pressions mictionnelles corrélée à la durée post-traumatique qui
peut être liée à un épuisement du détrusor. L'association de ces deux phénomènes (épuisement du
détrusor et syndrome obstructif) aboutit à la majoration d'une dysurie et est à l'origine d'une
recrudescence des infections urinaires notamment après 60 ans et entre la lère et la 3e décennie post-
traumatique (2). Le risque de cancer de vessie décrit chez des patients porteurs de sonde à demeure
n'est plus retrouvé dans les études récentes. Ceci est sans nul doute lié au fait que ces néoplasmes de
vessie étaient liés à l'existence de drainages continus prolongés.
Les escarres
L’étude de Whiteneck retrouve une incidence annuelle de 23 %. L'incidence de cette complication
augmente par tranche d'âge de 10 ans, le risque étant majoré par le vieillissement du revêtement
cutané. Citons les complications trophiques des membres inférieurs secondaires à la stase veineuse
chronique, notamment chez les blessés médullaires flasques qui induisent des lésions de capillarite
nécrosante, source d'infections.
Les problèmes neuro-orthopédiques
Les rétractions musculo-tendineuses des membres inférieurs sont corrélées à la durée post-
traumatique, reflet d'un mauvais entretien articulaire. Citons les flexums de hanches et de genoux liés à
la station assise, fréquents dans les paraplégies basses lorsqu'il existe un déséquilibre plan antérieur /
plan postérieur, ou pérennisés par des spasmes en flexion.

Les ostéomes sont des complications des premiers mois et de survenue rare à la phase secondaire.
Les fractures sont une complication directement liée à la durée post-traumatique. Leur incidence est
évaluée dans la littérature de 3 à 11 % selon les études, et doit faire réfléchir dans l'avenir à un
traitement préventif. Si la perte osseuse sous lésionnelle est de 30 % de densité minérale osseuse la
lère année, une étude récente faite dans notre service de 30 blessés médullaires avec un recul moyen
de 3 ans, versus 30 témoins, permet de constater que la perte osseuse s'accroît au fil des années dans
les régions métaphyso-épiphysaires du site fémoral intérieur (-52 %) et tibial supérieur (-70 %). Ceci
explique le siège préférentiel des fractures supra-condyliennes du fémur et de l'extrémité supérieure du
tibia chez le paraplégique dont le risque s'accroît avec les années. Il convient encore de citer les
décompensations douloureuses des cyphoses et scolioses post-traumatiques liées le plus souvent à des
cals vicieux et leur retentissement sur l'équilibre cutané, (complications qui tendent à diminuer depuis
les années 70, en raison d'une réduction et d'une ostéosynthèse fréquente du foyer fracturaire
rachidien.
Les complications vasculaires
L'étude des Invalides avait retrouvé une incidence d'artériopathie des membres inférieurs de l'ordre de
16 %(5). Si les dernières études de Devivo(1) ne semblent pas objectiver un SMR plus élevé pour les
complications artérielles, il faut insister sur le siège préférentiel proximal de cette artériopathie (aorto-
iliaque), le caractère tardif de son diagnostic souvent évoqué devant l'apparition d'escarres pelviennes
multiples chez un paraplégique jusque là bien pris en charge. Cette complication est une complication
de la deuxième décennie post-traumatique.
Le risque thrombo-phlébitique s'il apparaît majeur à la phase aiguë reste toutefois 8 fois plus élevé à la
phase chronique, comme en atteste un SMR à 8,4 à 5 ans de survie dans l'étude de Devivo en ce qui
concerne les embolies pulmonaires.
Les cardiopathies ischémiques ne semblent pas avoir d'incidence plus élevée (SMR à 1,1) malgré des
études plus anciennes révélant une hypertension artérielle plus fréquente chez ces patients dans les
années 70, mais qui était probablement liée à l'existence d'une insuffisance rénale.
Les complications respiratoires
Première cause de décès, elles restent à 5 ans de survie une cause majeure, notamment en ce qui
concerne les pneumonies et les atélectasies. L'évolution des patients vieillissant, particulièrement les
tétraplégiques, se fait vers une moins bonne tolérance du syndrome restrictif. Une diminution de ce
dernier est liée au vieillissement par troubles de la compliance de la cage thoracique. Chez certains
patients, l'aggravation de la fonction respiratoire peut faire discuter la mise en place d'une ventilation
non invasive nocturne.
Les modifications neurologiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%