B La fécondation

1
COMPORTEMENT SEXUEL, FECONDATION ET DEBUT DE LA
GESTATION, MAITRISE DE LA REPRODUCTION
I Aspect comportemental de la reproduction chez les Mammifères
La réussite et donc la stratégie de la reproduction repose sur la rencontre des partenaires.
A Chez les Mammifères non Hominidés
Le comportement de rut chez le Mâle est dépendant de l’augmentation de la sécrétion de testostérone et des
stimulus émis par la femelle. Chez la femelle, la période de l’ovulation correspond à la période de rut (chaleur ou
oestrus). Le comportement de rut est contemporain du pic d’œstrogènes précédant l’ovulation. Ce pic d’œstrogènes
déclenche différentes manifestations du comportement sexuel de la femelle : attractivité (émission d’odeur,
coloration…), réceptivité aux mâles.
L’environnement influence le fonctionnement de l’axe gonadotrope : on a pu montrer l’importance des conditions
d’éclairement responsable du caractère saisonnier de l’activité sexuelle. Le système de commande hypothalamo-
hypophysaire intègre à tout moment les rétroactions exercées par les hormones sexuelles et l’influence des stimulus
d’origine interne ou externe.
B Chez les Primates Hominidés
Chimpanzé, Gorille et Homme. La fin du cycle sexuel chez la femelle est marquée par les menstruations ou règles.
La femelle attire et accepte le mâle en dehors de la période de l’ovulation. Les hormones sexuelles jouent un rôle
capital dans le comportement sexuel.
C Chez l’Homme
Il y a dissociation entre hormones sexuelles et comportement sexuelle. L’Homme est capable de maîtriser sa
procréation et de dissocier, au moins partiellement, son comportement sexuel de son activité hormonale. Les
hormones sexuelles interviennent mais d’autres facteurs comme l’environnement socioculturel et un ensemble de
facteurs psychologiques (affectif, moraux, culturel…).
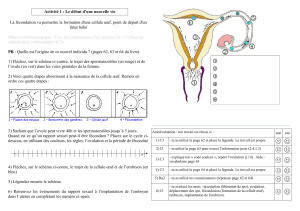
II La fécondation et le début de la grossesse
A La rencontre des gamètes
Lors d’un rapport sexuel, au cours de l’éjaculation les spermatozoïdes sont déposés en très grands nombres au fond
du vagin. Mobiles, ils doivent franchir le col de l’utérus en passant à travers la glaire cervicale dont le maillage est
favorable à leur passage uniquement au moment de l’ovulation alors qu’elle est pratiquement infranchissable en
dehors de cette période du fait d’un maillage très serré. Les spermatozoïdes remontent les voies génitales féminines
en nageant dans les sécrétions de l’utérus et des trompes. Seuls quelques centaines (sur 200 à 300 millions lors de
l’éjaculation) parviennent dans le tiers supérieur de la trompe = lieu de fécondation.
La fécondation n’est possible sur durant une courte période après l’ovulation. Dans les voies génitales
féminines, la durée de vie du gamète femelle dans le tiers antérieur de la trompe est comprise entre 24 et 48h, celle
des spermatozoïdes est de l’ordre de 4 à 5 jours.
B La fécondation
Après la pénétration du spermatozoïde dans le cytoplasme du gamète femelle, les deux noyaux haploïdes fusionnent
et donnent l’œuf ou zygote à 2n chromosomes qui, par mitoses, conduit à un embryon.
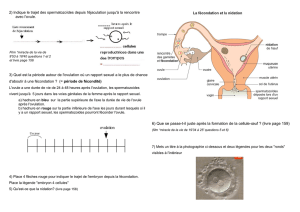
C Le développement de l’embryon et le début de la gestation
Figure 2 : Courbe d’évolution des hormones au cours de la grossesse
L’embryon mène une vie libre pendant 6 à 7 jours, descend dans la trompe et s’implante dans la muqueuse utérine
transformée en dentelle utérine le 7ème – 8ème jour après la fécondation (soit le 21ème – 22ème jour du cycle) : c’est la
nidation.
La muqueuse utérine persiste et ne dégénère pas comme lors d’un cycle sans fécondation : il y a absence de règles.
Dans un cycle sans fécondation, c’est la chute de la sécrétion des hormones ovariennes, oestradiol mais surtout
progestérone, par dégénérescence du corps jaune, qui est responsable de la muqueuse utérine. Au début de la
gestation, la concentration de progestérone augmente. Cela est dû au maintien de l’activité du corps jaune. Ce ne
sont pas les gonadostimulines qui empêchent la dégénérescence du corps jaune. C’est une autre hormone HCG
(Human Chorionic Gonadotraphine = Gonadotrophine Humaine) sécrétée par les cellules embryonnaires (à
l’origine du placenta) dès la nidation, le 7ème – 8ème jour après la fécondation sui stimule et maintient l’activité du
corps jaune qui sécrète progestérone et oestradiol.

2
Cette hormone HCG peut être détectée très précocement dans le sang et dans l’urine de la femme enceinte,
permettant de diagnostiquer la grossesse dès les 1er jours de retard des règles.
D Le suivi de la grossesse
La mère de l’embryon puis le fœtus sont l’objet d’une surveillance médicale : interrogatoire des parents, examens
échographiques de l’embryon puis du fœtus, analyse d’urine du sang maternel…
Si le risque le justifie (age de la mère, antécédents familiaux et médicaux, résultats d’examens échographiques, et
des analyses…) des examens plus poussés sont effectués : Choriocentèse (vers la 9ème semaine d’aménorrhée)
ou amniocentèse (entre la 1-ème et la 18ème semaine d’aménorrhée) qui permettent de prélever des cellules fœtales.
Après culture, on peut alors effectuer un diagnostic prénatal : à partir de ces cellules, il est possible de détecter
diverses anomalies chromosomiques ou certaines maladies génétiques.
Si une anomalie grave est découverte, une Interruption Médicale de Grossesse (IMG) est proposé aux parents ce
qui pose des problèmes éthiques.
III La maîtrise de la procréation
Les connaissances acquises sur la reproduction humaine permettent d’assurer une régulation des naissances, grâce à
une contraception efficace pour les couples qui ne désirent pas ou plus d’enfant, ce qui correspond à la satisfaction
de l’exigence de « vouloir un enfant quand on veut », ou à l’inverse d’offrir la possibilité à des couples hypofertiles
ou stériles, d’avoir des enfants (« vouloir un enfant à tout prix »), grâce à la procréation médicalement assistée.
A la régulation des naissances
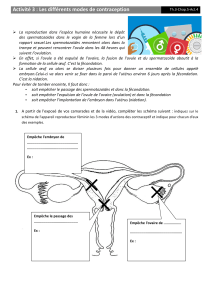
1 la contraception
La contraception (contraire de conception au sens strict), désigne toutes les méthodes empêchant la fécondation. Un
contraceptif efficace inhibe réversiblement la capacité de reproduction, sans perturber l’activité sexuelle.
a Les moyens de contraception non hormonaux
Les préservatifs restent les seuls à préserver également des maladies sexuellement transmissibles.
Voir doc. joint
b Les méthodes contraceptives hormonales
Le plus souvent, il s’agit de l’administration orale d’hormones sexuelles. Ex : la pilule féminine.
Cette méthode utilise des hormones stéroïdes de synthèse dérivée de l’œstradiol et de la progestérone. Ces
composés de synthèse différents des hormones naturelles ont une stabilité biochimique plus grande. Il existe
différents types de cellules :
Pilules combinées avec dérivé d’œstradiol + dérivé de progestérone :
Normodosées : délai d’oubli 24h
Minidosé : délai d’oubli 12h. Elles sont soit mono, bi ou triphasiques.
Ce sont les plus utilisées, prises pendant 21 jours puis arrêt qui déclenche une hémorragie de privation =
pseudorègles
Mode d’action : Par les hormones de synthèse dérivées d’œstradiol et progestérone qu’elles contiennent, les
pilules combinées agissent à trois niveaux :
Elles inhibent la production de FSH et LH par rétrocontrôle hormonal négatif au niveau du complexe
hypothalamo-hypophysaire. Il y a arrêt du développement des follicules, absence du pic d’œstradiol et donc
absence du pis de LH, donc pas d’ovulation.
Elles provoquent une atrophie de l’endomètre qui devient impropre à la nidation.
Elles modifient la glaire cervicale qui reste imperméable aux spermatozoïdes.
Pilules séquentielles : Sur 22 jours. Pilules avec oestradiol pendant 7 jours, puis Oestradiol et progestérone pendant
15 jours, puis arrêt déclenchant pseudorègles. Délai d’oubli 12 heures
Mode d’action : Elles inhibent la production de FSH et de LH par rétrocontrôle négatif au niveau du complexe
hypothalamo-hypophysaire, conduisant à un arrêt du développement des follicules et absence d’ovulation.
Micropilule : sur 28 jours. Pilules avec progestérone seule, prise tous les jours y compris durant les règles. Délai
d’oubli de 2 heures. Ces dernières sont prescrites chez les femmes pour qui les oestrogènes constituent une contre-
indication.
Mode d’action : Avec un progestatif de synthèse progestérone uniquement n’agissent que sur la glaire
cervicale et l’endomètre.
Toutes les pilules se donnent sous surveillance médicale car il y a des contre-indications

3
Remarques : Les implants contraceptifs, d’utilisation récente, sont proposés aux femmes qui supportent mal la
pilule. L’implant est mis en place pour une durée de 3 à 5 ans. Il libère en continu un progestatif de synthèse. Son
mode d’action est analogue à celui de la micropilule (généralement, durant la première année il y a également
blocage de l’ovulation.
La contraception masculine reste encore d’usage limité (nombreux effets secondaires).
2 Les méthodes d’urgence après le rapport sexuel
a la pilule du lendemain
En cas d’absence de contraception lors d’un rapport sexuel et lorsqu’un risque de grossesse ne peut être pris, la
pilule du lendemain constitue une méthode de contraception d’urgence. Elle consiste à prendre, au plus tard 72
heures suivant le rapport sexuel, une dose massive d’œstrogènes et de progestérone ou de progestérone seule.
Il y a alors un déséquilibre hormonal brutal qui selon le moment du cycle empêche l’ovulation ou la fécondation ou
la nidation. Cette pilule ne peut pas constituer un moyen contraceptif utilisé régulièrement compte tenu de
certains effets secondaires (nausées, vomissement…). Son utilisation doit rester exceptionnelle.
Remarque : Depuis le 13/12/2000, la « pilule du lendemain » est délivrée gratuitement aux mineures dans les
pharmacies, ou en cas de nécessité par les infirmières des établissements scolaires. L’objectif est de limiter le
recours à l’interruption volontaire de grossesse.
b L’interruption de la grossesse (I.V.G.)
En France, l’I.V.G. peut être pratiqué avant la 12ème semaine de gestation (avant la 14ème semaine après les règles).
Lors de l’interruption de grossesse pour raison thérapeutique (IMG), il n’y a pas de délai. Cette I.V.G. peut se faire
par une méthode chirurgicale (aspiration de l’embryon ou sous anesthésie locale ou générale).
Une méthode médicamenteuse peut être proposée : c’est la méthode contragestive (méthode qui s’oppose à la
gestation). Cette méthode chimique utilise le R.U. 486, elle est pratiquée avant le 21ème jour de retard de règle
(avant le 49ème jour après les dernières règles).
Par voie orale, 3 comprimés de 200 mg de R.U. 486 en une prise. 3- à 72 heures plus tard, alors qu’un saignement
de la muqueuse utérine se manifeste, une faible dose de prostaglandines qui stimulent les contractions utérines,
provoque l’expulsion de l’embryon. C’est une pilule abortive qui déclenche un avortement précoce.
Le R.U. 486 est un antagoniste de la progestérone. Cette molécule se combine aux récepteurs de la progestérone
mais n’en a pas les effets : c’est une anti-hormone. Tout se passe comme si la concentration de progestérone
diminuait provoquant un délabrement de la muqueuse utérine entraînant le saignement observé.
Cette méthode permettant une intervention précoce, est moins traumatisante physiquement et psychologiquement
que l’intervention chirurgicale. Pour éviter le problème éthique de la « banalisation de l’avortement », cette
méthode est sous stricte surveillance médicale.
B Les techniques de procréation médicalement assistées (PMA)
L’espèce humaine contrairement à la plupart des espèces animales, montre une certaine inaptitude à procréer :
statistiquement une grossesse recherchée ne survient qu’avec une probabilité de 15 à 30% pour chaque cycle
sexuel ce qui témoigne d’une faible fertilité pour l’espèce humaine. Un délai de 18 à 24 mois est nécessaire pour
soupçonner une stérilité de l’un et/ou l’autre des deux partenaires. Tant que celle-ci n’est pas démontrée, on
parle d’hypofertilité. En France 4% des couples seraient définitivement stériles.
1 Les causes d’infertilité ou de stérilité pour un couple
Origine masculine : canaux déférents obstrués, sperme trop pauvre en spermatozoïdes ou spermatozoïdes peu ou pas
mobiles ou anormaux….
Origine féminine : trouble de l’ovulation, obstruction des trompes suite à une infection, utérus anormal…
Lorsqu’il s’agit de stérilité due à des déficits hormonaux, il est parfois possible de déclencher l’ovulation chez la
femme et chez l’homme de stimuler la spermatogenèse.
Diverses techniques peuvent pallier à certaines causes de stérilité : Insémination artificielle avec sperme du conjoint
(I.A.C.) ou d’un donneur (I.A.D.), don d’ovocyte ou d’embryon…
2 la fécondation in vitro et transplantation d’embryon (F.I.V.E.T.E)
Cette méthode est coûteuse et lourde en soins médicaux :
Contrôle total du cycle ovarien par l’équipe médicale : injection quotidienne d’un analogue de GnRH
qui par son action continue (non pulsatile) bloque la sécrétion de FSH et LH.
Déclenchement de la maturation des follicules et contrôle de leur maturation : injection de HMG
(Gonadotrophine Ménopausique Humaine) extraite de l’urine de femme ménopausée qui contiennent FSH et LH à
des doses au-dessus des valeurs normales physiologiques au cours d’un cycle ovarien. Ces hormones notamment
FSH stimulent la maturation des follicules. Des dosages journaliers des œstrogènes sécrétés par les follicules
permettent de suivre leur maturation, plusieurs parvenant au stade de follicules mûrs.

4
Déclenchement de l’ovulation : Lorsque le pic d’œstradiol est repéré, une injection d’une forte dose de
HCG a les mêmes effets que LH et déclenche l’ovulation en 37 à 40 heures.
Prélèvement des gamètes femelles : sous contrôle échographique, juste avant l’ovulation, 34 heures après
injection de HCG, les ovocytes sont prélevés par ponction au niveau de l’ovaire.
F.I.V. : les ovocytes prélevés sont placés dans un milieu nutritif en présence de spermatozoïdes. La
fécondation dure une quinzaine d’heures. Les œufs puis les embryons sont conservés en culture une trentaine
d’heures (stade 4 cellules).
Transplantation d’embryon : après examen microscopique, en moyenne trois embryons sont transplantés
dans la cavité utérine de la future mère. Cela augmente les chances que l’un d’entre eux au moins poursuive son
développement, mais il y a aussi augmentation de la probabilité d’une grossesse multiple.
Dans certains cas, lors d’anomalies génétiques graves dans des couples à risques, il est possible de faire un
diagnostic pré-implantatoire à partir de l’ADN de l’embryon.
Les embryons surnuméraires peuvent être conservés par congélation en vu d’un autre transfert.
Remarque : Dans le cas où les spermatozoïdes du conjoint présentent des anomalies ne leur permettant pas de
pénétrer dans le gamète femelle, l’I.C.S.I. (Intra Cytoplasmic Sperm Injection) est une technique permettant
d’injecter directement dans le cytoplasme du gamète femelle, un spermatozoïde ou une cellule précurseur des
spermatozoïdes (spermatides : haploïde et sans flagelle)
C Conclusion
Par suite de dérives de certaines techniques, le problème est de savoir si une intervention possible médicalement, est
souhaitable voire même tolérable, ce qui pose des problèmes éthiques. Ex :
Mère porteuse n’ayant aucun lien génétique avec le futur enfant (non autorisé en France), voire même payé
(« location d’utérus »)
Procréation par des femmes ménopausées
Quel statut pour l’embryon ? Etre vivant ?
Que faire des embryons surnuméraires ?
Dérive vers l’eugénisme
Clonage humain reproductif
Réduction de la diversité de l’espèce.
L’espèce humaine « sort » de la sélection naturelle.
La stérilité devient héréditaire.
La procréation devient un commerce
Ces problèmes bioéthiques sont à l’origine de la définition d’un cadre juridique des interventions humaines dans le
domaine de la biologie humaine et de la santé en général. EX : En France le comité national d’Ethique pour les
embryons considère l’embryon humain comme une personne humaine potentielle et n’autorise pas de manipulation
sur les embryons dans un but de recherche. Mais si cette législation n’est pas internationale….
1
/
4
100%