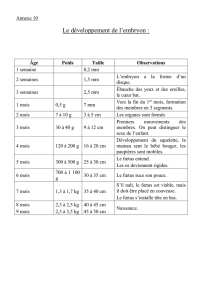
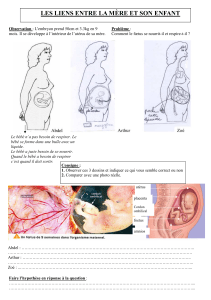
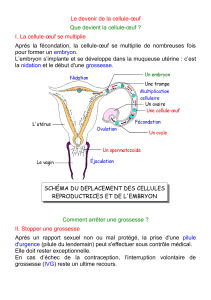
Physiologie PHYSIO 010 13/10/05 4ème semaine L`apparition des

Physiologie
PHYSIO 010 13/10/05
4ème semaine
L’apparition des bourgeons des membres
Les membres supérieurs apparaissent d’abord, à hauteur des somites correspondant aux futurs
niveaux C4 à T2, et les membres inférieurs un peu plus tard, à hauteur des somites
correspondant aux futurs niveaux L1 à S4.
Le début de l’organogenèse
Certaines zones de l’ectoderme de surface sont le siège de prolifération cellulaire intense
aboutissant à la formation des placodes (donneront une partie de l’oreille interne).
1) Dérivés endodermiques : l’intestin primitif comprend dès la délimitation de
l’embryon 3 régions :
- L’intestin moyen, largement ouvert dans la vésicule ombilicale par le canal
vitellin.
- L’intestin antérieur, fermé en avant par la membrane pharyngée. A son niveau
commencent à se former les poches branchiales endodermiques, les ébauches
linguales, la gouttière laryngo-trachéale, les bourgeons pulmonaires, hépatiques,
pancréatique dorsal, l’œsophage et l’estomac.
- L’intestin postérieur dans lequel s’abouche le diverticule allantoïdien, constitue
le cloaque, fermé en arrière par la membrane cloacale.
2) Dérivés mésodermiques :
- Le mésoderme para axial : s’est segmenté en somites et chaque somite se
différentie en sclérotome (ventral) et en dermomyotome (dorsal). La plupart des
somites apparaissent dans le sens crânio-caudal, entre J20 et J30.
- Le mésoderme intermédiaire : (ou cordon néphrogène) s’est segmenté en
vésicules néphrotomiales et constitue le mésonéphros ou corps de Wolff avec
apparition de son canal excréteur, le canal de Wolff.
- Le mésoderme latéral : il donne la somatopleure et la splanchnopleure qui
tapissent les parois de coelome intra embryonnaire qui, complètement clos,
commence à ébaucher les cavités péricardiques, pleurales et péritonéales.
L’ébauche cardiaque se développe ainsi que les vaisseaux intra embryonnaires qui
font jonction avec les vaisseaux extra embryonnaires. Le cœur bat et le sang
commence à circuler.
L’établissement de la circulation foeto-placentaire
La circulation sanguine vitelline est établie : le sang arrive par les aortes primitives, circule
dans les capillaires de la paroi de la vésicule vitelline et retourne dans le tube cardiaque par
les veines vitellines.

La circulation foeto-placentaire s’effectue par les vaisseaux allantoïdiens cheminant dans le
cordon ombilical : les deux artères ombilicales, branches de l’aorte, conduisent le sang fœtal
du tube cardiaque vers les villosités placentaires et le sang oxygéné revient des villosités
placentaires vers le tube cardiaque par les deux veines ombilicales (qui plus tard ne feront
qu’une)
Le devenir des feuillets
1) L’ectoderme
L’ectoderme de surface : recouvre le corps de l’embryon et donne naissance aux
kératinocytes de l’épiderme et aux structures épithéliales qui en dérivent (glandes sudoripares,
poils et cheveux, ongles, glandes sébacées, glandes mammaires) ainsi qu’aux placodes. Ce
développement nécessite une interaction inductive avec le derme sous-jacent. Les
dermotomes somitiques sont à l’origine du derme de la région dorsale alors que celui de la
région ventro-latérale dérive de la somatopleure. Au niveau de la face, intervient le
mésectoderme (issu des cellules de la crête neurale) provenant des arcs branchiaux et des
bourgeons faciaux. Les mélanocytes colonisent l’épiderme vers le 3ème mois. Les cellules de
Langerhans de l’épiderme sont issues de la moelle osseuse. Les placodes donneront naissance
au cristallin et à l’épithélium de l’oreille interne.
Le neurectoderme : provenant de la plaque neurale, il donne le tube neural et les crêtes
neurales :
- Le tube neural : est à l’origine de l’ensemble du système nerveux central. Dans le
sens rostro-caudal, le télencéphale donne les hémisphères cérébraux (cortex et
noyau gris), le diencéphale le thalamus, l’hypothalamus et la vésicule optique, le
mésencéphale : les pédoncules cérébraux, le métencéphale : la protubérance et le
cervelet, le myélencéphale : le bulbe. Le reste du tube neural donne la moelle
épinière.
- Le crêtes neurales : les cellules issues de crêtes neurales sont pluripotentes et
hétérogènes. Les cellules issues du tube neural spinal migrent dans diverses
directions et donnent naissance au système nerveux périphérique dans sa quasi-
totalité, aux mélanocytes, aux cellules sécrétrices d’adrénaline, aux cellules C
(sécrétant de la calcitonine) et aux cellules médullosurrénales. Les cellules des
crêtes céphaliques vont migrer vers la tête et le coup et donner naissance aux
cellules de Schwann et aux mélanocytes.
2) Le mésoderme
Le mésoderme axial : la plaque pré chordale donne naissance à des cellules musculaires
striées squelettiques de certains muscles oculomoteurs extrinsèques et aux cellules myoïdes.
Le mésoderme para axial : il se segmente en somites qui constituent de véritables unités
métamériques qui se disposent le long de l’axe crânio-caudal de l’embryon. Peu après leur
formation, ils se dissocient en plusieurs éléments.
- La différentiation ventrale du somite donne la sclérotome qui migre vers la
notocorde et la partie ventrale du tube neural. Ce sclérotome donne naissance au
squelette axial (vertèbres, disques intervertébraux, ligaments et méninges
spinales).

- La différentiation dorsale est induite par la partie dorsale du tube neural et par
l’ectoderme de surface. Il se scinde en dermatome (qui donnera le derme et
l’hypoderme) et en myotome (qui donnera les fibres musculaires de tous les
muscles striés sauf ceux de la face). A la fin de la 5ème semaine, il existe 42 paires
de somites qui donneront naissance à 29 pièces vertébrales et au coccyx.
Le mésoderme intermédiaire : ou bien pièce intermédiaire donnera le pronéphros, le
mésonéphros et le métanéphros, à l’origine d’une partie des appareils urinaire et génital.
Le mésoderme latéral : la somatopleure, revêtant l’ectoderme de surface au niveau des
régions latérales et ventrale de l’embryon, donnera le derme et l’hypoderme, le tissu
conjonctif des muscles hypaxiaux ainsi que le squelette des membres.
3) L’endoderme
L’endoderme donne naissance à l’épithélium de revêtement de l’intestin primitif et plus
tardivement des glandes du tube digestif et de l’arbre respiratoire.
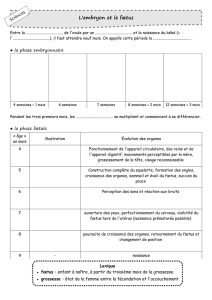
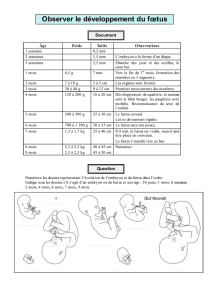
Le 2ème mois
1) Apparition de l’ébauche de nombreux organes
L’ébauche de nombreux organes apparaît au cours du 2ème mois et les ébauches déjà apparues
à la 4ème semaine se différencient.
2) Modelage externe du corps
L’aspect extérieur de l’embryon se modifie considérablement. Le volume de la tête augmente,
le cou commence à se former, la face, les oreilles, le nez et les yeux se mettent en place.
L’ébauche caudale disparaît presque complètement par intégration dans le corps au cours du
développement, la membrane cloacale se divise en membrane uro-génitale en avant et en
membrane anale à l’arrière. Les organes génitaux externes sont à un stade indifférencié. Les
membres apparaissent d’abord sous forme de simple palette qui s’allonge et se segmente en
trois articles. Sur le dernier article, aplati apparaissent 4 sillons qui séparent les ébauches des
doigts. Le membre inférieur se développe plus tardivement que le membre supérieur. La face
ventrale est soulevée par le cœur et le foie qui bombent fortement et est marqué par l’insertion
large et très caudale du cordon ombilicale. A la fin du 2ème mois, l’embryon prend le nom de
fœtus et l’on passe de la période embryonnaire à la période fœtale du développement.
Du 3ème au 6ème mois
Toutes les ébauches d’organes sont déjà en place et les organes subissent des phénomènes de
croissance, de différenciation et de maturation. A la fin du sixième mois, le fœtus est devenu
viable.
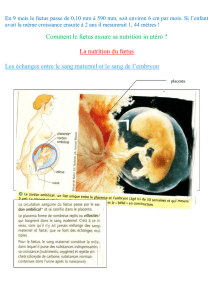
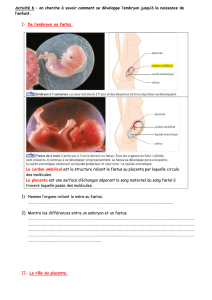
Le placenta
Situé à l’interface entre le fœtus et la mère, le placenta est un organe transitoire constitué de
tissus maternels et fœtaux. Il est indispensable au déroulement normal de la grossesse et au
développement normal du fœtus. Le placenta est hémochorial (le syncytiotrophoblaste est

directement en contact avec le sang maternel, mais les circulations sanguines maternelle et
fœtale restent rigoureusement distinctes et non communicantes), décidual (l’expulsion du
placenta lors de la délivrance s’accompagne de l’élimination d’une partie de l’endomètre qui,
de ce fait, se nomme caduque ou décidue), discoïde (en forme de disque circulaire) et pseudo
cotylédoné (ses villosités sont groupées en petits amas, ou cotylédons, séparés par des
cloisons incomplètes).
La formation du placenta au cours du 1er trimestre
A la fin du 2ème mois les villosités choriales orientées vers la caduque ovulaire dégénèrent,
laissant, adossé à cette caduque ovulaire, un chorion lisse et avasculaire. Ce chorion lisse est
constitué par la lame choriale (mésoderme extra embryonnaire) et par une couche de cellules
cytotrophoblastiques. Les villosités choriales orientées vers la caduque basilaire, continuent à
croître et constituent le chorion chevelu, futur placenta discoïde.
Au total durant le 1er trimestre de la grossesse, du fait de la présence de bouchons
cytotrophoblastiques occluant la terminaison des artères spiralées utéro-placentaires, le fœtus,
pour sa nutrition et son développement ne peut d’échanges conséquents avec le sang
maternel ; il dispose de peu d’oxygène et son métabolisme est essentiellement anaérobie. Ses
voies nutritionnelles sont autres et font appel aux sécrétions des glandes utérines ainsi qu’aux
protéines, glycoprotéines…
Le placenta constitué du 4ème mois au terme de la grossesse
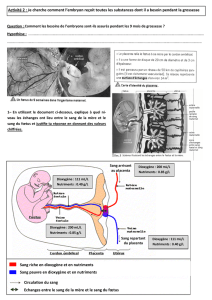
1) L’établissement de la circulation utéro-placentaire
Ce n’est qu’à la fin du 1er trimestre (vers la 12ème semaine) de la grossesse que le sang fait
véritablement irruption avec force dans la chambre intervilleuse et qu’une réelle circulation
maternelle utéro-placentaire est établie. C’est à ce moment là qu’il y a une réelle circulation,
le placenta humain ne devient donc réellement hémochorial qu’à la fin du 1er trimestre. Cet
établissement de la circulation placentaire maternelle entraîne localement une augmentation
importante de la pression partielle d’oxygène qui détermine le développement de mécanismes
protecteurs face au stress oxydatif dans le trophoblaste. Le flux sanguin placentaire est
considérable, de l’ordre de 600cm³/minutes. Au moment de la contraction utérine, le flux est
très diminué du fait de la compression utéro-placentaire par le myomètre qu’elles traversent
(risque d’anoxie fœtale pour le fœtus chez lequel de graves séquelles peuvent apparaître).
2) L’oblitération de la cavité utérine
A la fin du 3ème mois, le développement important de la cavité amniotique, coïncidant avec
l’effacement du coelome extra embryonnaire plaque la caduque ovulaire contre la caduque
pariétale. Ainsi se trouve oblitérée la cavité utérine. Le placenta est alors un organe discoïde
attaché par sa face maternelle ou plaque basale. Sa face fœtale ou bien plaque choriale donne
insertion au chorion ombilicale auquel est appendu le fœtus. En périphérie, le placenta forme
avec les membranes formées en allant de la cavité amniotique vers le myomètre, par :
l’amnios, le chorion et la fusion des caduques ovulaire et pariétale.
La fonction immunitaire du placenta

Les cellules trophoblastiques jouent un rôle majeur dans la tolérance immunologique de la
grossesse, car elles sont à l’interface materno-fœtale et, de ce fait, directement au contact des
cellules immunitaires du chorion de la muqueuse utérine.
La fonction métabolique du placenta
Le placenta extrait du sang, transforme, distribue et éventuellement stocke les matériaux utiles
au fœtus. Les mécanismes de traversée du placenta par les nutriments sont multiples :
diffusion simple (O2, CO2), diffusion facilitée (glucose), transport actif nécessitant un apport
énergétique (acides aminés) ou pinocytose (anticorps).
1) Les échanges gazeux
Le sang fœtal puise l’oxygène dans le sang maternel et y rejette du CO2. Cette diffusion est
expliquée, en grande partie, par le gradient de pression partielle d’oxygène et de gaz
carbonique de part et d’autre de la villosité. L’hémoglobine du fœtus est différente de celle de
l’adulte est possède une efficacité supérieure.
2) Le passage des nutriments de la mère vers le fœtus
Du fait de la structure syncytiale du syncytiotrophoblaste, il n’existe pas de route
intercellulaire et les passages ne peuvent donc se faire que par voie transcellulaire.
- L’eau passe passivement à travers la membrane plasmique par des canaux
constitués s’aquaporines.
- Les ions passent par des canaux ioniques. A la fin de la grossesse le fœtus a besoin
de beaucoup de calcium pour faire fasse à la croissance osseuse. Ce calcium fait
l’objet d’un transport par ATPase.
- Les acides aminés : les protéines de la mère sont dégradées en acides aminés, ce
passage se fait activement a travers la barrière placentaire. La membrane
plasmique contient en effet une vingtaine de transporteurs spécifiques d’acides
aminés.
- Les anticorps : les immunoglobulines type G (IgG) franchissent la barrière
placentaire. Les autres non. C’est immunologie passive.
- Le glucose : élément énergétique principal du fœtus, crucial pour son
développement. Il franchit la barrière placentaire par un mécanisme de diffusion
facilité grâce aux transporteurs de glucose GLUT1 et GLUT3 localisés dans la
membrane plasmique du syncytiotrophoblaste. La glycémie fœtale et en équilibre
avec la glycémie maternelle. En outre, une hyperglycémie maternelle peut s’avérer
dangereuse.
- Les lipides : les acides gras franchissent sans difficultés la barrière placentaire.
Les lipoprotéines maternelles fournissent au fœtus du cholestérol nécessaire pour
la synthèse des membranes et la production des hormones stéroïdes.
- Les vitamines : elles franchissent la barrière placentaire mais les vitamines K le
font avec difficulté. L’hypovitaminose K est l’un des troubles responsables de la
redoutable maladie hémorragique du nouveau-né que l’on prévient par injection
systématique de vitamine K à la naissance.
3) Le passage sélectif des toxiques
 6
6
1
/
6
100%