anorexie_mentale_Anorexie mentale

Anorexie mentale : dépistage et prise en charge de premier recours
Publié le 23 Déc 2014
C. STHENEUR, Service de pédiatrie et de médecine de l’adolescent, hôpital
Ambroise-Paré, Boulogne-Billancourt
Les troubles du comportement alimentaire sont fréquents et passent inaperçus si
un dépistage systématique n’est pas réalisé au moins dans les populations à
risque. Une fois le diagnostic posé, une double prise en charge ambulatoire est
indispensable. La surveillance somatique nécessite un examen clinique régulier.
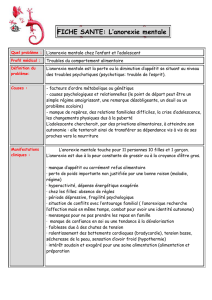
Une définition très générale du trouble du comportement alimentaire (TCA) fait
de celui-ci un trouble du comportement visant à contrôler son poids et altérant
de façon significative la santé physique comme l’adaptation psychosociale, sans
être secondaire à une affection médicale ou à un autre trouble psychiatrique.
L’anorexie mentale débute après une période de restriction alimentaire, le plus
souvent entre 12 et 19 ans, avec deux pics de fréquence : autour de 14 ans et de
18 ans. Le sex ratio est de 9 filles pour 1 garçon. La perte de poids peut
n’être que de courte durée et ne nécessiter qu’un traitement léger, mais peut
aussi devenir importante et requérir un traitement intensif.
La définition de l’anorexie mentale selon le DSM-IV repose sur les critères
suivants :
– incapacité à prendre du poids pendant la période de croissance conduisant à un
poids inférieur à 85 % du poids attendu ;
– peur intense de prendre du poids ;
– altération de la perception du poids, ou de la forme de son propre corps, ou
déni de la gravité de la maigreur ;
– aménorrhée. En dehors de l’anorexie proprement dite, la fréquence des
atteintes sub-syndromiques semble beaucoup plus importante. Ces troubles sont
par définition beaucoup plus difficiles à identifier. Or, une détection et un
traitement précoces des TCA permettent une amélioration du pronostic de
l’anorexie mentale, en particulier chez les adolescents(1). Les médecins
généralistes, les pédiatres, les gynécologues, ainsi que les équipes au contact
des populations à risque – infirmières scolaires, entraîneurs sportifs, etc. –
sont les mieux placés pour dépister de façon précoce les patients souffrant de
troubles alimentaires. Un médecin généraliste suivant 2 000 patients devrait
s’attendre à avoir un ou deux cas d’anorexie parmi sa clientèle. Si le taux de
dépistage est faible, cela ne veut pas dire que ces patients évitent leur
médecin traitant. En fait, pendant les 5 ans précédant la détection des troubles
alimentaires, ces sujets consultent leur médecin généraliste ou pédiatre
significativement plus fréquemment que les patients sans trouble alimentaire.
Dans les premières consultations, ces patients se présentent avec des plaintes
psychologiques, gastro-intestinales ou gynécologiques produites par l’anorexie
ou ses complications.
Le repérage doit être ciblé sur les populations à risque : adolescentes, jeunes
femmes, mannequins, danseurs et sportifs, notamment selon le niveau de
compétition, et sujets atteints de pathologies impliquant des régimes, telles
que le diabète de type 1, l’hypercholestérolémie familiale, etc., et, bien sûr,

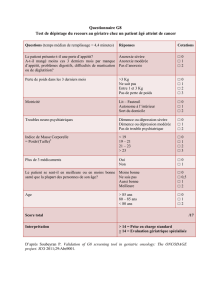
ceux qui présentent des signes d’appel (tableau 1).
Modalités de repérage ciblé
Dans les propositions portant sur le dépistage individuel, chez l’enfant de 7 à
18 ans, destinées aux médecins généralistes, pédiatres et médecins scolaires
publiées par la Haute Autorité de santé en 2005, le groupe de travail a
recommandé de poser des questions sur l’ensemble des rythmes et habitudes
alimentaires, d’utiliser les courbes de poids, de taille et de corpulence afin
de rechercher des changements rapides de couloir, et, en cas de signe d’appel,
de rechercher des vomissements provoqués, même chez les garçons et même en cas
de poids normal.
Chez les jeunes non pubères ou en cours de puberté, un arrêt de croissance
staturale doit faire évoquer, entre autres, le diagnostic d’anorexie mentale.
Une prise de poids insuffisante équivaut à une perte de poids. Chez la fille,
une aménorrhée primaire ou secondaire doit faire évoquer le diagnostic
d’anorexie mentale en l’absence de grossesse. Chez l’enfant, C. Doyen précise
que plus le sujet est jeune, plus le tableau clinique est dominé par les
préoccupations corporelles digestives : nausées, douleurs abdominales. À cet
âge, les vomissements sont exceptionnels. L’hyperactivité physique et
intellectuelle, ainsi que le perfectionnisme sont très affirmés. Le dépistage
des troubles du comportement alimentaire peut passer par des questions simples
autour des habitudes ou par des questionnaires plus standardisés, tels que le
SCOFF (DFTCA) :
1. Vous faites-vous vomir parce que vous vous sentez mal d’avoir trop mangé ?
2. Vous inquiétez-vous d’avoir perdu le contrôle de ce que vous mangez ?
3. Avez-vous récemment perdu plus de 6 kilos en trois mois ?
4. Pensez-vous que vous êtes gros(se), alors que d’autres vous trouvent trop
mince ?
5. Diriez-vous que la nourriture domine votre vie ?
Première consultation
Les objectifs de la première consultation doivent être la confirmation du
diagnostic, l’information sur la maladie, la mise en œuvre d’une alliance
thérapeutique à l’évaluation de la gravité immédiate.
Confirmation du diagnostic
• Conduites de restriction alimentaire : comptage des calories, tri alimentaire,
exclusions alimentaires, évitement des repas, dissimulation de nourriture.
• Conduites de purge : vomissements provoqués, recours aux laxatifs ou aux
diurétiques.
• Hyperactivité physique, hyperinvestissement scolaire ou professionnel.
Information sur l’anorexie mentale en tant que maladie

Il est important de :
• nommer la maladie mais avec tact ;
• d’expliquer que cette maladie est un mode d’adaptation comportementale à un
mal-être préexistant ;
• d’affirmer d’emblée que cette maladie peut devenir chronique, avec des
conséquences potentielles graves à court et à long terme ;
• d’expliquer que l’objectif des soins est non seulement de retrouver un poids
de santé, mais aussi d’obtenir une guérison plus large, psychologique, sociale
et relationnelle.
Mise en œuvre d’une alliance thérapeutique
• Évaluer les conséquences déjà existantes de l’anorexie : sur le plan physique,
les conséquences de la dénutrition, l’existence de vomissements, la durée de
l’aménorrhée ; sur le plan psychique, une éventuelle dépression, d’autres
comorbidités, le degré d’isolement social, ainsi que le désinvestissement des
activités de plaisir.
• Évaluer la gravité apparente et détecter d’éventuelles urgences.
• Informer la patiente sur les diverses modalités de prise en charge et insister
sur le fait que le pivot de la guérison est la reprise de poids jusqu’à un poids
de santé.
Les conseils nutritionnels doivent prendre en compte le fait qu’un apport
alimentaire individuel et flexible augmente la perception de contrôle du patient
et lui permet d’accepter le gain de poids. Une pesée deux fois par semaine est
suffisante. Les professionnels de santé doivent s’assurer que les enfants et les
adolescents atteints d’anorexie mentale ont l’énergie et les aliments
nécessaires pour assurer leur croissance et leur développement. Une attention
toute particulière doit être portée à l’hydratation.
Évaluation de la gravité immédiate
Toute prise en charge d’une anorexie mentale doit d’abord être ambulatoire, mais
la connaissance des critères d’hospitalisation permet de s’assurer de la
pertinence de la prise en charge en ville (tableaux 2 et 3).
Prise en charge initiale
Objectifs somatiques
L’objectif est non seulement de retrouver un poids normal, mais aussi une
alimentation spontanée, régulière, diversifiée ; bref, que l’alimentation
redevienne naturelle. Dès le début, il faut discuter avec le patient de
l’objectif de poids à atteindre, bien sûr, progressivement. Pour la plupart des
patients, un arrêt de la perte de poids est le premier objectif avant
d’envisager un gain pondéral. En ambulatoire, on visera une reprise de 1

kg/mois. Éviter de fixer un poids minimal en dessous duquel l’hospitalisation
serait nécessaire, car ce poids devient rapidement un enjeu pour le patient, qui
ne passera pas en dessous de celui-ci, mais sans se permettre de reprendre du
poids.
Objectifs psychiatriques
Les objectifs des soins psychologiques sont individuels et familiaux. Le but de
cette prise en charge est d’aider le patient à coopérer à sa réhabilitation
physique et nutritionnelle, à comprendre et à modifier les attitudes
dysfonctionnelles liées au trouble alimentaire, à améliorer les relations
sociales et à traiter d’éventuelles comorbidités psychiatriques.
Place de la famille et de l’entourage
La famille doit pouvoir tenir une fonction soutenante afin de faire face aux
difficultés et ne pas se centrer uniquement sur les symptômes alimentaires.
Surveillance somatique
La surveillance inclut des évaluations du poids, ainsi que l’état
cardiovasculaire (pouls, tension, circulation périphérique) et la température.
Lorsqu’un risque physique accru est identifié, la fréquence de la surveillance
et la nature des investigations doivent être ajustées en conséquence. Pour les
enfants et les adolescents, la croissance doit être attentivement surveillée.
Conclusion
Pour dépister un trouble du comportement alimentaire, il faut penser à poser des
questions autour de l’alimentation à tous les patients. Ce dépistage
systématique permet une prise en charge précoce qui améliore le pronostic de la
maladie.
1
/
4
100%