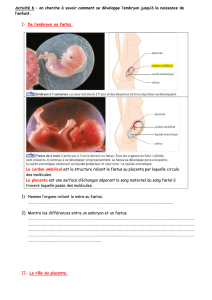
Annexes - Bienvenu sur la page des cours de PCEM1

Annexes
Annexes .......................................................................................... 1
I. L’amnios .................................................................................... 2
A. Formation ................................................................................ 2
B. Evolution ................................................................................. 2
C. Rôle ........................................................................................ 3
II. Vésicule vitelline ......................................................................... 3
A. Formation ................................................................................ 3
B. Evolution ................................................................................. 5
C. Rôle ........................................................................................ 5
III. Allantoide .................................... Error! Bookmark not defined.
A. Formation ................................................................................ 6
B. Evolution ................................................................................. 6
C. Rôle ........................................................................................ 7
IV. Cordon ombilical ....................................................................... 7
A. Formation ................................................................................ 7
B. Morphologie ............................................................................. 7
C. Anomalie ................................................................................. 8
V. Chorion ...................................................................................... 8
VI. Placenta .................................................................................. 9
A. Morphologie ............................................................................. 9
1. Morphologie externe .............................................................. 9
2. Aspect apres le 2e mois .......................................................... 9
3. Placenta à terme ................................................................... 9
B. Formation .............................................................................. 10
1. evolution jusqu’au 21e jours .................................................. 10
2. Evolution jusqu’au 4e mois .................................................... 12
3. Evolution à partir du 4e mois ................................................. 13
C. Vascularisation ....................................................................... 14
1. Généralité ........................................................................... 14
2. Disposition vasculaire au niveau des villosités ......................... 14
D. Classification placentaire ......................................................... 14
E. Physilogie .................................... Error! Bookmark not defined.
1. Permabilité ............................... Error! Bookmark not defined.
2. Rôle endocrine .................................................................... 15
3. Rôle immunitaire ................................................................. 16
Les annexes sont des structures extra embryonnaires qui jouent un rôle
important dans la nutrition, la respiration, l’excrétion du déchet
métabolique et dans la protection de l’embryon.
Ces annexes sont éliminées au moment de la naissance. Elles
comprennent :
L’amnios
La vésicule vitelline

L’allantoïde
Le chorion
Le trophoblaste
Cordon ombilical
I. L’amnios
A. Formation
Dans l’espèce humaine, l’amnios se forme par creusement. Les cavités
apparaissent entre les cellules, confluent et donne une cavité amniotique
qui sépare l’amnios en haut dont le plancher est formée de l’embryon.
La cavité amniotique va se dilater, l’insertion de l’amnios se fait
latéralement au niveau de l’ombilic. La cavité amniotique va développer et
occuper tout le coelome extra embryonnaire.
B. Evolution
L’amnios pousse le pédicule vitellin contre le pédicule embryonnaire.
L’amnios délimitera ainsi le cordon ombilical. A terme le volume de
l’amnios est de 2l. Il existe un mouvement de liquide amniotique de
manière cyclique. Il est constamment avalé par l’embryon, puis du tube
digestif, il passe dans la circulation de l’embryon, au niveau de la
circulation maternelle.
Une autre partie sera excrété et retombera dans le liquide amniotique.
La composition de ce liquide amniotique change dans son évolution. Il va
apparaître de l’urée en faible quantité. Les produits de déchet du
métabolisme azoté sont principalement éliminés au niveau du placenta.
Le rapport des lécithines sur les céphaline se modifie. Les lécithines sont
des substances chimiques au revêtement pulmonaire. Sont augmentation
traduit la maturation des voies respiratoires.
A
B
pédicule embryonnaire
pédicule vitellin
1
2
cavité amniotique
vésicule vitelline

3
4
5
cavité choriale
MEE
allantoïde
Fig. 47 - cordon ombilical
Fig. 48 - vésicule vitelline
dans la cavité chorials
A
B
C
pédicule embryonnaire
pédicule vitellin
cordon ombilical
1
2
3
4
cavité amniotique
vésicule vitelline
cavité choriale
MEE
C. Rôle
L’amnios n’a pas de rôle de nutrition dans l’espace humaine, il joue un
rôle de protection en entourant le fœtus, un coussinet hydraulique qui le
protége des chocs. Il joue un rôle au moment de l’accouchement car c'est
cet amnios qui joue le rôle de dilatation.
Lorsque le volume de l’amnios est détruit on parle d’un oligoamnios.
Ceci se traduit par des difficultés de l’accouchement. On parle d’un
hydramnios si l’amnios est plus volumineux. Il s’accompagne d’agénésie
ou d’atrésie du tube digestif. Dans ce cas le liquide amniotique s’accumule
dans l’amnios et ne va pas dans la circulation artérielle.
II. Vésicule vitelline
A. Formation
La vésicule vitelline va se constituer sous forme d’une vésicule vitelline
primaire lorsque des cellules mésenchymateuse formant la membrane de
Heuser qui vient tapisser le trophoblaste. Avant on a un lécithocel, et la
vésicules vitelline primaire s forme lorsque la membrane de Heuser se
forme. Lorsque les plis limitants vont se former il se constituera un tube
digestif primitif. Mais la vésicule vitelline incluse sera une vésicule vitelline
secondaire.

Fig. 9 - Implantation 11e jour
Fig. 10 - Implantation 12e jour
1 mésoblaste extra-
embryonnaire
2 réticulum extra-
embryonnaire
3 vésicule vitelline
primitive
4 lac sanguin confluent
5 lacune du réticulum
6 hypoblaste
7 membrane de Heuser
La vésicule vitelline secondaire résulte du développement d’un coelome
extra embryonnaire qui va avoir un volume important de sorte que
l’embryon ne représentera plus qu’une petite zone accolé au trophoblaste.
Les éléments du reticulum vont venir se condenser sur le trophoblaste en
même temps des éléments mésenchymateuse plus important vont
s’insérer entre la membrane de heuser et le trophoblaste.
Le coelome extræmbryonnaire se dilate de sorte que la vésicule vitelline
primaire apparaît plus réduite et à partir de l’hypoblaste des cellules vont
remplacer les cellules de la membrane de Heuser mais ça ne se faire pas
sur la totalité.
La vésicule vitelline primaire va se dégrader et former les kystes
exocoelomiques.
Fig. 11 - Implantation 13-
14e jour
Fig. 12 -Implantation 17
jour

1 mésoblaste extra-
embryonnaire
2 cavité choriale
3 vésicule vitelline
secondaire
1
2
3
4
mésoblaste extra-
embryonnaire
cavité choriale
résidus de la
vésicule vitelline
primitive
vésicule vitelline
secondaire
B. Evolution
Il y a tout d’abord la gastrulation avec l’invagination de l’endoblaste et
du chordomésoblaste. Au cours de la gastrulation, l’hypoblaste sera
remplacé par de l’endoblaste. Progressivement le pédicule vitellin va se
rétrécir c'est cette zone qui fait rétrécir le pédicule vitelline. La vésicule
vitelline secondaire va se réduire et à la fin de la gastrulation elle ne
persistera que par une petite boule fibreuse.
C. Rôle
La vésicule vitelline ne joue pas de rôle nutritif chez l’homme. Il existe
des mammifères où elle joue un rôle nutritif.
Elle joue un rôle dans la mise en place des éléments vasculaire. Au 21e
jours au niveau des cellules mésenchymateuse qui entour le vésicule
vitelline apparaisse des îlots cellulaires qui sont des îlots de Wolff et
Pander. Les cellules les plus interne de ces îlots vont progressivement
s’arrondirez transis que les cellules les plus externe vont s’aplatirez pour
former des jonction et délimité des capillaire. Il se formera un épithélium
embryonnaire avec des hématies nucléées.
Ce sont des cellules de grandes tailles, mégalocytaire. C'est également
au niveau de la vésicule vitelline dans l’endoblaste que se différencient les
gonocytes.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%








![III - 1 - Structure de [2-NH2-5-Cl-C5H3NH]H2PO4](http://s1.studylibfr.com/store/data/001350928_1-6336ead36171de9b56ffcacd7d3acd1d-300x300.png)