2-Lymphopoïese secondaire B (suite)

ROBERT Clara & HOUSSEL Claire
Mercredi 29 septembre 2010
Histologie, Organes lymphoïdes, ganglions lymphatiques, Pr M-A Belaud-Rotureau
Diaporama disponible sur le site des frappes
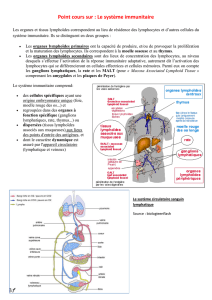
LES GANGLIONS LYMPHATIQUES
2-Lymphopoïese secondaire B (suite)
a -prolifération clonale des centroblastes
Il existe une prolifération clonale des lymphocytes (porteur du récepteur à l’Ag) pour former un
centroblaste au centre du follicule lymphoïde. Au niveau du récepteur à l’Ag, il se produit une
hypermutation somatique Ig (Région VDJ). C’est une modification au hasard de quelques bases
pour au final, augmenter la diversité des récepteurs et créer des récepteurs de haute affinité
pour l’Ag. Les récepteurs de ces lymphocytes s’adaptent parfaitement grâce aux mutations.
b- Les centroblastes évoluent en centrocytes
Le centrocyte agit avec la cellule présentatrice d’Ag (CPA, cellule interdigitée), ce qui teste
l’affinité entre le récepteur à l’Ag et le centrocyte.
Si faible affinité, le centrocyte meurt. Si forte affinité, le centrocyte prolifère et survit.
Souvent, il y a une commutation isotypique du gène IgH consécutive avec l’interaction du
centrocyte et du lymphocyte « helper » = CD4+. D’autres régions constante vont être utilisées :
production d’une IgG, A ou E. La réponse primaire de la lymphopoïèse secondaire aboutit à
une IgM sécrétée par un plasmocyte alors que lors de la réponse secondaire de la lymphopoïèse
secondaire, l’IgM devient G, A ou E ou peut encore rester M (ceci est due aux commutations).
En sérologie, on recherche le plus souvent les IgG et M.
Exemple : Dans la toxoplasmose ou la rubéole, si le taux d’IgG est significatif et le taux d’IgM
est nul, alors le patient présente une infection ancienne et est maintenant immunisé, si le taux
d’IgG et d’IgM est nul avant une grossesse mais qu’on observe un pic d’IgM lors de la
grossesse alors la patiente a récemment été infectée.
c- Le devenir des centrocytes
C’est l’expression d’IgG, A, E ou M.
Les centrocytes sont au centre du follicule secondaire dans le centre germinatif, ils vont migrer
en périphérie de ce folllicule puis sortent de ce follicule pour aller dans la zone interfolliculaire
pour enfin former des lymphoplasmocytes, qui eux même vont former in situ des plasmocytes
(sécréteur d’ Ig). La majeure partie des plasmocytes quitte le ganglion, passe dans la lymphe, le
sang pour aller dans la moelle osseuse, le tissu conjonctif lâche ou encore les organes
lymphoïdes secondaires (OL II).

Ils sécrèteront dans le sérum les IgA, E ou G de vie courte. L’autre partie des centrocytes
formera les lymphocytes B mémoire. Ils recirculeront (sang et lymphe) et se placeront dans la
zone marginale des follicules lymphoïdes. Ces cellules vivent très longtemps, environ 20 ans.
Ces cellules seront en première ligne en cas d’une nouvelle agression antigénique. Il n’y a pas
de liens entres les LB mémoire et la réponse primaire et secondaire de la lymphopoïèse
secondaire B. Lors d’un nouveau contact avec l’Ag (1 ou 2 ans après), il y a une rencontre avec
le LB mémoire. Celui-ci se multiplie, une expansion clonale aboutit directement à la
production de plasmocytes qui vont secréter IgA, G ou E dans le plasma pour lutter contre
l’infection.
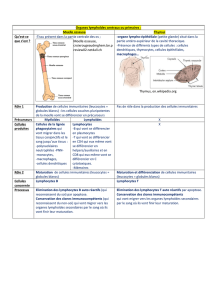
Récapitulatif de la lymphogénèse B :
Lors de la réponse primaire de la lymphopoïèse secondaire, les lymphoblastes sont dans la MO,
ces lymphoblastes subissent un processus de maturation (lymphopoïèse primaire) qui forme
une cellule B naïve (dans le sang ou se localise aux organes lymphoïdes secondaires, dans les
follicules lymphoïdes primaires de ceux-ci). Un Ag survient, va exciter cette cellule naïve dans
l’organe lymphoïde secondaire ou le sang, ce qui entraîne une expansion clonale.
Il y a une transformation blastique : formation d’immunoblastes au niveau de la zone
paracorticale. Cet immunoblaste évolue et devient un plasmocyte qui va migrer vers la MO ou
dans les tissus du tube digestif : fin de la réponse primaire de la lymphopoïèse secondaire,
sécrète alors une IgM.
Cette cellule blastique va se localiser dans le centre du follicule cela provoque la
transformation du follicule primaire en follicule secondaire. Cela forme un centroblaste. Ce
centroblaste se transforme en centrocyte, il a besoin d’un Ag pour former un immunoblaste et
enfin un plasmocyte. C’est la réponse secondaire de la lymphopoïèse secondaire. Il y a en plus
formation de LB mémoire dans les zones marginales des follicules secondaires. Quand l’Ag
revient (1 ou 2 ans après), ce LB mémoire forme un immunoblaste.
3- Lymphopoïèse secondaire T :
Les LT qui ont réalisé la lymphopoïèse primaire dans le thymus quittent cet organe et vont dans
les zones T, indépendantes des organes lymphoïdes secondaires. Un AG survient, capté et
présenté par une CPA en association avec les complexes CMH I ou II. Il va intéragir avec le
récepteur aux cellules T qui lui est spécifique.
Cette intéraction créé un stimulus qui entraîne une transformation blastique du LT en
immunoblaste T, ils se multiplient et forme enfin des LT effecteurs qui auront la même
spécificité antigénique. Il y a une expansion clonale avec le même TCR, CD4, CD8 ou rien.
Ces cellules vont recirculer et exercer leurs différentes fonctions.
Fonctions des LT : immunité à médiation cellulaire
Les LT CD4+ = « helper » = LT auxiliaires peuvent produire des cytokines comme les
interleukines :
TH1 : active les macrophages
TH2 : collabore avec les LB
Les LT CD8+ et gamma/delta (ce sont des LT cytotoxiques) sont capables d’aller tuer
directement leurs cibles par apoptose (granzyme, perforine,….)

4- Recirculation des lymphocytes :
- Mécanisme qui permet aux lymphocytes de couvrir toutes les régions du corps. De la lymphe au
sang et du sang à la lymphe ou encore passage du sang ou de la lymphe aux OL II.
- Canal thoracique : de la lymphe jusqu’au sang pour ensuite rejoindre la circulation veineuse.
- Veinules post-capillaires : interface entre sang et lymphe grâce aux intéractions privilégiées entre
cellules endothéliales et lymphocytes. Il existe des récepteurs particuliers qui font que les
lymphocytes interagissent abondamment avec les cellules endothéliales des veinules post-
capillaires dans les OL II (ganglions, appendice, plaque de Peyer, amygdales,…)
- Surveillance immunologique : traque les Ag.
- Dissémination de l’information par réponse immunitaire générale contre les agressions.
V – Histopathologie :
Ce sont des problèmes par défaut ou par excès.
- Par défaut :
* Déficit immunitaire T : on ne voit pas la zone paracorticale.
* Déficit immunitaire B : absence de follicules lymphoïdes
* DICS : lymphocyte B et T en déficit
Pathologie :
Adénopathie : ganglions satellites
- Croissance : chez le petit enfant (2 ans), il y a un développement du système
immunitaire. Infection immunitaire ou virale, localisée ou générale (= infection
systémique)
Angine : local
Mononucléose (ou pathologie du WEI !!!): général
- Métastase ganglionnaire
* Tumeur solide (cancer) ou hémopathie
* Dissémination de cellules tumorales qui vont être détruites par les LT cytotoxiques des ganglions
dans la lymphe.
* Destruction insuffisante ou immunodépressive : prolifère et crée des métastases
Plus la tumeur est localisée, meilleur est le diagnostic. Leucémie : tumeur liquide
* Lymphome B ou T : le point de départ est le plus souvent un OL II
Leucémie lymphoïde chronique = lymphome lymphocytique
Zone du manteau = lymphome du manteau
Centrocyte = lymphome folliculaire
Zone germinative = lymphome zone marginale, splénique, monocytoïde ou MALT

LA RATE
I – Introduction :
La rate est le plus gros OL II, intra péritonéale, dans l’hypochondre gauche, ovalaire, aplatie.
Elle pèse environ 150 à 200 grammes.
Organe non indispensable, si elle se sent à la palpation, on parle de splénomégalie.
Ses fonctions :
Hématopoïèse fœtale
Epuration du sang : permet la destructions des hématies vieillissantes, stockage de
plaquettes (1/3) et réservoir d’érythrocytes
OL II : défense de l’organisme, contre les micro-organismes circulants (macrophages),
produit des lymphocytes qui partent dans le sang.
II – Embryogenèse :
Elle se développe à partir de la 5eme semaine chez l’embryon sous la forme d’une prolifération
mésoblastique entre les deux feuillets du mésogastre dorsal.
III – Structure histologique :
A – Généralités : observation macroscopique
organe capsulé
parenchyme ou pulpe splénique (à l’intérieur) :
Deux parties : - Pulpe rouge (80 à 95%) : masse de tissu gorgée de sang, impliquée dans
l’épuration et le stockage.
- Pulpe blanche (5 à 20%) : îlots blanchâtres de 1 à 2 mm de diamètre, impliquée
dans la défense de l’organisme.
B – Charpente conjonctive :
capsule : fine couche de tissu conjonctif dense qui émet des cloisons incomplètes vers
l’intérieur mais contrairement aux ganglions et au thymus on ne peut pas parler de lobules
car les cloisons sont trop incomplètes.
Epaississement face interne : le hile. Point de passage vasculo-nerveux constitué par :
* l’artère splénique : réseau artériel
* le retour veineux et lymphatique.
Il existe une gaine conjonctive autour des gros vaisseaux.

Charpente de réticuline : fait le lien entre les cloisons et la gaine vasculaire.
La charpente splénique est ténue et se rompt donc facilement (lors des Accidents de la Voie
Publique) et provoque de fortes hémorragies internes.
C- Vascularisation afférente :
Les nodules lymphatiques sont dans la pulpe blanche. Le long de l’artère il existe de nombreuses
ramifications qui déversent leurs contenus dans le parenchyme splénique (pulpe rouge). Autour de
l’artère : zone de LT.
On pénètre par le hile par l’artère splénique qui va former l’artère capsulaire, elles même vont
donner des artères trabéculaires dans les cloisons. Ces artères deviendront des artères centrales
entourées par un manchon lymphoïde de LT = zone T.
Ces artères centrales se terminent par un bouquet d’artères pénicillées et émettent tout le long, des
ramifications autour des follicules lymphoïdes pour former un réseau circonférentiel marginal et
vont vers les follicules lymphoïdes pour former des branches qui vont dans les corpuscules de
Malpighi. Les artères pénicillées perdent leurs médias et le manchon lymphoïde péri artériel T. Les
ramifications forment des capillaires qui sont des capillaires à housse (housse de Schweiger-Seidel
= gaine épaisse de macrophages entre la membrane basale et l’endothélium)
Où va le sang qui est dans ces capillaires ?
2 hypothèses :
Directement dans les sinusoïdes veineux : circulation fermée
Sang se déverse dans parenchyme splénique : circulation ouverte, c’est la majorité chez
l’homme.
Le parenchyme est organisé en travées = cordons de Billroth, recueillent l’ensemble du sang qui est
drainé par les capillaires veineux.
Dans la circulation fermée : communication directement entre les capillaires veineux et artériels.
Les artérioles radiées le long de l’artère centrale irriguent les follicules lymphoïdes, la zone
marginale et la pulpe rouge avoisinante et se déversent principalement dans les cordons de Billroth
et de façon minoritaire, ils vont être drainés par les veines.
D- Parenchyme splénique
Les cordons de Billroth correspondent au stroma hématopoïétique entre les sinus vasculaires c’est
a dire à la pulpe rouge. Les cellules la composant sont des fibroblastes, des macrophages, des
cellules dendritiques, quelques lymphocytes dispersés (même s’ils sont surtout dans la pulpe
blanche), et beaucoup d’hématies et de plaquettes. Ce parenchyme splénique va être drainé dans le
réseau veineux.
Les corpuscules de Malpighi (pulpe blanche) correspondent à la zone B (comme des les ganglions)
et sont constitués de follicules lymphoïdes primaires ou secondaires. Ils sont vascularisés par les
ramifications corpusculaires des artérioles radiées. Autour de ces follicules on a une zone
marginale. Cette zone est un tissu lymphoïde non organisé, lâche, dispersé avec des macrophages,
quelques lymphocytes et des cellules dendritiques. Cette zone marginale est irriguée par le réseau
circonférentiel marginal qui va apporter de nombreux Ag sanguins ; confèrant un rôle majeur dans
la fonction immunologique de la rate. Il y a ensuite un drainage dans les sinus vasculaires
marginaux. En effet les artérioles radiées sont drainées au niveau du sinus marginal qui se jette
 6
6
 7
7
 8
8
 9
9
1
/
9
100%