I Généralités sur les glandes endocrines

Histologie PCEM 2
Glandes endocrines
1
Les Glandes Endocrines
Cours d’histologie du 07/02, 14/02, 21/02
Plan du cours :
Généralités
Hypophyse
Epiphyse
Pancréas exocrine
Glandes surrénales
Thyroïde
Para-thyroïde

Histologie PCEM 2
Glandes endocrines
2
Cours du 07/02
Brunel Julie/Fontes Celine
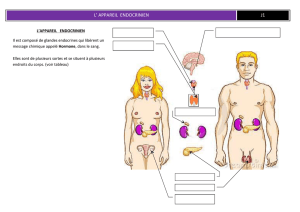
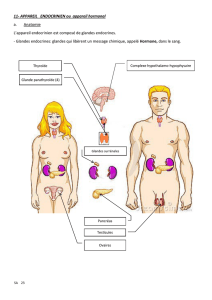
I Généralités sur les glandes endocrines
Il s’agit d’une communication à distance entre groupes de cellules, assurée par des messagers
chimiques qui se fixent sur des récepteurs spécifiques.
Il existe 4 grands systèmes:
-autocrine : action très proche comme avec l'EGF, la même cellule sécrète et reçoit le
message.
-paracrine : une cellule sécrète pour les cellules avoisinantes
-endocrine : messagers (hormones) véhiculés par voie sanguine et agissant à distance.
-nerveux : neurosécrétion, communication synaptique.
Les glandes endocrines sont formées par des épithéliums glandulaires, au contact avec de nombreux
capillaires sanguins fenêtrés. Elles sont dépourvues de canaux excréteurs.
Ces cellules épithéliales se disposent de façon variée:
-organe entier: glande endocrine comme la glande thyroide.
-participent à une partie de l'organe, ex du testicule avec les amas de cellules épi. endocrine
c'est à dire la glande interstitielle du testicule.
comme dans l'ovaire ou le pancréas (ilots de Langerhans)
-cellules isolées: cellules neuroendocrines (app. Respiratoire ou tube digestif)
On a 2 grandes familles d'hormone élaborées par ces structures:
hormone hydrophobe/lipophile
hr stéroides:cortisol, progestérone, oestradiol, testostérone...
hr thyroidiennes
Elles agissent sur un récepteur intranucléaire. Elles diffusent librement à travers la membrane
plasmique, puis elles se lient sur des récepteurs intracellulaires qui une fois activés se lient à l'ADN
et modulent la transcription de certains gènes.
Elles ont un délai d’action rapide de 30 minutes, pour une durée de vie longue de 30 jours.
hormone hydrophiles/hydrosoluble
hr peptidiques:adrénaline, noradrénaline,TRH...
hr protéique:GH,TSH
Elles sont stokées dans des vésicules intra cytoplasmiques et répondent à des récepteurs
membranaires.

Histologie PCEM 2
Glandes endocrines
3
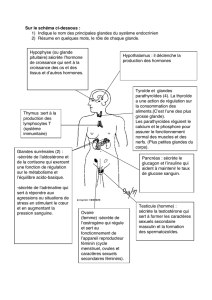
II Hypophyse
Elle est aussi appelée la glande pituitaire. Elle est située dans la selle turcique du sphénoide, elle est
reliée au cerveau par la tige pituitaire.
Diamètre de 1 cm
Poids de 0.4 à 0.9 grammes
C'est une glande endocrine particulière car les hormones qu'elle sécrète agissent sur d'autres glandes
endocrines. On l'appelle le « chef d'orchestre des glandes endocrines ».
Elle présente 2 grandes régions:
-hypophyse antérieure ou adénohypophyse d'origine ectodermique
-hypophyse postérieure ou neurohypophyse d'origine neurectodermique
Chaque région est divisée en territoires inégaux
- Adenohypophyse
3 régions inégales
le lobe antérieur
le lobe intermédiaire
le lobe tubéral
- Neurohypophyse
le lobe postérieur
la tige infundibulaire
l'éminence médiane
Elle est constituée de prolongements neuronaux. C'est en fait l'expansion caudale de l'hypothalamus.
L'hypothalamus est une structure cérébrale constituée d'amas neuronaux qui sécrète des
neurohormones. Les hormones post hypophysaires sont en fait des neurosécrétas hypothalamiques.
Les axones des neurones hypothalamiques sont proches du troisième ventricule.
Les amas de neurosécrétas de ces neurones hypothalamiques sont visibles en MO, ce sont les corps
de Hering.
Les hormones post hypophysaires: Ocytocine ou Vasoprécine (ADH),sont en réalité élaborées par
l'hypothalamus.
L'Ocytocine assure la contraction du myomètre et représente pendant la lactation une aide à
l'éjection du lait.
Les hormones hypothalamiques hypophysiotropes vont agir sur l'hypophyse antérieure.
Les libérines stimulent les cellules épi. endocrines de l'antéhypophyse

Histologie PCEM 2
Glandes endocrines
4
Les statines freinent la sécrétion des cellules epi.
Voir tableau du poly
Les hormones agissant en « fead back » sur l'hypothalamus ou hypophyse sont: les hr
glucocorticoides, les androgènes surrénalien, T3, T4, E2, l'inhibine et les stéroides gonadiques.

Histologie PCEM 2
Glandes endocrines
5
1) L'axe hypothalamo-hypophysaire
Il présente une vascularisation particulière qui amène les hormones hypothalamiques vers
l'hypophyse sans qu'il y est de dilution importante dans le volume sanguin.
Il s'agit du système porte hypophysaire qui commence avec des artères hypophysaires supérieures
qui naissent des carotides internes, donnent le réseau capillaire primaire du système porte situé au
niveau des neurones hypothalamiques et qui sécrèteront leurs hormones. Puis il se prolonge par le
vaisseau porte long qui donnent le réseau secondaire du système porte situé dans le lobe antérieur de
l'hypophyse.
Tous les neurosécrétas agissent rapidement car ils sont amenés directement par le vaisseau porte
long.
En cas de fracture du sphénoide, il y a une possibilité de rupture du vaisseau porte long, l'organisme
est alors privé de son système endocrine.
2) Histologie de l'adénohypophyse
Elle possède en périphérie une capsule conjonctive et est constituée de cordons cellulaires
anastomosés en contact étroit avec des capillaires fenestrés.
Si on utilise des colorations trichromiques, on trouve des cellules acidophiles (rouges), basophiles
(bleu) et incolores qui sont les cellules chromophobes.
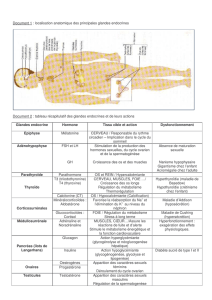
Dans le lobe antérieur :
-cellules somatotropes (STH ou GH)
elles fabriquent et sécrètent l'hr de croissance.
50% des cellules épi. glandulaires.
-cellules lactotropes (PRL)
Elles sécrètent la prolactine
25%des cellules épi. Glandulaires
-cellules corticotropes
Elles sécrètent l'ACTH
20%des cellules épi. glandulaires
Elles sécrètent aussi la béta lipotropine ou alpha mélanotropine ainsi que les béta endorphines
-cellules thyréotropes
Elles fabriquent les TSH
-cellules gonadotropes
Elles sécrètent la FSH et la LH
Les cellules acidophiles sont les cellules à GH et PRL
Les cellules basophiles sont les cellules à TSH, ACTH, FSH et LH.
Le lobe intermédiaire :
-peu développé
-architécture pseudo-vésiculaire
-Cellules épith. glandulaires : cubiques ou prismatiques, sécrèent l'hormone corticotrope et la B-
endorphine
Le lobe tubéral
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
1
/
19
100%