AV08_MYASTH - AFM

Myasthénie auto-
immune
JUIN 2008
AVANCÉES DE LA RECHERCHE 2007-2008

AVANCÉES DE LA RECHERCHE 2007-2008
Myasthénie auto-immune
AFM>Myoinfo - 2 - AV08_MYASTH.doc
Un anticorps est une protéine
spécifique engendrée par la
présence d'une substance
étrangère (antigène) dans
l'organisme, avec laquelle elle se
combine pour en neutraliser l'effet
toxique
Sommaire
Faits marquants de la recherche ....................................................................................... 4
Deux réseaux européens consacrés à la myasthénie auto-immune ....................... 4
Préparation d'un essai français de phase II du rituximab dans le traitement des
myasthénies généralisées réfractaires .................................................................... 4
Identification de facteurs génétiques influençant la production du récepteur de
l'acétylcholine dans le thymus et le développement de la myasthénie auto-immune4
Les cellules Treg empêchent la progression de la myasthénie chez des rats ......... 5
L'efficacité du micophénolate de mofétil remise en question par deux essais ........ 5
Autres publications ............................................................................................................ 6
Mieux connaître pour mieux soigner la myasthénie auto-immune .................................. 6
Phénomènes douloureux et maladies neuromusculaires : les résultats attendus
d’une enquête française .......................................................................................... 6
Mieux soigner la myasthénie auto-immune .................................................................... 6
Succès d’un essai en ouvert avec le Monarsen® dans la myasthénie autoimmune6
Le point sur les immunosuppresseurs dans la myasthénie auto-immune ............... 7
Le point sur l'exercice physique et les maladies neuromusculaires ........................ 7
Plaidoyer pour l’utilisation des immunoglobulines dans les poussées
myasthéniques ........................................................................................................ 8
Intérêt de la ventilation non-invasive dans les crises myasthéniques ..................... 8
*
* *
La myasthénie auto-immune est une maladie neuromusculaire chronique due à un
dysfonctionnement du système immunitaire. Celui-ci, chargé normalement de
protéger l'organisme contre des "corps" étrangers, s'attaque à des éléments de
celui-ci. Dans la myasthénie, la réaction auto-immune est dirigée contre des
éléments constitutifs de l'interface entre le nerf et le muscle, la jonction
neuromusculaire ; ce qui aboutit à un défaut de transmission de l'influx nerveux
entre le nerf et le muscle.
La myasthénie est caractérisée par une faiblesse musculaire qui s'accentue à
l'effort. Souvent, la maladie s'aggrave par poussées. Des anomalies du thymus sont
fréquemment retrouvées dans la myasthénie.
La myasthénie peut revêtir différentes formes cliniques
selon l'atteinte clinique, l'âge et la personne chez qui
elle survient.
Plus de 80% des personnes atteintes de myasthénie
fabriquent des anticorps contre les récepteurs de
l'acétylcholine (anticorps anti-RACh). En conséquence
l'acétylcholine ne peut plus se fixer au niveau de la
membrane musculaire et la commande ne passe plus (ou plus très bien) du nerf
Dysfonctionnement du
système immunitaire
Production d'auto-
anticorps anti-RACh
ou anti-MuSK…
Défaut de
transmission de
l'influx nerveux entre
le nerf et le muscle

AVANCÉES DE LA RECHERCHE 2007-2008
Myasthénie auto-immune
AV08_MYASTH.doc - 3 - Myoinfo>AFM
vers le muscle. Les anti-cholinestérasiques améliorent la fixation de l'acétylcholine
sur son récepteur (RACh).
Parmi les personnes qui présentent une forme généralisée et qui n’ont pas
d'anticorps anti-RACh, dites "séronégatives", environ 30% d'entre elles ont des
anticorps anti-MuSK.
MuSK est un récepteur tyrosine-kinase spécifique du muscle, qui joue un rôle
important dans le développement et la stabilité de la membrane musculaire.
Les personnes atteintes de myasthénie avec anticorps anti-MuSK ne répondent pas
très bien au traitement par anti-cholinestérasiques.
Il y a aussi des patients atteints de myasthénie sans anticorps anti-RACh et sans
anticorps anti-MuSK pour lesquels l’antigène reste à identifier.
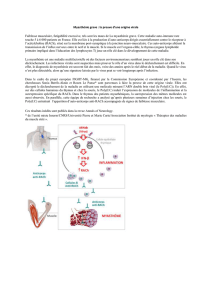
Dans les conditions physiologiques, l’influx nerveux, qui se propage le long de l’axone,
parvient jusqu’à la jonction neuromusculaire (plaque motrice), où il déclenche la libération
d’un neurotransmetteur, l’acétylcholine (ACh). L’ACh, synthétisée dans les boutons
présynaptiques et stockée dans des vésicules, est libérée dans l'espace entre le nerf et le
muscle (fente synaptique) et va se fixer sur des récepteurs spécifiques, les récepteurs de
l'ACh (RACh), au niveau de la membrane musculaire. La fixation de l'ACh sur son récepteur
déclenche le processus de contraction de la cellule musculaire. La transmission de l’influx
nerveux s’arrête alors par saturation des récepteurs RACh et par destruction de l’ACh par une
enzyme appelée acétylcholinestérase (AChE).
© AFM - M. Gilles

AVANCÉES DE LA RECHERCHE 2007-2008
Myasthénie auto-immune
AFM>Myoinfo - 4 - AV08_MYASTH.doc
Un antigène est une substance
dont la présence dans l'organisme
provoque la formation d'anticorps
qui lui sont spécifiques.
Les lymphocytes T sont des
globules blancs spécialisés dans
certaines réactions immunitaires. Il
existe plusieurs types de
lymphocytes T qui assurent des
fonctions spécifiques. Les
lymphocytes T ne secrètent pas
d'anticorps, contrairement aux
lymphocytes B.
Un facteur de transcription est
une molécule capable d'induire
l'expression d'un gène, c'est-à-dire
sa "traduction" en protéine.
Faits marquants de la recherche
DEUX RESEAUX EUROPEENS CONSACRES A LA MYASTHENIE AUTO-IMMUNE
Deux réseaux européens consacrés à la myasthénie sont coordonnés par Sonia Berrih-Aknin,
chercheuse française du laboratoire CMRS UMR8162 de l'hôpital Marie-Lannelongue.
Début 2007, a été lancé le projet européen MYASTAID. Ce projet sélectionné dans la priorité du
6e programme cadre "Développement de modèles in vitro et ou animaux pour les maladies rares" a
pour objectif de développer de nouveaux modèles cellulaires et animaux pour progresser dans la
connaissance des mécanismes de la myasthénie auto-immune. Il réunit 5 pays européens, 4
équipes académiques en pointe sur la recherche dans la myasthénie et 6 entreprises privées.
Le réseau Euromyasthénia fête, lui, ses 2 ans. L'objectif de ce réseau est d'améliorer la prise en
charge des personnes atteintes de myasthénie dans l’ensemble des pays européens à travers
différents types d'actions telles que l'information des professionnels de santé, le développement
d'un registre de patients européens (qui regrouperait les données épidémiologiques, cliniques,
histologiques,...), la standardisation des méthodes de diagnostic et de prise en charge.
www.euromyasthenia.org
www.myastaid.org/
PREPARATION D'UN ESSAI FRANÇAIS DE PHASE II DU RITUXIMAB DANS LE
TRAITEMENT DES MYASTHENIES GENERALISEES REFRACTAIRES
Un essai français évaluant l'efficacité du rituximab (immunosuppresseur de nouvelle génération)
dans la myasthénie généralisée réfractaire aux traitements classiques, est en préparation. Cet
essai financé par l'APHP et coordonné par la Olivier Benveniste (Hôpital Pitié-Salpêtrière) devrait
inclure 12 personnes avec une myasthénie généralisée avec des anticorps anti-RACh. A ce jour,
4 patients ont déjà été inclus et traités par le rituximab.
IDENTIFICATION DE FACTEURS GENETIQUES INFLUENÇANT LA PRODUCTION DU
RECEPTEUR DE L'ACETYLCHOLINE DANS LE THYMUS ET LE DEVELOPPEMENT DE LA
MYASTHENIE AUTO-IMMUNE
Dans les maladies auto-immunes telles que la myasthénie, le système immunitaire se dérègle et
attaque des composants de l’organisme auquel il appartient. En temps normal, des mécanismes
qualifiés de "tolérance" permettent d’éviter cette auto-agressivité du système immunitaire. Dans ce
processus, la très grande majorité des lymphocytes T qui
reconnaissent des antigènes du soi (auto-antigènes) sont
éliminés durant leur maturation dans le thymus par un
mécanisme de tolérance dite "centrale". L'expression des auto-
antigènes dans le thymus est un élément indispensable à ce
mécanisme de tolérance centrale.
Dans la myasthénie, l'auto-antigène principal qui est attaqué par
le système immunitaire est la sous-unité alpha du récepteur
musculaire de l'acétylcholine (RACh) codé par le gène CHRNA1.
Il est donc intéressant de comprendre comment l'expression de
ce gène est régulé dans le thymus.
Dans le cadre d'une étude
publiée en août 2007, une
équipe de chercheurs français
dirigée par Henri-Jean Garchon,
en collaboration avec trois équipes européennes (allemande,
anglaise et italienne), a identifié les mécanismes contrôlant

AVANCÉES DE LA RECHERCHE 2007-2008
Myasthénie auto-immune
AV08_MYASTH.doc - 5 - Myoinfo>AFM
Les lymphocytes T sont des
globules blancs spécialisés dans
certaines réactions immunitaires. Il
existe plusieurs types de
lymphocytes T qui assurent des
fonctions spécifiques. Les
lymphocytes T ne secrètent pas
d'anticorps, contrairement aux
lymphocytes B.
Dans un essai randomisé, les
patients sont répartis par tirage au
sort dans les différents groupes.
Dans un essai en double
aveugle, ni les patients ni les
médecins ne savent quelle
alternative de traitement (placebo
ou médicament testé) les patients
prennent.
l'expression du gène CHRNA1. Les chercheurs ont confirmé que l'expression de ce gène était
induite par le facteur de transcription IRF8 (facteur 8 de régulation de l'interféron). Puis ils ont
montré que dans deux populations indépendantes de patients avec une myasthénie à début
précoce (180 à l'Institut de Myologie (Paris) et 150 au Royaume-Uni), le gène CHRNA1 était sous
une forme particulière sur laquelle IRF8 ne pouvait pas agir. Cela signifie que chez ces patients,
l'expression du gène CHRNA1 n'est pas induite par IRF8 et que, par conséquent, la sous-unité
alpha du récepteur musculaire de l'acétylcholine (RACh) est plus faiblement exprimée dans le
thymus. D'autre part, les auteurs ont montré que le gène CHRNA1 est également sous le contrôle
du facteur AIRE (pour autoimmune regulator), protéine clef de la tolérance centrale.
Ces travaux très fondamentaux ont une importance capitale dans la compréhension du
développement de la myasthénie autoimmune.
An IRF8-binding promoter variant and AIRE control CHRNA1 promiscuous expression in thymus.
Giraud et coll. Nature. 2007, 448(7156) : 934-7 (Août 2007).
LES CELLULES TREG EMPECHENT LA PROGRESSION DE LA MYASTHENIE CHEZ DES
RATS
La myasthénie auto-immune étant due à un dérèglement du système immunitaire, une des
principales pistes thérapeutiques consiste à réguler l'activité du système immunitaire. La
découverte assez récente de cellules spécifiques (cellules Treg) capables de réguler l'activité des
lymphocytes T a ouvert la voie à de nouvelles stratégies théra-
peutiques.
Dans une étude publiée en février 2008, une équipe israélienne
(S. Fuchs) a montré que l'administration de cellules Treg à des
rats myasthéniques, empêche la progression de la maladie et
réduit la réaction immunitaire contre le récepteur de
l'acétylcholine. Ces résultats ouvrent la voie à des traitements
chez l'homme basés sur les cellules régulatrices, et sont
soutenus pas les travaux de l'équipe du Dr. S. Berrih-Aknin
montrant le défaut fonctionnel sévère des cellules régulatrices
chez les malades atteints de myasthénie. Ces cellules jouent un rôle majeur dans la régulation du
système immunitaire.
Ex vivo generated regulatory T cells modulate experimental autoimmune myasthenia gravis.
Aricha et coll. J Immunol. 2008 Feb 15;180(4):2132-9. (février 2008)
L'EFFICACITE DU MICOPHENOLATE DE MOFETIL REMISE EN QUESTION PAR DEUX
ESSAIS
Les résultats de deux essais, publiés en avril 2008, incitent à réfléchir à l'utilisation du
micophénolate de mofétil (Cellcept®) dans la myasthénie auto-
immune.
Le premier essai de phase III, randomisé, en double aveugle
contre placebo, évaluait l'innocuité, la tolérance et l'efficacité du
micophénolate de mofétil à remplacer les corticostéroïdes, chez
176 personnes atteintes de myasthénie séropositive et prenant
des corticostéroïdes depuis au moins 4 semaines. Le traitement
au micophénolate de mofétil a été donné pendant 36 semaines.
Les résultats montrent que le micophénolate de mofétil n'est pas
plus bénéfique que le placebo pour "contrôler" la myasthénie
durant une période de 36 semaines avec une réduction des
corticostéroïdes.
Le deuxième essai, randomisé, en double aveugle contre placebo, comparait l'efficacité du
micophénolate de mofétil associé à des corticostéroïdes à celle des corticostéroïdes donnés seuls.
Le traitement a été donné durant 12 semaines à 80 personnes atteintes de myasthénie
 6
6
 7
7
 8
8
1
/
8
100%