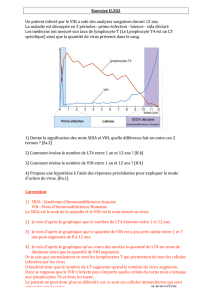
Diagnostic différentiel - Vaccin H1N1, les causes d`une réticence

Lymphocytes T4 et défenses immunitaires
Les lymphocytes T sont les gardiens de notre corps. Ces cellules vont contrôler les réactions de
défense dirigées contre un organisme étranger. Il existe plusieurs types de lymphocytes T, dont les
CD4 et les CD8, qui se différencient par les récepteurs qu’ils possèdent à leur surface. Ces récepteurs
définissent ainsi des fonctions différentes. Les lymphocytes T avec des récepteurs CD8 (ou T8),
vérifient toutes les cellules du corps, pour détecter une infection par virus : lorsqu’ils détectent une
cellule infectée, ils l’éliminent. Les lymphocytes T CD4 (ou T4), quant à eux, sont capables de
reconnaître se fixer aux lymphocytes B, une autre sorte de lymphocytes qui fabriquent les anticorps.
Lorsqu’un lymphocyte B rencontre un élément extérieur (virus ou bactérie), il en présente des
morceaux au lymphocyte T CD4. Si le T reconnaît l’envahisseur, il active une réaction immunitaire.
C’est là qu’intervient le virus du SIDA.
VIH et infection
Le VIH pénètre dans l’organisme, par voie sexuelle ou sanguine. A sa surface, des protéines
reconnaissent les récepteurs CD4 des lymphocytes T et s’y fixent. Le virus fusionne alors sa
membrane avec celle de la cellule, afin de faire entrer son matériel génétique et certaines enzymes.
Ce matériel est sous forme d’ARN. Or celui des lymphocytes est sous forme d’ADN.
Pour intégrer le matériel génétique du CD4, le virus doit donc transformer cet ARN en ADN. Il le fait
grâce à une enzyme virale, la trancriptase inverse. Une fois transformé en ADN, le patrimoine
génétique du virus entre dans le noyau du lymphocyte grâce à une autre enzyme, l’endonucléase. Là,
il s’intègre au génome de la cellule. Grâce à la machinerie cellulaire, le génome du virus est traduit en
ARN et transcrit en protéines. Une autre enzyme virale, la protéase, se charge de terminer la
fabrication des protéines nécessaire à la fabrication de nouveaux virus VIH ( protéines de l’enveloppe,
enzymes…). Ce processus est appelé la maturation. Ces nouveaux virus (contenant un nouveau brin
d’ARN viral et de nouvelle enzyme) sont ainsi libérés dans l’organisme. Ils vont pouvoir infecter
d’autres cellules. Cette prolifération se fait au détriment des lymphocytes, dont le nombre chute. Les
défenses immunitaires ne sont plus efficaces. L’organisme n’est plus capable d’empêcher la
prolifération de certaines bactéries ou virus, ni l’apparition de tumeurs. Le développement de ces
maladies opportunistes finit par entraîner la mort de la personne infectée.
Le but des traitements est d’empêcher la prolifération vers le stade Sida. Ils peuvent agir en bloquant
la machinerie du virus (blocage de la transcriptase, de la protéase, de sa fixation sur la cellule...). La
combinaison de différents traitements permet de rendre le VIH indétectable dans le sang, mais ne
l’élimine pas. De plus, ces traitements comportent d’importants effets secondaires. Alors la meilleure
solution reste la prévention !

Lymphocytes T. Les lymphocytes sont des variété de globules blancs du sang.
Ils interviennent dans la réponse immunitaire. Ils sont de deux sortes : les
lymphocytes B (production d’anticorps) et les lymphocytes T (immunité à
médiation cellulaire)

Une équipe française a trouvé une explication à la capacité qu’a une petite
partie des personnes porteuses du virus de l’immunodéficience humaine (VIH)
de contrôler spontanément cette infection. Dans un article publié, lundi 9 avril
2007, dans les Proceedings of the National Academy of Sciences (PNAS), des
chercheurs de l’Institut Pasteur, de l’Inserm et de l’hôpital de Bicêtre
(Assistance publique -Hôpitaux de Paris)- indiquent que ces sujets possèdent
des cellules du système immunitaire d’un genre particulier.
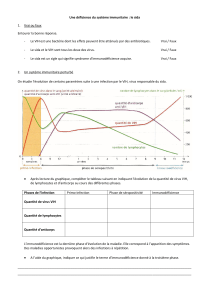
1. Reconnaissance des récepteurs (CD4) et corécepteurs par le virus
Les sujets que l’on appelle "contrôleurs du VIH" représentent moins de 1 % des
séropositifs, mais ils ont attiré l’intérêt des chercheurs depuis le début de l’épidémie
de sida. En effet, plus de dix ans après que leur séropositivité a été détectée et en
l’absence de traitement, ils ne présentent pas de signes d’évolution vers le stade
sida, comme cela est la règle, et n’ont quasiment aucune trace de multiplication du
virus dans leur sang. Une équipe placée sous l’égide de l’Agence nationale de
recherche sur le sida et les hépatites virales (ANRS) a étudié certaines cellules
immunitaires, les lymphocytes T, de onze de ces "contrôleurs du VIH", dont certains
sont devenus séropositifs dès 1983. Si les lymphocytes de type CD4 de ces individus
sont sensibles à l’infection par le VIH, comme c’est habituellement le cas, il n’en va
pas de même pour leurs lymphocytes T de type CD8. Contrairement à ce qui se
passe chez la plupart des personnes infectées par le VIH, les lymphocytes CD8 des
"contrôleurs du VIH" sont préservés et demeurent fonctionnels. Les contrôleurs
possèdent en abondance des CD8 spécifiques du VIH, qui expriment le marqueur
d’activité immunitaire HLA-DR, mais pas celui baptisé CD38.

Fusion de l’enveloppe virale et de la membrane cellulaire du lymphocyte T.
Pénétration du virus. 2. Grâce à la transcriptase inverse, enzyme appartenant
au virus, l’ARN viral simple brin est copié en ADN viral simple brin, puis
dupliqué en ADN proviral double brin. Une autre enzyme virale, l’intégrase,
permet à cet ADN proviral de s’intégrer dans l’ADN de la cellule infectée
3. La cellule infectée contient maintenant le provirus
Cette population originale de CD8 possède une "extraordinaire capacité de faire
disparaître l’infection par le VIH", même lorsqu’elle n’a pas préalablement été
stimulée, précisent les auteurs. L’équipe française démontre que cet effet ne passe
pas par la sécrétion de facteurs d’inhibition du VIH, mais par l’élimination des
lymphocytes CD4, où le VIH pourrait proliférer, par les CD8. Cette capacité ne
s’exerce malheureusement que sur les propres lymphocytes CD4 de l’individu, et non
sur ceux d’une autre personne. En identifiant les particularités de ces lymphocytes
CD8, les travaux de l’équipe française permettent d’espérer orienter les recherches
sur les vaccins et la stimulation immunitaire, afin d’obtenir des cellules de même
type.
Paul BENKIMOUN
4. L’activation de la cellule va permettre la fabrication de nouveaux virus au
sein du lymphocyte, grâce à l’information contenue dans l’ADN de ce provirus.
Une autre enzyme virale, la protéase, participe à la maturation des éléments
constitutifs des nouveaux virus

5. Si la réplication est intense : destruction des lymphocytes T
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%