DU SEXE GENETIQUE AU SEXE PHENOTYPIQUE Intro : le sexe d

DU SEXE GENETIQUE AU SEXE PHENOTYPIQUE
Intro : le sexe d’un individu est déterminé dès la fécondation par la présence des chromosomes sexuels ou
gonosomes.Le sexe génétique est déterminé par l’examen du caryotype.
La réalisation du phénotype sexuel résulte de l’expression de plusieurs gènes.
PB :comment ses appareils génitaux se différencient-ils ?
I) Les appareils sexuels : organisation
1) La différentiation des appareils sexuels
# TP1 : dissection de la souris + différenciation
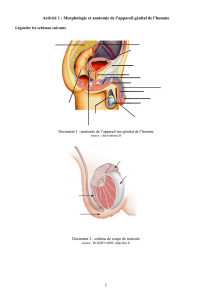
Les appareils sexuels ♂ et ♀sont disposés selon l’axe antéro –postérieur du corps dans l’abdomen : 2
gonades, des voies génitales et un organe copulateur.
Pourtant avant la 7ème semaine de grossesse ces deux appareils génitaux sont identiques.
# doc 1 p 272 :
Les ébauches gonadiques possèdent la même structure, des cellules germinales primordiales.+ schéma
recopier dans livre ( RC)
Ces gonades apparaissent pendant la 4ème semaine de grossesse et restent indifférenciées jusqu’à la 7ème
semaine.
2) La formation des organes génitaux.
# Doc 2 p 27
- Chez les ♀ les canaux de Muller persistent et donnent => les trompes de Fallope, l’utérus et la partie
supérieure du vagin.
Les glandes génitales :=>les ovaires
Les canaux de Wolff=> disparaissent au moment de la résorption des reins embryonnaires.
Le sinus urogénital=> le vagin
Le tubercule génital=> le clitoris
Les tubercules labio-scrotaux => les grandes lèvres
Les plis urogénitaux => urètre et les petites lèvres.
- Chez les ♂ les canaux de Muller régressent
Les glandes génitales => les testicules
Les canaux de Wolff=> canaux déférents ou spermiductes et en épididymes et vésicules séminales et
prostate.
Le tubercule génital=> le pénis
Les tubercules labio-scrotaux => le scrotum ou bourses.
Les plis urogénitaux => urètre
II) Les mécanismes de différentiation de la gonade
1) L’implication du chromosome Y
# doc 2 et 3 p272 : + doc 2 analyse +concl
Des individus de génotype XX présentant des testicules et un appareil sexuel mâle, à l’inverse un génotype
XY peut être associé à un phénotype femelle. L’étude de ces anomalies a permis d’identifier une zone du
chromosome Y dont la présence est nécessaire et suffisante à la détermination du phénotype mâle. Il s’agit
de la région terminale du bras court du chromosome Y. Lors de la méiose une translocation de ce morceau
de chromosome peut se produire et aboutir à des anomalies génétique. C’est à dire à une insertion de cette
région du chromosome sur un chromosome x.

Ainsi certaines anomalies très rares conduisent à une réversion sexuelle, donc à une inadéquation entre sexe
génétique et sexe phénotypique.
# doc 4 p 272 :Sur le chromosome Y, le gène SRY est activé et donne naissance à la protéine TDF, signal
du développement des gonades en testicules : c’est l’acquisition du sexe gonadique mâle.
RQ : le mécanisme est en fait plus complexe ,d’autres gènes architectes sont impliqués dans une suite
d’évènements induisant la détermination du sexe.
La protéine SRY constitue le facteur de détermination testiculaire : TDF
La détermination en mâle est irréversible.
En l’absence de TDF (testis determinating factor) les gonades de l’embryon deviennent des ovaires.
La présence d’un chromosome Y complet, produit un phénotype masculin. Ce gonosome est l’un des
plus petits chromosomes humains. Il ne possède pas d’homologue.
2) Le rôle du testicule dans la différenciation.
Un testicule est caractérisé par la présence de spermatogonies, localisées dans des cordons sexuels, les futurs
tubes séminifères.
CORRECTION : le rôle du testicule dans la mise en place du sexe phénotypique mâle
On cherche à démontrer qu’il existe une influence du testicule sur la différentiation sexuelle.
Doc1 :
Lors de grossesse gémellaire avec un jumeau mâle et un jumeau femelle, on observe chez cette dernière des
caractères sexuels femelles peu développés et des organes mâles comme les vésicules séminales.
Etant donné que des liaisons sanguines (anastomoses) se forment pendant la grossesse, le chercheur Lillie
pense qu’une hormone testiculaire produite par le jumeau mâle serait responsable de cette réversion
sexuelle.
A l’aide des Doc 2 et 3 :
Les expériences de castrations de Jost, in utéro, ablation alors que l’appareil urogénital est encore
indifférencié, montrent que pour un mâle, l’appareil génital se développe en femelle. Pour un embryon
femelle cela ne modifie pas la différentiation.
Le testicule par une sécrétion hormonale impose donc le sexe mâle à l’appareil génital.
En revanche la féminisation intervient que les ovaires soient présents ou non.
Si la différentiation en mâle est initié elle se poursuit avec ou sans testicule.
Dans la deuxième expérience, Jost démontre que la testostérone du testicule est masculinisante mais
n’inhibe pas les canaux de Müller, donc les testicules stimulent localement (chaque testicule de son coté)
unilatéralement le développement des canaux de Wolff et masculinise les autres parties de l’appareil
génital.et font disparaître les canaux de Muller mais pas avec la testostérone
Le Doc 4 permet de comprendre qu’il existe une hormone l’AMH hormone anti–müllérienne.
Le testicule joue donc bien un rôle dans la mise en place du phénotype mâle, grâce entre autre à la
testostérone et à l’AMH.
III) Les modifications pubertaires
1) L’acquisition de la fonctionnalité de l’appareil génital
# Doc 1 et 2 p 276 :
Chez les garçons et les filles la puberté s’échelonne sur une période de d’environ 6 ans et se termine par
l’entrée en fonction de l’appareil génital et l’acquisition de la faculté de se reproduire.
On retrouve dans les deux sexes les mêmes étapes :
- développement des caractères sexuels primaires : maturation des gonades.
-apparition des caractères sexuels secondaires
- changement du rythme de croissance

La seule différence c’est que la puberté est plus tardive chez les garçons 10 ,15 ans que chez les filles 8, 13
ans
2) Le rôle des hormones sexuelles
# Doc 3 et 4 p 277 et doc projeté :
De la naissance à la puberté, la sécrétion de testostérone est très faible alors que celle de l’AMH persiste. A
la puberté, la production d’AMH diminue et celle de la testostérone augmente brutalement. Elle va entraîner
le développement des voies génitales et du pénis et rend fonctionnelle les glandes annexes, vésicule
séminale et prostate. L’organisme peut produire du sperme. Les caractères sexuelles secondaires mâle
apparaissent progressivement et sont variables d’un individu à un autre.
Les expériences de castration chez les animaux et autrefois chez l’homme montrent que l’apparition des
caractères sexuels secondaires est commandée par la sécrétion hormonale du testicule
On peut confirmer cette idée par des injections de testostérone ou d’œstrogène.
Les ovaires à la puberté émettent des hormones ovariennes et des ovules :
- Les œstrogènes qui rendent les voies génitales matures (utérus, vagin)
- provoquent l’apparition des caractères sexuels secondaires : pilosité, développement des seins…..
LA REGULATION DE LA FONCTION DE REPRODUCTION CHEZ L’HOMME
PB : Quelles sont les hormones impliquées dans le fonctionnement de la reproduction chez
l’homme ?
Comment leur sécrétion est elle régulée ?
I) La production des gamètes par le testicule
1) Le spermatozoïde, une cellule spécialisée
# Doc 1 et 3 p 292,293 :
La formation des spermatozoïdes se réalise au cours de la spermiogénèse, à partir de cellules
globulaires : les spermatides qui vont se transformées en une cellule spécialisée.
Le spermatozoïde est une cellule mobile très différenciée avec trois parties.
- Une tête qui contient le noyau, recouverte d’une vésicule aplatie, remplie d’enzymes qui une fois
libérées, lors de la fécondation, permettront au spermatozoïde de pénétrer dans l’ovocyte.
- La pièce intermédiaire elle s’articule autour de fibres longitudinales entourées d’un manchon de
mitochondries ( qui vont permettre de fournir l’énergie nécessaire au déplacement)
- Le flagelle, il contient le prolongement des fibres longitudinales de la pièce intermédiaire qui grâce
l’énergie fournie par les mitochondries va générer les mouvements du spermatozoïde.
-
# Dessin Doc 3 p293
2) Les étapes de la spermatogénèse
# TP 2 activité testiculaire
La spermatogénèse est le processus de formation des gamètes dans les testicules chez l’homme, ce
processus dure 9 semaines, mais la production est continue.

La production de spzs est qualifiée d’activité exocrine du testicule.
Le testicule est formé de nombreux tubules repliés sur eux même, les tubes séminifères. C’est dans ces
tubes que se forment les spzs Les spermatogonie subissent la méiose et produisent des cellules
haploïdes, les spermatides. Puis ces cellules après une longue maturation appelée spermiogénèse
donneront quatre spermatozoïdes.
La spermatogénèse est stimulé par la sécrétion des cellules de sertoli, elles ont également un rôle
nourricier pour les spzs et un rôle de soutien.
Les spermatozoïdes finissent d’acquérir leur mobilité dans l’épididyme.
# Doc projeté
II) L’ACTIVITE ENDOCRINE DU TESTICULE
1) La production de testostérone par le testicule
# doc 1 et 2 :
La testostérone est une hormone car elle est libérée dans la circulation sanguine et qu’elle peut agir à
distance de son lieu de production. Elle est de nature lipidique (stéroïdes). Elle est produite par les cellules
de Leydig. Ces cellules sont situées à la périphérie des tubes séminifères et elles ont très proche d’un réseau
sanguin vasculaire dense.
# doc 3 et 4 :
La sécrétion à taux globalement constant, est cependant pulsatile.
Elle varie d’un individu à un autre et en fonction de l’heure et de l’année….de l’activité physique de
l’âge….Elle est libérée dans le sang sous forme de pulse bref et intense.
2) La fonction biologique de la testostérone.
Les cellules qui possèdent un récepteur spécifique de la testostérone sont des cellules cibles de l’hormone
(toutes les cellules des caractères sexuelles primaires et secondaires)
La fixation de la testostérone sur ce récepteur induit des modifications du fonctionnement cellulaire
(exemple activation de la synthèse de certaines protéines au niveau de l’épididyme, de la peau =>
barbe……)
La testostérone agit aussi sur les cellules de Sertoli pour stimuler la spermatogénèse.
III) LES DIFFERENTS NIVEAU DE CONTROLE : L’HYPOPHYSE ET
L’HYPOTHALAMUS
1) Le contrôle par l’hypophyse
# Doc 1 et 2 p 298 :
La sécrétion de testostérone ainsi que la production de spzs est induite par une stimulation hormonale
émanent de l’hypophyse. Cette glande émet deux gonadostimulines la FSH et la LH.
# doc 3 et 4 p299 :
Les sécrétions de LH et FSH semblent continues
- La LH ( hormone lutéinisante) stimule les cellules de Leydig qui en réponse produisent la
testostérone.
- La FSH hormone folliculo stimulante , permet la synthèse au niveau testiculaire de protéines qui
constitueront des récepteurs spécifiques de la testostérone. Elle contribue donc indirectement à activé
la spermatogénèse.
2) Le contrôle de l’hypothalamus
# doc 1, 2 et 3 p 302 : a compléter
3) Rétroaction négative par la testostérone

……………………..
LA REGULATION DE LA FONCTION DE REPRODUCTION CHEZ LA FEMME
I) Activités cycliques de l’ovaire et de l’utérus
#TP 3 : Quelques aspects du cycle ovarien
1) Le cycle ovarien
Comme chez l’homme on va utiliser des expériences classiques, de greffes, d’injections d’extraits
glandulaires, afin de démontrer la communication qui existe entre les ovaires et l’utérus.
C’est une communication hormonale puisqu’à distance et qui se fait par voies sanguines.
# doc 1 2et 3 p 314,315 :
les injections quotidiennes d’extraits ovariens provoquent un développement de la muqueuse utérine, il n’y a
pas de variations cycliques :
- Les ovaires émetteurs, agissent sur l’utérus le récepteur
- - la greffe rétablie la communication entre les ovaires et l’utérus
- - l’injection rétablit partiellement la communication
Que se passerait-il en cas d’ablation de l’utérus, hystérectomie ?
- Chez la souris l’ablation des ovaires aboutit à une absence d’évolution de la muqueuse utérine donc
absence de règles chez une femme par analogie.
- Les hormones ovariennes sont indispensables au bon fonctionnement de l’utérus.
- La phase folliculaire : on observe la croissance cavitaire de follicules
- La phase lutéale : présence d’un corps jaune
- Les sécrétions des œstrogènes ne deviennent importantes qu’avec la croissance folliculaire
- La rupture du follicule mûr lors de l’ovulation diminue le nombre potentiel de cellules endocrines
d’où la baisse enregistrée des sécrétions.
- La transformation progressive en corps jaune entraîne un reprise de sécrétion progressive des
œstrogènes ainsi que celle de la progestérone.
- La disparition progressive du corps jaune provoque la diminution puis l’arrêt des sécrétions
d’hormones, sauf en cas de gestation.
On observe donc deux phases dans le cycle ovarien
-La phase folliculaire avec maturation de l’un des follicules et qui s’achève par l’ovulation, le follicule
éclate et libère un ovocyte I
-La phase lutéale qui débute après la ponte ovulaire et s’achève au retour des règles, le corps jaune se
développe..
A la naissance l’ovaire possède un stock déterminé d’ovocytes qui restent boqués en première division de
méiose jusqu’à la puberté.
Puis jusqu’ à environ cinquante ans, un certain nombre de follicules ovariens formés d’un ovocyte entouré
de cellule folliculaires (de une à plusieurs rangées) va évoluer pendant 3 mois environ.
L’ovocyte s’entoure d’une couche de plus en plus importante de cellules folliculaires, appelée granulosa.
En général un seul de ces follicules ou deux termine son évolution, au cours d’un cycle ovarien dont la durée
est identique à celle d’un cycle utérin 28 jours en moyenne (de 24 à 32 jours).
Pendant la phase folliculaire du jour 1 au jour14 le follicule se creuse d’une cavité et évolue en follicule mûr
de « De Graaf »
Au 14 ème jour du cycle, le follicule se rompt grâce à la pression du liquide cavitaire, il libère un ovocyte
entouré de quelques cellules folliculaires .Il est récupéré par le pavillon de la trompe.
Ce phénomène se nomme l’ovulation.
 6
6
 7
7
1
/
7
100%