diabete insulino-dependant

DIABETE INSULINO-DEPENDANT
1. ETIOPATHOGENIE
Il résulte d’une destruction progressive des cellules des îlots
de Langerhans du pancréas sécrétant l’insuline, et mettant en
jeu une réaction immune.
La maladie se déclare quand plus de 85% de ces cellules sont
détruites.
2. TERRAIN GENETIQUE
6 à 10% des diabétiques insulino-dépendants ont des
antécédents familiaux au 1er degré. Dans la population générale
cette prévalence est de 0,4%.
La prédisposition génétique ne suffit pas pour expliquer le
déclenchement de la réaction immune, car chez les vrais
jumeaux la concordance est de 40%, ce qui suggère
l’intervention de facteurs environnementaux.
Il y aurait une recrudescence de diabète à la suite d’infections
virales comme les oreillons, la rubéole, le cytomégalovirus. Le
rôle des facteurs alimentaires est également démontré chez les
animaux et serait possible chez l’homme (protéine du lait de
vache).
3. DIAGNOSTIC
Il est défini par une hyperglycémie chronique > 1,4 g à jeun à
2 reprises.
a) Epidémiologie
Il survient entre 5 et 40 ans (1 fois sur 2 avant 20 ans), dans
80% des cas de façon brutale, dans 5% des cas à l’occasion
d’un bilan systématique.

b) Clinique
Polyurie de 3 à 4 litres du fait de la fuite du glucose dans les
urines (glycosurie)
Polydipsie liée à la fuite hydrique
Amaigrissement de plusieurs kilos par fonte adipeuse et
diminution de la masse musculaire + asthénie
Polyphagie inconstante
c) Biologie
Hyperglycémie constante, dépassant souvent 2g
Ionogramme sanguin normal sauf si complication
Hypertriglycéridémie ou hypercholestérolémie fréquente
4. COMPLICATION AIGUE : ACIDO-CETOSE
Il est défini par un pH < à 7,2 avec une hyperglycémie.
Cette acidose est liée à l’accumulation de corps cétoniques
dans le plasma du fait de l’insulinopénie.
Insulinopénie -> hypersécrétion des hormones
hyperglycémiantes et cétogènes -> catabolisme protidique et
lipolyse -> augmentation des corps cétoniques
a) Clinique
Soif, polyuro-polydipsie, asthénie, troubles digestifs, douleurs
abdominales.
A un stade plus avancé, déshydratation intra et extracellulaire,
collapsus cardio-vasculaire dans ¼ des cas, dyspnée de
Kussmaul (respiration ample et bruyante, sans pause avec une
fréquence > 20), troubles de la conscience habituellement
modérés, haleine cétonique caractéristique.
b) Biologie
Les examens à demander en urgence sont :
- La recherche de glucose et de cétones dans les urines

- La gazométrie artérielle pour préciser l’importance de
l’acidose
- Ionogramme sanguin et numération sanguine pour
évaluer la déshydratation
- La glycémie sanguine
c) Traitement
En urgence, en milieu spécialisé
Réhydratation : perte en moyenne équivalente à 10% du poids
du corps + apport de potassium précoce
Insulinothérapie à la seringue électrique
Traitement du facteur déclenchant
Surveillance clinique et biologique
Secondairement éducation du patient
5. COMPLICATIONS A LONG TERME
Les complications spécifiques sont liées à l’hyperglycémie
chronique et à l’atteinte des vaisseaux par diminution de la
perméabilité des capillaires (microangiopathie)
1) microangiopathie
a) Rétinopathie
Les vaisseaux rétiniens deviennent anormalement perméables
entraînant une rétinopathie oedémateuse
Secondairement se constitue une rétinopathie ischémique,
marquée par l’occlusion des microvaisseaux rétiniens
Le traitement est avant tout préventif par un bon équilibre
glycémique avec une surveillance par un fond d’œil annuel.
b) Néphropathie
Complication spécifique associée à une grande mortalité, se
développe chez environ 35 à 45% des DID.

Le risque n’augmente plus si elle ne s’est pas développée
après 25 à 30 ans de diabète.
Elle commence par une microalbuminurie (entre 30 et 300
mg/24h), puis une macroalbuminurie (>300 détectable à la
bandelette urinaire), puis une insuffisance rénale avec
hypertension. Elle entraîne une augmentation ++ du risque
cardio-vasculaire.
Le traitement est avant tout préventif par le contrôle de la
glycémie.
Si microalbuminurie : restriction protéique modérée et IEC.
c) Neuropathie
Liée à l’atteinte microvasculaire.
La forme la plus fréquente est la polynévrite à prédominance
sensitive et distale, surtout au niveau des membres inférieurs.
Paresthésie avec diminution de la sensibilité superficielle et
profonde.
2) Macroangiopathie
Elle correspond aux lésions athéroscléreuses touchant les
grosses et moyennes artères, sont plus fréquentes chez les DID
et surtout s’il existe une microalbuminurie et/ou d’autres
facteurs de risque cardio-vasculaires.
a) Atteinte coronarienne
Surtout fréquente après 40 ans chez le patient avec atteinte
rénale. L’ischémie silencieuse est plus fréquente.
b) Artériopathie des membres inférieurs
Parfois précoce, risque majeur si tabagisme associé.
Au niveau clinique, elle peut être silencieuse ou se manifester
par un ulcère ou par une claudication intermittente.

Echo-doppler artériel plus ou moins artériographie pour
visualiser les lésions en vue d’un geste de revascularisation.
c) Pied diabétique : mal perforant plantaire
Complication grave et fréquente due aux troubles vasculaires,
neurologiques et à l’hygiène des pieds.
C’est une ulcération de taille variable, indolore pouvant
creuser en profondeur.
Traitement : suppression de l’appui, désinfection locale,
antibiothérapie et recherche d’un équilibre glycémique.
6. TRAITEMENT
a) Règles hygiéno-diététiques
Elle passe par une éducation alimentaire avec adaptation du
régime en fonction du sexe, de l’activité physique, des
coutumes.
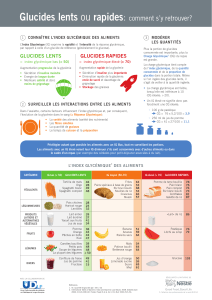
Le régime doit comporter 35 à 55% d’hydrates de carbones
avec des aliments à faible index glycémique (pâtes, riz,
légumes secs).
L’exercice physique est une mesure essentielle à adapter à
chaque patient.
b) Insulinothérapie
Il existe différents types d’insulines en fonction de leur
cinétique : rapides, intermédiaires et ultralentes.
On fait des associations insulines intermédiaire et rapides.
Le schéma thérapeutique vise à obtenir des glycémies aussi
normales que possible tout en conservant le confort de vie du
diabétique. Les objectifs sont fonction de l’âge, de ses
possibilités d’éducation, de l’existence ou non de
complications micro ou macroangiopathiques.
 6
6
 7
7
 8
8
1
/
8
100%