Tissu musculaire I – Définition, généralités :

Tissu musculaire
I – Définition, généralités :
- Généralités : cellules contractiles capables de générer une force grâce à la présence d’un
appareil contractile très différencié. L’énergie chimique (ATP) est convertie en énergie
mécanique et thermique. Toutes les cellules ont un appareil contractile, en général peu
développé qui permet de réaliser tous les mouvements internes (mitose, phagocytose) ou
mobilité cellulaire. Mais dans une cellule contractile, cet appareil est très abondant car les
cellules avec de nombreux mouvements.
- Les cellules contractiles : 4 types : myofibroblastes (responsables de la cicatrisation), les
myoépithéliales (dans les glandes, il permet la sécrétion), les péricytes vasculaires (cellules
musculaires au niveau des artérioles et des capillaires) et les cellules musculaires.
- Les cellules musculaires : 3 types : fibre musculaire striée (muscle squelettique à contraction
volontaire qui permettent les mouvements, l’équilibration, la mastication… et est contrôlée
par le SNC), fibre musculaire lisse (muscle des viscères et des vaisseaux qui permettent la
contraction lente et involontaire et est contrôlée par le SNA) et les fibres cardiaques ou
cardiomyocytes (qui permettent une contraction autonome, muscle strié et elle est contrôlée
par le SNA).
II – Muscle strié squelettique :
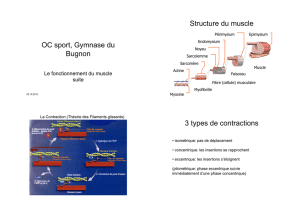
- Structure générale : composé de rhabdomyocytes. La contraction est contrôlée par le SNC,
plus particulièrement par les motoneurones α de la moelle épinière. La contraction est
volontaire, puissante et/ou rapide.
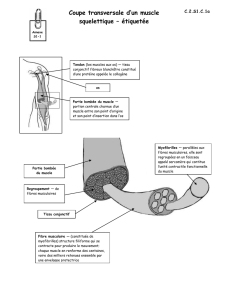
o Structure d’un muscle : 2 parties :
Corps : partie charnue et musculaire, génère la force.
Tendons : aux extrémités, tissu conjonctif dense, concentré et unitendu, riche
en fibres de collagène I qui permet une insertion osseuse des muscles au
niveau du périoste.
o Corps : enveloppé dans plusieurs structures conjonctives : tissu conjonctif dense, non
orienté : épimysium (peut être dédoublé par une aponévrose). Ne fait pas partie du
muscle. Chaque faisceau est individualisé par le périmysium. Faisceau : juxtaposition
de fibres musculaires striées dans un tissu conjonctif lâche (endomysium). 10 à
100µm de diamètre et 30 cm de long pour les plus longues fibres. Fibres insérées sur
le périmysium (courtes) ou sur le tendon (longues). Cellules musculaires striée
entourées d’une lame basale. Membrane plasmique : sarcolemme. Cellules
satellites : cellules souches, capables de se régénérer, elles se redifférencient.
o Vascularisation et innervation : vaisseaux et nerfs passent dans les différents tissus
conjonctifs : épimysium > périmysium > endomysium. Pas de lymphatiques sauf dans
les grosses cloisons conjonctives. L’innervation motrice commande la contraction,
dépend du motoneurone α dans la corne antérieure de la moelle épinière. Un
motoneurone contrôle plusieurs fibres musculaires striées. Un ensemble des fibres
musculaires striées commandées par un motoneurones forment une plaque motrice

(de Sherington). L’innervation sensitive commande les structures musculaires
spécialisées : faisceaux neuromusculaires et organes neurotendineux de Golgi. En cas
d’étirement excessif, il y a rupture des éléments de protection du muscle. En cas de
forces excessives appliquées aux organes neurotendineux, il y a relâchement.
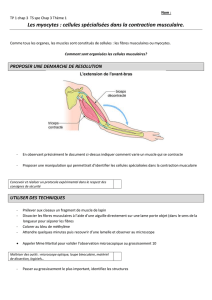
- La fibre musculaire striée :
o Sarcolemme : membrane plasmique
o Noyaux : plurinucléées, en périphérie de la cellule
o Cytoplasme : 2 zones
sarcoplasme : nombreuses mitochondries qui produisent l’ATP nécessaire à la
contraction, en périphérie et entre les paquets de myofibrilles + réserves
énergétiques (grains de glycogène et gouttelettes lipidiques) + pigment de
stockage de l’oxygène (myoglobine) + REL (aspect particulier, réticulum
sarcoplasmique, filet qui entoure les paquets de myofibrilles)
myoplasme : myofibrilles (éléments contractiles, 1 à 2 µm de diamètre et
jusqu’à 30 cm de long). Coupe transversale : organisé en faisceaux séparés
par des espaces de sarcoplasme, polymère d’unités contractiles =
sarcomère ; aspect strié. Coupe en largeur : bande A (ou anisotrope, aspect
sombre) et bande I (ou isotrope, aspect clair). Ligne M qui coupe la bande A
en son milieu. Disque Z qui coupe la bande I en son milieu. Sarcomère :
ensemble de structures contenues entre 2 disques Z.
Triade : tubule T (invagination) entouré de chaque côté par des cellules
terminales du réticulum sarcoplasmique. Tubule T : anneau qui enserre
chaque paquet de myofibrilles, au niveau des jonctions bande A/bande I.
devient très large pour former les citernes terminales (stockage du calcium
permettant la contraction). Le PA se déplace tout au long de la membrane.
Arrivé au niveau au tubule T, il rentre à l’intérieur du cytoplasme et arrive au
niveau des anneaux. Le PA active les citernes et les canaux calciques qui
libèrent le calcium.
o Les 2 types de FMS :
Fibres de type I : métabolisme oxydatif prépondérant (ATP formé par
oxydation dans les mitochondries). Riches en myoglobine (les mitochondries
ont besoin d’O2), cellules rouges et à contraction lente et prolongée, non
fatigable (ATP produit en permanence par la mitochondrie).
Fibres de type II : métabolisme ATPasique prépondérant. Stock d’ATP utilisé
pour permettre une contraction. Contraction rapide mais courte car les
mitochondries ne produisent pas d’ATP en permanence. Plus lentes que les
fibres de type I.
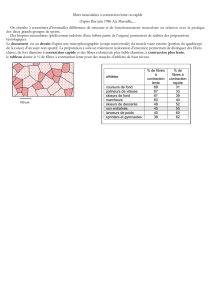
Muscle = fibres de type I et de type II. Proportion variable suivant son activité. Unité motrice : toutes
les fibres sont de même nature.
- La jonction neuro-musculaire : ou plaque motrice. Ramification terminale de l’axone du
motoneurone qui arrive sur les fibres musculaires striées ce qui forme une synapse
particulière (plaque motrice). Une seule plaque motrice par fibre musculaire. Bouton
terminal : renflement de l’extrémité terminale de l’axone et s’enfonce dans une gouttière.
Jonction membrane du neurone/sarcolemme : fente synaptique.

III – Muscle cardiaque :
- Généralités : tissu myocardique + tissu conjonctif riche en vaisseaux et en nerfs = myocarde.
Contraction du tissu myocardique entraine une diminution du volume des cavités cardiaques
grâce à la disposition spécifique des fibres cardiaques. Muscle strié, à contraction rapide et
puissante mais la force développée par le cœur est moins importante que celle du muscle
squelettique (du fait de leur différence de structure). Très résistant à la fatigue, fibres de type
I essentiellement. Contraction rythmique autonome. Les cellules cardionectrices engendrent
la contraction. Contrôle par le SNA.
- Cardiomyocyte :
o Aspect général : cellules contractiles mononuclées, courtes, 30 à 130 µm de long et
bifurquées en X ou en Y. Elles forment une sorte de filet qui enserre les cavités
entrainant une diminution du volume des cavités. Les zones d’association entre 2
cardiomyocytes doivent être très solides : trait scalariforme d’Eberth (résiste à la
contraction et transmet la force mécanique).
o Sarcolemme : pas de cellules satellites, pas de cicatrisation possible (sarcolemme
doublé d’une lame basale). Membrane plasmique : réseau de tubules t qui forment
des anneaux enserrant les myofibrilles. Les anneaux sont disposés au niveau du
disque Z.
o Noyau : noyau central, de forme ovoïde entre les paquets de myofibrilles.
o Sarcoplasme : région périnucléaire aux 2 pôles du noyau. Renferme de la
myoglobine, du glycogène… Le réticulum sarcoplasmique est moins bien structuré
que dans le muscle squelettique. Long tubule le long des myofibrilles, d’un seul côté
(sans dilatation : pas de citerne)
o Diade : tubule T + zone de jonction du réticulum sarcoplasmique : anneau.
o Trait scalariforme d’Eberth : forme d’escalier, 2 faces :
Parallèle aux myofibrilles (gap jonction : ordre de contraction d’une cellule à
l’autre)
Perpendiculaire aux myofibrilles (rattache solidement les 2 cardiomyocytes :
desmosomes et surtout des zonula adherens ou desmosomes en ceinture)
- Différents types de fibres cardiaques :
o Cardiomyocytes ou fibres cardiaques : ceux des oreillettes sont moins volumineux
que ceux des ventricules
o Cellules myoendocrines : exclusivement atriales, plus particulièrement dans
l’oreillette droite. Petites, avec un myoplasme peu développé, vésicules de stockage,
organites… l’augmentation de la volémie entraine une sécrétion d’une hormone
(ANP : peptide natriurétique atrial : qui augmente l’élimination de sodium par le rein,
l’élimination d’eau entraine une baisse de la volémie) lors de la distension de
l’oreillette droite.
o Cellules cardionectrices ou nodales : 2 nœuds (sinusal dans l’oreillette droite et
atrioventriculaire dans la cloison interventriculaire). Rythme de base du nœud
atrioventriculaire beaucoup plus bas et c’est le nœud sinusal qui l’oblige à se
contracter, se dépolariser. Petites et fusiformes, sans myoplasme. On passe
progressivement de la forme d’une cellule nodale à un cardiomyocyte dans le
faisceau de His (rythme encore plus bas : 30 battements par minute).

IV – Le muscle lisse :
- La fibre musculaire lisse ou myocyte : léiomyocyte
o Aspect : associée à du tissu conjonctif large, vascularisée et innervée pour former des
tuniques musculaires. Contraction sous contrôle du SNA, interviennent dans la
régulation des grands fonctions vitales. Cellules fusiformes, de toute petite taille : 15
à 500 µm de moyenne.
o Membrane plasmique : sarcolemme doublé d’une lame basale, pas de cellules
satellites. 2 formations spécifiques : cors denses et invaginations.
o Corps denses : disséminés tout au long de la membrane plasmique : points d’ancrage
de la membrane plasmique du cytosquelette de la cellule et des éléments
contractiles.
o Invaginations : cavéoles, récepteurs des médiateurs provoquant la contraction
(histamine, sérotonine…) Génération du PA.
o Noyau : unique, central, ovalaire.
o Sarcoplasme : en plein milieu des éléments contractiles, dans le fuseau qui entoure
le noyau. On y retrouve les organites mais il n’y a pas de myoglobine : c’est un
muscle blanc. Le réticulum sarcoplasmique est peu développé dans le muscle lisse.
o Myoplasme : coincé entre la membrane plasmique et le sarcoplasme. Seuls les
filaments intermédiaires du cytosquelette sont présents : desmine (pour la plupart
des muscles lisses) et vimentine (pour las vaisseaux). Ils s’insèrent sur des corps
denses : sarcoplemmiques (membrane plasmique) et sarcoplasmiques (internes).
Protéines des corps denses : α-actinine, actine et vinculine (protéine d’ancrage à la
membrane). Corps denses : homologue des stries Z des muscles striés. Les filaments
sont organisés en trousseaux, globalement parallèle au grand axe de la cellule. Ces
éléments contractiles renferment des filaments fins d’actine et des filaments épais
de myosine de composition différente.
Le mécanisme de contraction dépend du calcium. Il y a une augmentation du calcium
intracellulaire qui se fixe sur la calmoduline. Le complexe Ca2+-calmoduline active
une kinase particulière (MLCK : kinases des chaînes légères de la myosine).
- Structure du muscle lisse : les fibres musculaires lisses sont isolées dans des capsules
d’organes ou regroupées, organisées en tissu musculaire. Elles forment un petit muscle
individualisé (muscle arrecteur du poil, muscle de l’iris) ou organisées en tuniques
(empilement de plusieurs couches : 2 dans le tube digestif par exemple). Au sein d’une
même couche, toutes les fibres musculaires lisses sont parallèles entre elles. Entre deux
couches successives, les directions seront opposées. Dans la même couche, les fibres
musculaires lisses sont réparties sont réparties dans un conjonctif lâche (endomycium),
regroupées en faisceaux séparés par un conjonctif plus dense (périmycium) et ces 2 couches
superposées sont séparées par un conjonctif lâche (épimycium).
- Innervation : par le système nerveux autonome. Les terminaisons nerveuses forment des
synapses simples : il n’y a pas de plaque motrice. Un neurone innerve une seule cellule (une
seule terminaison nerveuse) et l’ordre de contraction se propage de cellule en cellule dans
tout le muscle grâce aux gap jonctions. S’il y a plusieurs terminaisons, la contraction se
propage en bloc de façon synchronisée.
V – Autres cellules contractiles :

Ce sont des cellules non musculaires mais qui ont néanmoins un appareil contractile très développé :
elles sont capables de générer des forces.
- Cellule myoépithéliale : dans les épithéliums glandulaires. La contraction entraîne une
compression de la glande et donc la sécrétion.
- Cellule endothéliale : péricyte : autour des vaisseaux. La contraction entraîne une régulation
du calibre des vaisseaux.
- Fibroblaste : lors des cicatrisations : elles permettent de rapprocher les berges des plaies.
1
/
5
100%