Pathologie cancer du sein

13.10.11
UE.2.9.S5
1
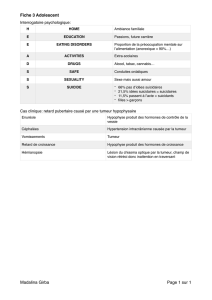
Pathologie – cancer du sein
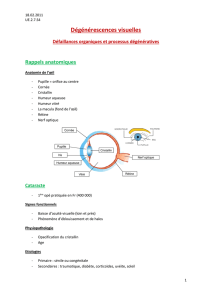
Anatomie
Trois tissus :
- Adipeux (graisse)
- Fibreux
- Glandulaire : arbre galactophorique (entre 10 et 15 dans chaque sein)

13.10.11
UE.2.9.S5
2
Le sein bénin
1) Tumeurs bénignes
- Fibroadénome : tumeur de composte de tissu fibreux. Tumeur non cancéreuse. Signes
particuliers en échographie. Tumeur qui pousse entre puberté et 1ère grossesse.
- Tumeur phyllode : tumeur qui a toutes les caractéristiques d’un cancer mais qui n’entraine
pas la mort. Elle envoi des méta. à distance en particulier dans les poumons. Tumeur
bénigne.
- Autres
2) Le sein inflammatoire
- Abcès du sein : pathologie observé que chez une fumeuse (abcès para-alvéolaire).
- Mastite puerpérale
- DANGER : le cancer inflammatoire => très mauvais cancer ! il se présente comme s’il était un
abcès. Il ressemble à une peau d’orange. La tumeur a envoyé des colonies entières dans les
lymphatiques de la peau.
3) Mastopathie fibro-kystique
- Pas de ttt
- Disparait avec la ménopause
4) Ecoulement mamelonnaire
- Ecoulement clair, multipore, bilatéral
Adénome à prolactine
Causes médicamenteuses
- Ecoulement sale (= écoulement brunâtre) ou sanglant, unilatéral, unipore
Papillome
Ectasie galactophorique
Cancer

13.10.11
UE.2.9.S5
3
Cancer du sein
Epidémiologie
- 1er cancer de la femme (37%)
- Incidence élevée : 130/100 000 – 49 814 nvx cas en 2005
- Incidence augmente
Avec âge
Dans le temps
- Probabilité pour une femme d’avoir un cancer du sein de 8 à 13% (selon année de naissance)
- Mortalité élevée liée au fait que :
Le cancer du sein est une maladie d’emblée à double composante : locale et G
- Ainsi en 2005 :
Mortalité 30/100 000 femmes
Soir 11 637 décès
20% des décès par cancer de la femme
40% des décès de la femme avant 65ans
1ère cause de mortalité de la femme avant 70 ans
Baisse de 11% de la moralité en 10ans
Facteurs de risque
1) Age
2) Facteurs génitaux
- Multiparité ou 1ère grossesse tardive
- Premières règles précoces
- Ménopause tardive
- Contraception orale
- THS de la ménopause
3) Mastopathies bénignes à risque
4) Irradiation
- Bombes atomiques
- RT
- Radiographie
5) Facteurs nutrionnelles et socio-éco
- Obésité à la ménopause
- Graisses, alcool
- Activité physique
- Niveau socio-éco

13.10.11
UE.2.9.S5
4
6) Risque génétique 5 à 10%
Quand évoquer une prédisposition héréditaire ?
3 sujets atteints dont 2 au moins de 1er degré
2 de 1er degré dont un de moins de 40ans ou de sexe masculin ou ayant eu un cancer
bilatéral
Syndrome sein ovaire
Que faire ?
Consultation oncogénétique
Recherche mutation : si +, risque à 70ans = 60 à 85%
Dépistage renforcé
PEC du risque génétique
Surveillance spécifique
- Examen clinique tous les 6 mois dès 30ans
- Imagerie annuelle : mammo + écho +/- IRM
- Surveillance ovaire
Prophylaxie
- Annexectomie : recommandée dès 40ans
Diminue le risque mammaire de 50 à 75%
Supprime le risque ovarien
- Mastectomie bilatérale prophylactique +/- RMI
Non recommandée = option
A discuter en RCP et avec la patiente
Mécanismes de la cancérogenèse

13.10.11
UE.2.9.S5
5
Evolution naturelle
- Cancer infiltrant
- Diffusion des cellules cancéreuses
- Métastases
Diagnostic clinique
Anamnèse
- Recherche de facteurs de risque
- Histoire clinique
Examen
- Inspection
Anomalies cutanées
Signes inflammatoires
- Palpation du sein
- Palpation des aires ganglionnaires
Bilan paracliniques
- Mammographie : tjs et trois incidences
- Echographie : le plus svt
- Ponction cytologique ou mieux microbiopsie
- IRM ou scanner : si doute sur multifocalité ou pour certains types
Si discordance : biopsie exérèse chirurgical
Bilan d’extension
- Siège de métastases
Os
Foie
Poumons
Autres : cerveau, péritoine
- Recherche de signes cliniques
- Dosage des marqueurs tumoraux
ACE
CA 15-3
- Examens radiologiques
Thorax
Echo hépatique
Scintigraphie osseuse
Scanner thoraco adbo pelvien si
nécessaire
Tep scan
Traitement
- Armes thérapeutiques
Chir
RT
Chimiothérapie
Hormonothérapie
Thérapie ciblée : herceptine
- Décision multidisciplinaire
Comité de concertation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%