La peau

1
La peau
I - Généralité :
La peau ou tégument est le revêtement continu externe du corps.
C’est aussi l’organe le plus volumineux puisqu’il atteint environ 1/6 du poids corporel total.
A - Fonctions :
La peau a 4 fonctions essentielles :
1 - Fonction de protection :
contre les UV,
contre les agressions mécaniques, chimiques, et thermiques,
contre la déshydratation : la peau est une surface relativement imperméable,
contre l’invasion de micro-organismes : c’est une barrière physique.
2 - Fonction de sensibilité :
C’est l’organe sensoriel le plus étendu du corps. Il renferme des récepteurs très variés :
pour le toucher, la pression, la douleur, la température.
3 - Fonction de thermorégulation :
Le corps va être protégé contre les déperditions caloriques par les poils, les cheveux et les
tissus adipeux sous-cutanés.
La déperdition de chaleur est facilitée par l’évaporation de la sueur à partir de la surface
cutanée et par l’accroissement du débit sanguin dans le réseau capillaire du derme.
4 - Fonction métabolique :
Le tissu adipeux sous-cutané est une importante réserve d’énergie essentiellement sous
forme de triglycérides.
La vitamine D synthétisée dans l’épiderme est complétée par la vitamine D d’origine
alimentaire.
B - Structure :
La peau comporte 3 couches : de l’extérieur vers l’intérieur :
L’épiderme :
Il repose sur une couche épaisse et dense de tissu fibroélastique qui est le derme.
Le derme :
Il est très vascularisé et contient de nombreux récepteurs sensoriels. Le derme est relié au
tissu sous-jacent par une couche de tissu conjonctif lâche qui est l’hypoderme.
L’hypoderme :
Il contient du tissu adipeux en quantité variable.
Il s’appelle aussi fascia superficiel.
Les annexes épidermiques sont les poils, les cheveux, les ongles, les glandes sudoripares et
sébacées.

2
II - Structure :
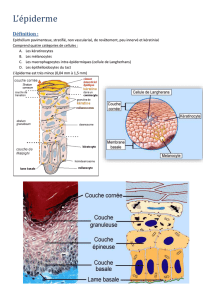
A - L’épiderme :
1 - Constitution :
On y trouve :
une couche basale ou germinative,
une couche de cellules à épines ou
couche du corps muqueux de
Malpighi,
une couche granuleuse : avec des
cellules allongées remplies de grains pré-
curseurs de la kératine,
une couche intermédiaire
une couche claire
une couche cornée : lamelles de
kératine empilées.
Il y a une desquamation des couches
supérieures.
C’est un épithélium de type
malpighien kératinisé (Malpighien =
pavimenteux pluristratifié).
Il a une épaisseur de 0,07 à 0,12 mm.
Sur la paume des mains elle est de 0,8
et elle est de 1 mm sur la plante des pieds.
Des cellules de l’épiderme produisent
de la kératine : ce sont les kératinocytes.
La surface libre de la peau est marquée
par des lignes réalisant des lignes
spécifiques à chaque individu.
Les plus connues de ces empreintes sont
les empreintes digitales.
2 - Les différentes couches :
a - Couche basale ou stratum germinatum :
Ce sont des cellules à peu près cubiques.
Elles sont rattachées par des hémi-desmosomes à la lame basale.
Les cellules possèdent un cytosquelette important : ce sont les TONOFIBRILLES qui sont
composés de cytokératine de faible poids moléculaire.
Ces tonofibrilles forment des petites projections qui traversent les espaces intercellulaires
pour s’accrocher aux cellules voisines.
Les desmosomes relient ces points de contact.
Les cellules vont migrer vers la couche supérieure qui forme le stratum spinosum ou
couche de cellules à épines.
Que dans
les peaux
épaisses

3
b - Couche de cellules à épines ou stratum spinosum :
Ce sont de grandes cellules polygonales avec de nombreuses épines qui les relient aux
cellules adjacentes.
Elles sont le siège d’une synthèse protéique active qui produit des cytokératines de haut
poids moléculaire.
On trouve, dans les cellules de la couche épineuse, des CORPS LAMELLAIRES qui sont
des granules entourées d’une membrane contenant des phospholipides qui sont excrétés dans
l’espace intercellulaire.
Ces corps lamellaires vont former une NAPPE LAMELLAIRE dans la partie la plus haute de
l’épiderme qui est le principal facteur empêchant l’évaporation cutanée.
c - Couche granuleuse ou stratum granulosum :
Les cellules de cette couche sont fusiformes.
Elles sont caractérisées par la présence de grains basophiles denses qui peu à peu
occupent tout le cytoplasme et vont remplacer les tonofibrilles et autres organites.
La nature chimique de ces grains est essentiellement de la KERATOHYALINE (précurseur
de la kératine) associée à l’INVOLUCRINE qui a pour rôle de solidifier la membrane plasmique.
Dans la partie supérieure de cette couche, la mort cellulaire survient par rupture des
membranes lysosomiales et la libération de ces enzymes lysosomiales joue un rôle important
dans le processus terminal de kératinisation.
d - Couche cornée ou stratum corneum :
Ce sont des cellules mortes remplies de kératine mature.
Ce sont donc des lamelles de kératine qui ont gardé, dans la partie la plus profonde, leurs
jonctions desmosomiales.
Dans la partie supérieure, il n’y a plus de desmosomes et les lamelles de kératine
desquament.
3 - Les types cellulaires :
Dans cet épiderme, il y a 3 autres types cellulaires (autre que les kératinocytes) : dans la
couche basale, on trouve des MELANOCYTES et des CELLULES DE MERKEL, et dans la couche
épineuse, et au-delà, on trouve des CELLULES DE LANGERHANS.
a - Les cellules de Langerhans :
Ce sont des cellules de l’immunité cutanées car ce sont des cellules présentatrices
d’antigènes.
Sur le plan morphologique, ce sont des cellules étoilées, très mobiles, sans desmosome
(car doivent bouger), sans kératine et qui présentent des granules spécifiques en forme de
raquette de tennis : les GRANULES DE BIRBECK.
Ces cellules proviennent du système monocyte/macrophage mais n’ont aucune activité
macrophagique.
Quand elles sont activées par un antigène, elles fixent l’antigène sur les récepteurs et
migrent par l’intermédiaire des lymphatiques dermiques vers les ganglions lymphatiques
régionaux où elles présentent les antigènes aux lymphocytes T.
Elles représentent 5% des cellules épidermiques.

4
b - Les mélanocytes :
Ce sont des cellules issues des crêtes neurales.
Elles sont responsables de la pigmentation brun-noir de la peau.
Un mélanocyte s’occupe de 36 kératinocytes : c’est une unité épidermique de
mélanisation.
c - Les cellules de Merkel :
Ce sont des récepteurs sensitifs qui forment des synapses sur
des fibres nerveuses sensorielles profondes. Ce sont des cellules qui
proviennent aussi des crêtes neurales.
Leur ultrastructure suggère qu’elles appartiennent au système
neuro-endocrine diffus.
4 - Organisation statique de la peau :
Les kératinocytes de la peau ou squames (appelé ainsi surtout dans les couches
superficielles) sont empilés et forment des colonnes hexagonales qui s’emboîtent bord à bord et
qui repose chacune sur 10 cellules basales.
Les cellules basales sont dites centrales ou périphériques selon qu’elles se trouvent dans le
voisinage du centre ou de la périphérie de leur colonne.
Une cellule centrale va donner 2 cellules filles.
Une cellule fille qui reste in situ et une autre cellule fille qui migre à la périphérie et se divise
à son tour pour ensuite monter dans la couche épineuse et les autres couches supérieures.
Le temps qui s’écoule pour la division des cellules basales en cellules squameuses varie entre
2 et 4 semaines.
Une colonne qui repose sur ces 10 cellules basales forme l’unité de prolifération
épidermique.
5 - Pathologies de l’épiderme :
a - Psoriasis :
C’est une dermatose chronique caractérisée par des lésions érythémateuses et
squameuses bien délimitées.
L’épiderme est aminci alors qui les papilles dermiques sont oedémateuses et
proéminentes avec des capillaires dilatés.
Le derme superficiel est le siège d’un infiltrat inflammatoire chronique de densité
variable.
Le psoriasis est dû à un contrôle défectueux de la prolifération des cellules basales. Leur
vitesse de multiplication est fortement augmentée.
L’épiderme s’épaissit dans un premier temps et les cellules sont éliminées de la surface de
la peau en moins d’une semaine avant d’être complètement kératinisées.
b - Pemphigus ou épidermolyse bulleuse :
C’est en rapport avec les jonctions cellulaires.
C’est une maladie de la peau potentiellement mortelle où le malade fabrique des anticorps
contre une ou plusieurs de ses propres glycoprotéines de liaison des desmosomes. Ces anticorps
se fixent aux desmosomes situés entre les cellules épithéliales et les dégradent.
Cliniquement, on a des lésions graves dues à l’infiltration de fluide corporel dans un
épithélium relâché.
Les anticorps produits ne dégradent que les desmosomes de la peau ce qui suggère que les
desmosomes des autres tissus biologiques de l’organisme soient chimiquement différents.

5
B - Le derme :
Il a une épaisseur moyenne de 1 à 2 mm mais il va jusqu’à 3 mm sur la plante des pieds et
la paume des mains. Il fournit à l’épiderme un support solide.
Il comporte un réseau vasculaire très développé nécessaire au métabolisme de l’épiderme et
également à la thermorégulation.
1- Constitution :
Le derme est subdivisé en 2 zones :
a - Le derme papillaire :
Il est relativement lâche, très vascularisé, comportant surtout des fibres de collagène.
Il renferme des fines connexions axonales, des terminaisons nerveuses libres et
également la majeure partie des corpuscules encapsulés.
b - Le derme réticulaire :
Il y a un agencement en maille des fibres de collagène.
Il contient en quantité variable des fibres de réticuline et d’élastine.
Les cellules du derme les plus répandues sont les fibroblastes qui sécrètent des fibres et
de la substance fondamentale mais on y trouve aussi des globules blancs, des mastocytes et des
macrophages.
2 - Les dérivés épidermiques :
Dans le derme, on trouve les dérivés épidermiques comme les follicules pileux, les
glandes sudoripares et les glandes sébacées.
Au niveau du follicule pileux, on trouve des fibres musculaires lisses connectées avec les
poils et cheveux.
Au niveau du visage, on trouvera des muscles striés : muscles de l’expression
responsables également des mouvements de la peau qui recouvre le crâne.
La membrane basale présente de nombreuses sinusoïdes créant les CRETES DERMIQUES
alternant avec les papilles dermiques.
C - L’hypoderme :
C’est un tissu conjonctif lâche en continuité avec le derme.
Il est très richement irrigué et innervé et il contient des adipocytes en quantité variable
selon les régions.
Les adipocytes se concentrent essentiellement dans l’abdomen et dans les paupières.
D - Les jonctions muco-cutanées :
Les jonctions muco-cutanées (les lèvres, les paupières, les narines) sont des zones de
transition avec un épithélium plus épais que la peau adjacente.
Elles peuvent avoir une couche cornée rudimentaire.
Elles sont lubrifiées par les glandes muqueuses.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%