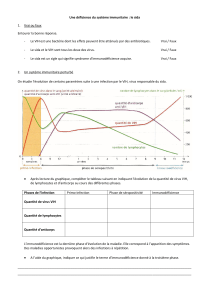
L`infection à VIH Définition Infection par VIH : infection par le virus de

L’infection à VIH
Définition
Infection par VIH : infection par le virus de l’immunodéficience humaine
Séropositivité : présence d’anticorps anti-VIH / on dit séropositif au VIH
SIDA : syndrome d’immunodéficience acquise, stade de l’évolution de la maladie, apparition de
maladies opportunistes
Historique
- 1981 : 1ers cas aux USA (pneumocystose et Kaposi dans milieu homosexuel) 750 cas en 82 et
3000 cas en 83 aux USA. Apparition de cas chez les hémophiles et toxicomanes
- 1983 ; découverte du virus par Pr Montagnier
- 1985 : traitement par AZT
- 1986 : dénomination internationale du virus : VIH (VIH 1 & 2)
- 1995 : bithérapie
Dans le monde en 2008 (épidiémologie)
- 30,8 millions de personnes vivent avec le VIH/SIDA
- 2,7 millions de nouvelles contamination / an
- 2 million de mort par an
- 8 000 mort par jour
- En France :
o 6940 nouveaux diagnostic/an
o 120 000 personnes vivant avec le VIH / SIDA
o 63 200 cas de SIDA depuis le début de l’épidémie (avec 35 400 décès)
o Pays de Loire :
194 nouveaux dépistages positifs
2800 personnes suivies dans les établissements
23 décès liés au SIDA
Mode de transmissions
- Voie sexuelle
o Type de rapport : relation sexuelle, fellation
o Nombre de partenaires
o Importance de la prévention
- Voie sanguine
o Transfusions sanguines et dérivés du sang (don du sang : dépistage VIH obligatoire
depuis juillet 1985)
o Toxicomanie IV (partage et réutilisation de seringues contaminées ou matériel
d’injection) (1% de contamination)
o Accidents d’exposition au sang (AES) en milieu de soin (risque de transmission =0,3%
- VHC = 3% et VHB = 30% (virus hépatite C & B)
- Transmission périnatale
o Taux de transmission mère/enfant :
Sans traitement = 25 – 30 % selon stade de la maladie et charge virale)
Avec traitement efficace (trithérapie) ≤ 1 – 2 %

o Moment de transmission
Grossesse : risque important en fin de grossesse, par voie tran-placentaire
Accouchement +++
Allaitement
Diagnostic
Dépistage = recherche d’anticorps
Il faut attendre 6 semaines pour attendre que l’organisme fabrique des anticorps
CDAG : centre de dépistage anonyme et gratuit Bâtiment le Tourville à Nantes 02-40-08-38-15
Test Elisa
Prévention
- Si on se pique avec ne aiguille : lavage simple de mains eau + savon / nettoyer, désinfecter
avec du dakin qui est une même molécule que l’eau de javel pendant 5 min ou avec un
sérum physiologique si c’est dans l’œil / avis médecin référent / prendre le même traitement
que le patient pendant 1 an
VIH
- Virus de l’immunodéficience humaine
o Virus à ARN se multipliant dans les cellules présentatrices de l’antigène CD4
(lymphocyte T4 principalement)
o Multiplication : fusion des membranes, transcription inverse, intégration à l’ADN de
la cellule, traduction….

Maladies opportunistes :
- Toxoplasmose cérébrale (l’une des 1ères)
- Pneumocystose (l’une des 1ères)
- Tuberculose
- Tumeur : Kaposi (cancer induit par un virus), lymphome
- Candidose oesophagienne (champignon)
- Cryptosporidiose (champignon)
- LEMP (leucoencephalopathie multifocale progressive)
- Zona, cytomegalovirus
Traitements
- Comprimés
- Préparation avec le patient à vie par ce que risque de résistance
- Effets secondaires
- T4 < 350
- Maladies opportunistes
- Grossesse
Traitements : effets secondaires
- Toxicité
o Eruption
Cutanée // allergie
o Rénal
o Hématologique (↓GB, GR, Pq)
o Pancréatique
o Hépatique
- Troubles métaboliques
o Lipoatrophie (fonte des graisses)
o Lipohypertrophie (réorganisation des tissus graisseux)
o Hyperlipidémie, résistance à l’insuline (diabète type II)
- Trouble digestifs

o Diarrhées
o Anorexie
o Meilleure tolérance si pris au milieu du repas
o Trouble du sommeil, fatigue
o Neuropathie
- Traitements associés
o Si immunodépression sévère : antibiotiques à petite dose en prophylaxie (=prévention)
o Si hépatite virale associée
Rôle de l’AS près du patient VIH
A l’accueil
o Chambre seul si possible : annonce de la maladie, découverte récente
o Attention aux dossiers de soins et au secret professionnel
o Se renseigner sur la famille : avertie ou pas ?
o Attention aux documents laissés à la vue de tous
o Les nouvelles téléphoniques
La recherche diagnostic
o Urines : BU (bandelette urinaire), ECBU
o Selles :
Coproculture : recherche de bactéries dans les selles
Recherche de virus dans les selles
o EPS : examen parasitologique des selles : 3 jours de suite, à T°C ambiante
o Pouls, tension artérielle, température, saturation en oxygène
o Agir en fonction : relever les jambes, couvrir, découvrir, proposer des rafraîchissements
o Observation : sueurs nocturnes
Préparation aux examens
o Certains sont à jeun (échographie, anesthésie générale…)
o Dialogue avant : expliquer, savoir reconnaître les appréhensions, les angoisses
o Anticiper la toilette, la réfection du lit
Après les examens
o Retourner voir le patient dès son retour er vérifier son environnement (oxygène, adaptable,
urinal, sonnette…)
o S’enquérir de ses impressions
o Connaître les consignes
Suivi nutritionnel
o Peser ++++ (référence pour la durée de l’hospitalisation) 1 fois par semaine, plus si besoin
spécifiques (oedèmes)
o Connaître le « poids de forme »
o Connaître la taille : mesurer, demander au patient
o IMC : P/T2 (ex 70/1,82=21,6)
Dénutrition
o Importance des menus, les proposer chaque jour, place des collations, appeler la
diététicienne
o Présentation des plateaux
o Parfois nutrition par sonde naso gastrique
Pas de dénutrition

o Repas équilibré : dyslipidémie et risque cardio-vasculaire augmentés par les ARV (anti rétro
viraux)
o Déceler les mauvaises habitudes sans gendarmer
Soins d’hygiène
o Patient jeunes et autonomes mais fatigués : douches, bains appréciés
o Diarrhées fréquentes : liées aux traitements (améliorées si prise pendant les repas) ou
pathologique (penser aux recueils pour analyses)
o Transmettre dans le DSI
o Surveillance de l’état cutané : change fréquent, mycoses, crèmes adaptées
Confort
o Multiplication des hospitalisations
o S’assurer que le matériel soit à disposition pour rendre le patient autonome et en sécurité
o Hygiène des locaux
o Organisation du service
Particularités liées aux patients
o Maladies chroniques
o Attention à l’entourage : conjoint parfois non averti, enfants non avertis
Prise en charge sociale
o ASS du service (assistante de service sociale)
o Aides possibles : ALD (aide longue durée), AAH, mutuelles
o Difficultés avec le travail (RDV nombreux, hospitalisation pour certains examens, traitements
à prendre lors des repas à heures fixes)
o Frais liés à l’hospitalisation : forfait journalier, TV, téléphone, transport
Prise en charge psychologique
o Etre à l’écoute : tristesse, angoisse, dépression, idées suicidaires
o Faire appel au psychologue ou au psychiatre du service
o Penser aux petites attentions : anniversaires, fête de Noël
o Favoriser les rencontres familiales (enfants, conjoints…)
1
/
5
100%