TROUBLES DU RYTHME

Francis Le May
LES TROUBLES DU RYTHME

LES TROUBLES DU RYTHME
Introduction
Qu'ils surviennent sur un cœur sain ou pathologique, qu'ils soient bénins ou potentiellement
dangereux (risque de mort subite), les troubles du rythme constituent un chapitre
important de la cardiologie. Ils posent d'importants problèmes d'ordre diagnostique,
pronostique, et thérapeutique.
C'est un domaine qui a particulièrement évolué ces dernières années, non seulement grâce
à une meilleure connaissance du mécanisme physiopathologique, mais surtout par le
développement de nouveaux moyens diagnostiques et thérapeutiques.
Définitions
Rythme sinusal : C'est le rythme "normal" du cœur qui correspond à une activation
physiologique des oreillettes, puis des ventricules, à partir du nœud sinusal.
Le rythme sinusal est caractérisé par un rythme cardiaque régulier, normalement
compris entre 60 et 80 / minute chez l'adulte au repos. Il se caractérise sur l'ECG par
une succession d'ondes P , suivie de ventriculogramme. L'activation physiologique des
oreillettes de haut en bas, et de droite à gauche, entraîne une onde P positive en
dérivations Dl - D2 - D3. Les ventriculogrammes sont activés après un délai fixe
correspondant au temps de conduction dans le nœud auriculo-ventriculaire, l'intervalle
PR étant de ce fait fixe puis normal (inférieur à 200 ml/seconde chez l'adulte).
Bradycardie : Rythme cardiaque lent inférieur à 60 / minute.
Tachycardie : Rythme cardiaque rapide supérieur à 100 / minute.
Arythmie : Au sens "strict" rythme cardiaque irrégulier ; en pratique, ce terme est
largement utilisé comme synonyme de "troubles du rythme".
Bradyarythmie : Rythme cardiaque lent et irrégulier.
Tachyarythmie : Rythme cardiaque rapide et irrégulier.
Extrasystole : Excitation atriale ou ventriculaire prématurée, se traduisant sur l'ECG
par une onde P ou un complexe QRS survenant avec un intervalle P - P ou R - R plus
court que ceux qui le précèdent et qui le suivent. Une extrasystole peut être suivie d'un
intervalle plus long que l'intervalle de base : le repos compensateur (inconstant).

Qu’est-ce que la polarisation et la dépolarisation d’une cellule ?
Ce qu'il faut savoir de l'électrophysiologie myocardique
Le couplage excitation-contraction est la base de l'électrophysiologie cardiaque. Les cellules
myocardiques sont excitables, ce qui signifie qu'un stimulus approprié entraîne une
modification des propriétés de la membrane, à l'origine d'un flux transmembranaire d'ions.
Ces flux d'ions modifie la polarisation de la membrane et génère le fameux potentiel d'action.
Les modifications des flux transmembranaires sont liées à des systèmes de pompes et de
canaux : sodiques, calciques et potassiques. De manière simplifiée, le potentiel d'action de la
cellule myocardique se décompose en 4 phases :
1. la phase 0 : dépolarisation rapide par entrée de majoritaire de Na+ dans la cellule -
courant sodique - mais aussi de Ca++,
2. la phase 1 : repolarisation rapide par entrée de Ca++ dans la cellule - courant calcique
-,
3. la phase 2 : repolarisation lente en plateau par sortie de K+ de la cellule - courant
potassique -,
4. la phase 3 : fin de la repolarisation : entrée de Na+, Ca++ et sortie de K+,
5. la phase 4 : potentiel de repos diastole.
La cellule myocardique au repos est électropositive en surface, électronégative à
l'intérieur.
Lorsque la cellule est excitée (stimulus mécanique, chimique ou électrique), la surface
devient électronégative et l'intérieur électropositif : c'est la dépolarisation. La
différence de potentiel entre la surface et l'intérieur de la cellule est de + 30 mV.
Ce changement de polarité est très rapide, de l'ordre de la milliseconde ; c'est la phase 0
Puis se succèdent :
o la phase 1 de repolarisation initiale
o la phase 2 de dépolarisation maintenue ou plateau,
o la phase 3 de repolarisation, la cellule redevient positive à l'extérieur, négative à l'intérieur.
O la phase 4 est une phase de polarisation stable (sauf pour les cellules automatiques.
Durant la phase 4 de repos, la cellule contient beaucoup de potassium et peu de
sodium.
Pendant la phase 0, la membrane devient très perméable au sodium, qui pénètre dans
la cellule. Il y a donc un brusque mouvement d'ions responsable des variations de
potentiel qui sont enregistrées par l'électrocardiogramme. Suit l'entrée du calcium et
une sortie de potassium pendant la phase 2.
Durant la phase 3, le sodium et le calcium ressortent.
Pendant la phase 4, une pompe sous la dépendance de l'ATPase membranaire rétablit

la concentration de potassium intracellulaire.
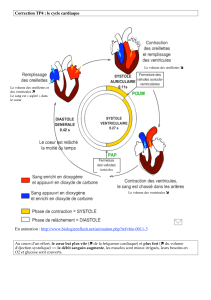
Des cellules myocardiques à l’anatomie du cœur et de leur conductibilité électrique
1. On vient de voir comment une cellule myocardique se polarise et se dépolarise en
fonction d’un stimulus.
Ces cellules vont former un tissus, le myocarde (muscle du cœur), et ce tissus va former
un organe : le cœur.
Le cœur est constitué de quatre cavités : deux oreillettes, la droite et la gauche, deux
ventricule, le droit et le gauche.

2. Le myocarde est conducteur est un tissus conducteur permettant à la dépolarisation de se
répandre de cellules en cellules de l’oreillette droite à l’oreillette gauche, puis du
ventricule droit au ventricule gauche en « tâche d’huile » et inversément pour la
dépolarisation..
3. Mais des isolants placés entre les oreillettes et les ventricules ne permettent pas aux
variations électriques de passer traverser la zone auriculo-ventriculaire. Ces isolants sont
les valvules tricuspide et mitrale.
4. Pour lancer, en rythme les variations électriques et les distribuer dans les quatres cavités
cardiaques, le cœur possède un tissu particulier : le tissus nodal. Celui-ci est contitué du
nœud de Keith and Flack, du nœud d’Ashoof Tawara, du faisseau de Hiss et enfin du
réseau de Purkinge.
5. Enfin le stimuli qui gèrera le rytme et qui lancera les dépolarisations sera émis par le
nœud sinusal appelé nœud de Keith and Flack. Ainsi la fréquence cardiaque sera
assurée, mais en fonction des variations des besoins de l’organisme (effort, repos, …) le
cœur doit s'adapter aux exigences circulatoires générales sous l'action de nerfs
accélérateurs (système sympathique) et modérateur (système para-symphatique). le
nœud sinusal verra la fréquence de ses impulsions augmenter par l’intervention d’un
nerf sympathique ou verra la fréquence de ses imputions diminuer par l’intervention
d’un nerf parasympathique.
Les dérivations unipolaires des membres
Une électrode exploratrice est placée à la surface du corps, elle est reliée au pôle positif de
l'électrocardiographe.
Le pôle négatif de l'électrocardiographe est relié à une électrode neutre ou indifférente
(borne centrale de WILSON).
Nœud
D’Aschoff Tawara
Nœud de Keith
& Flack
Faisceau de Hiss
Réseau de
Purkinge
Barrière isolante des valvules
tricuspide et mitrale
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%