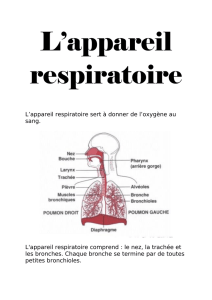
insuffisance respiratoire

1
MR Mougel INSUFFISANCE RESPIRATOIRE.
Définition : inaptitude de l’appareil respiratoire à assurer l’hématose nécessaire aux besoins
de l’organisme en rapport avec les variations du métabolisme cellulaire.
L’hématose est l’artérialisation du sang veineux par apport d’oxygène et épuration du CO2.
Passage de l’oxygène à travers la membrane alvéolaire :
PO2 dans l’air inspiré : 150 mmHg.
PO2 dans l’alvéole : 100 mmHg : le sang qui ôte l’oxygène de l’air passe continuellement.
Quand on vide le poumon, une partie de l’air expiré reste dans le poumon (moins d’O2 et
plus de CO2) et va se mélanger avec le nouvel air inspiré donc il y a une diminution de la
pression en oxygène.
Le sang artériel a une PO2 comprise entre 80 et 95 mmHg alors que celle du sang veineux
est comprise entre 35 et 40 mmHg. Il y a une grande plage de pression entre le sang artériel et
le sang veineux.
La PCO2 dans l’air expiré est de 37 mmHg. La PCO2 dans le sang artériel est de 40 mmHg
alors que la PCO2 dans le sang veineux est de 45 mmHg. La PCO2 dans les tissus est de 50
mmHg. Il existe donc une faible différence de la PCO2 ce qui va entraîner un ordre de
ventilation alors que pou l’oxygène, il faudra une plus grande différence.
L’insuffisance respiratoire chronique :
Il s’agit d’une anomalie de l’hématose (PaO2 < 70 mmHg) :
- retrouvée à plusieurs reprises.
- A plusieurs semaines d’intervalle.
- En état stable (pas d’effrort).
- En l’absence ou à distance de facteur aggravant temporaire (infection broncho –
pulmonaire, pneumothorax,…).
L’insuffisance respiratoire chronique grave :
L’IRC est dite grave si la PaO2 < 55 mmHg ou PaO2 < 60 mmHg si elle est associée à une
complication :
- hypertension artérielle pulmonaire.
- Insuffisance ventriculaire droite.
- Polyglobulie.
L’insuffisance respiratoire en 3 tableaux :
- IR latente : hypoxémie avec ou sans hypercapnie à l’effort, les gaz du sang sont normaux
au repos.
- IR partielle ou type I : hypoxémie (PaO2 < 70 mmHg) avec hypo ou mono capnie
(PaCO2 < 40 mmHg +/- 4) au repos.
- IR globale : hypoxémie et hypercapnie au repos.
- NB : ne pas confondre IR et dyspnée.
Physiopathologie :
- hypoxie aigue : arrêt cardio – circulatoire : en cas d’anoxie, le temps de survie des tissus
est de 8 minutes pour le cerveau et de 45 à 60 minutes pour la moelle spinale.
- Hypoxie chronique :
Hypoxie hypoxémique : l’hémoglobine du sang artériel n’est pas saturée
normalement.
Hypoxie anémique : la PO2 du sang artériel est normale mais celle du sang veineux et
celle des tissus est basse en raison d’une quantité insuffisance d’hémoglobine
fonctionnelle.
Hypoxie de stase : au cours d’un trouble circulatoire, caractérisée par un
ralentissement ou une insuffisance du débit sanguin au niveau des tissus.

2
Hypoxie histotoxique : la PO2 du sang artériel est normale mais les cellules sont
incapables d’utiliser l’oxygène en raison d’altération enzymatique (exemple :
empoisonnement au cyanose).
La cyanose est un signe clinique important mais dont l’appréciation dépend de la gravité de
l’hypoxémie c'est-à-dire de la quantité d’hémoglobine, de la couleur de la peau, de l’état
fonctionnel des vaisseaux superficiels et de l’observateur. L’oxymétrie, mais plus encore les
gaz du sang artériel sont les preuves de l’altération des valeurs physiologiques.
Hypoxie hypoxémique :
1. Abaissement de la pression partielle d’oxygène dans l’air inspiré :
- à une altitude de 0 mètre (au niveau de la mer), la pression atmosphérique est de 760
mmHg, la PAO2 est de 100 mmHg et la SaO2 = 97%.
- A une altitude de 1 200 mètres, la pression atmosphérique est de 440 mmHg, la PAO2 est
de 84 mmHg et la SaO2 = 80%.
- A une altitude de 7 630 mètres, la pression atmosphérique est de 282 mmHg, la PAO2 est
de 30 mmHg et la SaO2 = 55%.
- A une altitude de 9 150 mètres, la pression atmosphérique est de 226 mmHg, la PAO2 est
de 22 mmHg et la SaO2 = 30%.
Les avions sont pressurisés pour maintenir une pression en oxygène suffisante.
Dans l’air, il y a de nombreux autres constituants, l’azote principalement mais également
des gaz rares comme le néon, le xénon,…
2. Troubles des échanges gazeux entre l’air et le sang : insuffisance du poumon :
- trouble de la diffusion : ceci est du à une diminution de la perméabilité de la membrane
alvéolo – capillaire, la ductance en CO (DuCO) est diminuée (pour savoir cela, on fait
respirer une quantité infime de CO et on mesure la quantité rejetée. Si le patient rejette
beaucoup de CO, c’est que la membrane alvéolaire a perdu de ses capacités d’échange).
Le sujet a également une hypoxémie comme dans les fibroses pulmonaires (mineurs de
charbon). La MK n’a pas de rôle.
- Shunt intra – pulmonaire : contamination du sang artériel par du sang veineux. Il est
également non accessible à la kiné non instrumentale mais il faut le prendre ne compte
dans le bilan (bilan d’effort). On va intervenir dans l’oxygénothérapie et le pilotage de
l’effort. Il est donc important d’avoir un oxymètre pulsatile pour évaluer la saturation.
- Troubles de la distribution par rapport à la ventilation/ perfusion inégaux : V’A / Q’.
1ier cas : effet shunt : le poumon est bien perfusé mais mal ventilé. La ventilation
alvéolaire n’est pas homogène. On a ce phénomène par exemple en période
d’exacerbation d’une bronchite chronique. Il est accessible à la kiné non
instrumentale et instrumentale.
2ième cas : effet espace mort : le poumon est bien ventilé mais mal perfusé. La
perfusion sanguine n’est pas homogène. On retrouve ceci par exemple dans
l’embolie pulmonaire. Il n’est pas accessible à la kiné respiratoire mais on peut
parfois participer au traitement des pathologies veineuses (contention,…).
Adaptation à l’hypoxémie :
- ventilatoire : par augmentation de la ventilation globale (V / minute) avec un rendement
et une efficacité qui dépend du type de ventilation.
La polypnée est une respiration rapide et profonde. La tachypnée est une respiration
rapide et superficielle, qui ventile beaucoup l’espace mort physiologique (VD) au
détriment de la ventilation alvéolaire (VA).
Le kiné va alors intervenir : exemple : pour un même volume courant, on va regarder
l’influence de la fréquence respiratoire sur la ventilation alvéolaire.

3
Pour un VC = VT = 500mL par respiration avec une fréquence respiratoire de 30 par
minute, le sujet ventile 15 Litres par minute. Le volume mort est toujours de 150 mL
donc 4 litres par minute. La ventilation alvéolaire est donc de 500 – 150 = 350 mL
soit 10,5 litres par minute.
Pour un VC = VT = 1 000 mL avec une fréquence de 15 respirations par minute, le
sujet ventile encore 15 litres par minute. Le volume mort est donc de 150 x 15 = 2,25
litres par minute et la ventilation alvéolaire est de 12, 75 litres.
Il est donc plus intéressant d’augmenter les volumes que d’augmenter la fréquence
car il y aura un meilleur rendement.
- Vasculaire : on a une vaso constriction capillaire pulmonaire. Ceci va provoquer une
hyper tension artérielle pulmonaire (HTAP) ce qui va augmenter le travail du cœur droit.
La PaP est de 15 mmHg en moyenne au repos. Grâce à la pesanteur, il y a une meilleure
perfusion de la base des poumons et, de plus, le diaphragme ventile les bases.
En cas de pathologie avec une respiration haute, la vaso constriction va permettre de
vasculariser les sommets des poumons qui ne le sont pas habituellement.
- Sanguine : polyglobulie (augmentation des globules circulants), hyper volémie,
augmentation de l’hématocrite (globules rouges / plasma), viscosité du sang plus élevée.
Ceci aboutit à une augmentation du travail du cœur droit.
- Cardiaque : tachycardie pour augmente le débit cardiaque, hyper trophie ventriculaire
droite car le travail du cœur droit augmente.
En fonction de l’évolution de la maladie, il peut y avoir une désadaptation se traduisant par
une décompensation cardiaque droite dont les signes cliniques sont les suivants :
- bruit de galop à l’auscultation.
- Hépataglies, hépatomégalie, reflux hépato – jugulaire (on appuie sur le foie ce qui va
entraîner une saillie de la veine jugulaire).
- Oedèmes des MI bilatéraux, déclives (= va dans les lombes en déclive), blancs, mous,
prenant le godet. Les systèmes de contention sont déconseillés car les contentions ne
feront que déplacés les oedèmes.
3. L’hypo ventilation :
L’hypo ventilation entraîne une élévation de la pression de CO2 (hypercapnie) dans l’air
alvéolaire et le sang artériel et une baisse d’importance similaire de la pression en oxygène de
l’air alvéolaire.
- trouble de la régulation de la respiration : il est du à des dépressions des centres
respiratoires par une anesthésie générale, par une élévation de la PCO2, par la morphine,
par un traumatisme cérébral, une encéphalite, des lésions vasculaires,…
- altération des muscles ou des nerfs respiratoires : c’est le cas des myopathies, des
névrites périphériques, curare,… entraînant une faiblesse parfois irrémédiable et
évolutive de la force des muscles respiratoires : Pi max (120 cmH2O) et Pe max (180 cm
H2O).
- limitations mécaniques des mouvements du thorax et des poumons : elle est due à une
déformation thoracique, une obésité importante, un pneumothorax, des maladies
respiratoires obstructives,… provoquant une surcharge de travail, et, par conséquent, une
fatigue des muscles respiratoires. L’hypercapnie peut s’interpréter comme une
insuffisance de la pompe ventilatoire. Ce mécanisme s’accompagne toujours d’une
diminution du pH sanguin appelé acidose respiratoire.

4
Les signes cliniques de l’hyper capnie sont :
- troubles physiques : sueurs, exophtalmie (= yeux qui sortent de la tête), tremblements
alaires (des extrémités) ou mieux des secousses musculaires (flapping tremor). Le CO2
agit sur la fonction musculaire et provoque des secousses musculaires.
- Troubles cardiaques : tachycardie, hypertension artérielle et, à l’inverse collapsus s’il est
plus évolué.
- Troubles neuro – psychiques : céphalées (en casque occipital, confusion, troubles de
l’écriture, obnubilation, agitation, agressivité, hallucination et enfin, prostration qui peut
mener au coma.
- Troubles ventilatoires : respiration irrégulière en amplitude et en rythme accompagnée
de tirages importants, apnées.
L’acidose respiratoire est aigue, non compensée. Lorsque l’hypercapnie est chronique et
d’installation progressive, elle est souvent bien tolérée. L’acidose respiratoire est compensée
par une alcalose métabolique grâce à une rétention des bicarbonates au niveau rénal (quand
hypercapnie chronique). Cette pathologie est accessible à la kiné non instrumentale :
ventilation dirigée, aérosolthérapie, désencombrement et à la kiné instrumentale : ventilation
non invasive.
Poly :
- homogénéité de la ventilation alvéolaire.
- Equilibre acido – basique.
Lors d’une hypoxémie + hyper ventilation, on a une diminution de la PCO2, une alcalose et
il reste sur la ligne tampon = alcalose respiratoire aigue non compensée.
Lors d’une insuffisance respiratoire brutale à la suite d’une bronchite qui encombre sur un
syndrome restrictif (incapacité à ventiler), on a une hypoxémie sans stimuli suffisant donc on
a une hypoxémie + une hypoventilation : acidose respiratoire aigue non compensée.
Si le patient reste dans cet état, l’organisme va compenser en maintenant les bicarbonates
(par le rein) le pH devient équilibré = acidose respiratoire chronique compensée par une
alcalose métabolique.
Si le sujet est sur la ligne isobar de PCO2, cela signifie que l’on n’a pas de phénomène
respiratoire mais un phénomène métabolique.
Si le sujet est en alcalose respiratoire aigue non compensée, le rein va éliminer plus de
bicarbonates donc il va y avoir une diminution du pH = alcalose respiratoire compensée par
une acidose métabolique.
Lorsque le patient hypoventile à cause d’un encombrement, la ventilation dirigée va
diminuer le broncho spasme et l’encombrement ce qui va entraîner une diminution de
l’hypoventilation, donc une diminution de la PCO2 d’où la rétention de bicarbonates diminue
donc le patient descend sur la courbe rouge.
Pour un patient situé entre la ligne rose et la ligne rouge : c’est que le patient est en cours de
compensation.
Pour un patient entre la ligne rouge et la ligne bleue, c’est qu’il y a une compensation
médicamenteuse de l’acidose qui provoque une alcalose médicamenteuse.
Quand le sujet a une alcalose respiratoire chronique compensée, on va traiter la cause.
A PaO2 égale, lorsque le patient est hypercapnique, la saturation sera plus faible que s’il est
hypocapnique.
Si hypocapnie + alcalose : la PCO2 sera égale et la saturation sera plus élevée.

5
IRCO : insuffisance respiratoire chronique obstructive :
- bilan spirographique :
chute des débits : VEMS, DEM 75, 50 et 25, DEM 25/75.
Chute du rapport de Tiffeneau : VEMS / CV < 70%.
Maintien ou diminution de la capacité vitale (CV). Le trouble ventilatoire obstructif
(TVO) :
Léger si VEMS / CV > 60%
Moyen si VEMS / CV < 60% et > 45%.
Sévère si VEMS / CV < 45%.
Si Tiffeneau < 45% signifie quand 1 seconde, le sujet ne sera capable que de vider
45% de sa CV.
- Bilan pléthysmographique :
Augmentation du volume résiduel (VR).
Maintien ou augmentation de la capacité pulmonaire totale (CPT), jamais de
diminution.
Augmentation de l’indice de Motley (VR / CPT).
Augmentation de la capacité résiduelle fonctionnelle (CRF) ou (ITGV, VGT).
Les résistances (RVA) des voies aériennes sont toujours augmentées.
Quand le poumon est en position inspiratoire et n’arrive plus à revenir à sa position
de relâchement (CRF).
La force élastique passive pulmonaire est de 2 cmH2O quand le poumon en VC pour
vaincre la résistance bronchique.
Dans le cas d’une pathologie qui augmente la résistance bronchique, la force
élastique n’est pas suffisante pour vider les poumons donc la CRF va être augmentée.
Pour résumer, il y a une augmentation des débits, une augmentation des résistances,
une augmentation eds volumes et une augmentation de la CRF.
Exemple : CPT = 7,73 VR = 5,96 CVF = 1,37.
Mécanique ventilatoire : comment le poumon est ventilé, le poumon tend en
permanence à se fermer, le thorax tend en permanence à s’ouvrir ce qui provoque
une pression intra pleurale négative.
Etiologies :
BPCO : bronchopneumopathie chronique obstructive.
- Bronchite chronique (BC) : on a une expectoration quotidienne pendant 2 années
consécutives pendant au moins 3 mois par an. L’excès de mucus se traduit par :
Rétrécissement inflammatoire des voies aériennes.
Encombrement.
Augmentation des résistances des voies aériennes.
C’est la maladie du fumeur.
- Emphysème : détérioration anatomique de la structure élastique du parenchyme
pulmonaire.
Pan lobulaire : primitif, héréditaire, destruction du tissu élastique, raréfaction
alvéolaire bulles emphysémateuse. La destruction du tissu élastique provoque une
rupture du septum alvéolaire : bulle.
Centro – lobulaire : il est secondaire, une conséquence de la bronchite chronique. Il
provoque une diminution de la force élastique. La structure élastique assure la béance
bronchique : quand il y a une diminution de la béance bronchique, la paroi n’est plus
stable et a tendance à s’affaisser dans la fermeture précoce des bronches, perte du
VRE. Il y a une augmentation considérable des résistances des voies aériennes (=
VA).
- Asthme à dyspnée continue : c’est un asthme qui évolue vers la détérioration bronchique
équivalente à celle des BPCO. Il provoque un spasme au niveau de la paroi bronchique
ce qui va entraîner une augmentation des résistances des voies aériennes.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%