LUSVEN Marion POEDRAS Luc-Erwan 14/09/10 Parasitologie

LUSVEN Marion
POEDRAS Luc-Erwan
14/09/10
Parasitologie, mycologie médicale, Guiguen
MYCOLOGIE MEDICALE :
CLASSIFICATION DES
ORGANISMES
I - Historique
1760 : Classification de Linné définit 2 règnes :
- animaux : protozoaires, métazoaires
végétaux : plantes, algues, champignons
Nous utilisons toujours à l'heure actuelle cette classification : on attribue un nom de genre (en
majuscule) ainsi qu'un nom d'espèce (en minuscule) : ex : Homo sapiens
1866 : Classification de Haeckel définit 3 règnes :
- animaux : métazoaires
- végétaux : plantes, algues, champignons
protistes : protozoaires, bactéries, myxomycètes
1969 : Classification de Wittaker définit 5 règnes :
- monomères (bactéries)
- protistes
-champignons
- végétaux
-animaux
NB : les parasites appartiennent aux animaux et aux champignons
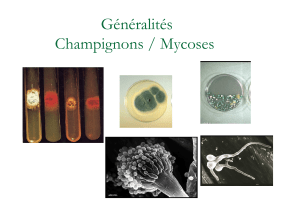
II- Mycologie d'hier et d'aujourd'hui
Les champignons sont connus depuis toujours (sous leur forme macroscopique)
- Antiquité : on leur attribuait un rôle maléfique (il permettaient de tuer)
- Epoque romaine : intérêt culinaire
- XVIe siècle : début de la mycologie microscopique
- 1730 Micheli : études des micro-organites (spores) : 1ère tentative de classification

- XIXe siècle : début de la mycologie moderne, travaux de La Fries, de Corda, de Saccardo
- 1850 : Du Barry dénombre 900 espèces ( livre )
- 1900 : Sabouraud : mise au point d'un milieu de culture gélosé( sucré, peptonée ). Celui ci est
toujours utilisé (on n'a pas encore trouvé mieux même si on y a apporté des modifications comme
l'ajout d'antifongiques ou d'antibiotiques selon le microorganisme que l'on souhaite étudier)
- 1910 : Villemin : étude des différents spores fongiques
- milieu XXe siècle : Masson et Hugues : classification des champignons sur la base des formes de
spores
- 1970 : Baron, Ellis : classification sur les modes de formation des spores
- 1983 : Ainswork er Bisby’s : dictionnary of the fungi
- dernière decennia: ultrastructure de la paroi, biologie moléculaire contribuent à la taxonomie
On s’intéresse aux champignons microscopiques mais ils possèdent la même structure que les
macroscopiques. Les champignons sont fabriqués de mycélium (= thalle) et il en existe deux types :
- le mycélium végétatif qui parcourt le sol ou la gélose à la recherche des éléments nutritifs
pour le champignon et qui n’est pas visible.
- le thalle reproducteur visible à la surface contenant les spores de reproduction qui
deviendront micromycètes.
III - Facteurs favorisants pour le
développement d’une mycose :
Les champignons sont opportunistes. Ainsi, on les a vu se développer avec les avancées
médico-chirurgicales qui fragilisent l’organisme :
Antibiotiques (ATB) utilisés en trop grosse quantité ou trop longtemps
Corticoïdes
Immunosuppresseurs
Greffes +++ (les patients sont donc mis dans des chambres stérile à flux laminaire)
Le prolongement de la vie : plus on vieillit, plus on est susceptible de développer des mycoses
(buccales ++)
L’essor du SIDA : multiplication des mycoses. Le cryptocoque est un champignon marqueur
du SIDA dans 95% des cas.

IV - Infections fongiques nosocomiales
1980-1990 : 2 à 4% des hospitaliers
1990-2000 : 4 à 6% des hospitaliers
On atteint maintenant les 7%
Candidoses : 78, 3% de ces infections, sont de bon pronostic sauf en cas de septicémie.
59,7% : Candida albicans
18,6% : autres espèces Candida
Aspergilloses : 1,3% des infections. Celles ci font peur : si elles sont développées lors d'une
maladie (par exemple lors d'une aplasie), elles entrainent la mort dans 80% des cas...
Dans les années 1950, on connaissait environ 70 champignons parasites (10 à l'origine de myoses
profondes, 15 de mycoses des muqueuses et 40-50 dermatophytes ( la teigne par exemple). En 2006,
on en avait identifié plus de 550. Cette augmentation s'explique par le fait qu'ils sont opportunistes et
qu'avec les progrès de la science on sait mieux les identifier.
Tous les champignons se multiplient de manière asexuée. Mais parfois une reproduction sexuée est
possible. Quand dans le sol, un thalle – rencontre un thalle +, il y a production d'un œuf. Ce zygote
contient des spores issues d'un mélange des deux thalles. Ce mode concerne moins de 1000 espèces de
champignons. (Ceux ci possèdent un nom différent selon qu'ils soient issus d'un reproduction sexuée
ou non)
V – Classification
Elle est utilisée en pratique courante par le médecin et regroupe les champignons en 3 catégories :
A - Champignons levuriformes (moins de 1000)
Protistes : champignons unicellulaires possédant un noyau car ils appartiennent aux eucaryotes. Cette
cellule va germer ie bourgeonner. Une fois le bourgeon mûr, il se sépare de la cellule mère pour
donner un cellule fille qui va bourgeonner à son tour. un poly-bourgeonnement est possible également
800 espèces réparties en genres :
Candida : le plus important en pathologie humaine,
Crypotococcus : peut être dangereux chez les immunodéprimés. C'est ainsi un marqueur du
sida. Commensale chez les pigeons
Malassezia : tâches sur la peau
Trichosporon : cutaneum : rare, pathogène
Rhodotorula : levure rouge sur culture sabouraud, non pathogène
Saccharomyces : permet à la bière de mousser, au pain de lever, au vin de fermenter, c'est
donc un champignon utile

B - Champignons filamentaux
Unicellulaires, allongés, peuvent être cloisonnés (« septés ») ou non (« siphonné » )
Les Dermatophytes : ne peuvent survivre que sur de la kératine morte (comme les plumes
d'oiseau) ou vivante (phanères, ongles, peau), 50 espèces, entrainent des maladies
Les Moisissures : la casi totalité des 100000 espèces existantes, 3700 genres, toutes
opportunistes (plusieurs interpellent le médecin selon l'état du malade) poussent dans des
protéines et tissus en décomposition
Aspergillus : les plus graves
Alternaria : attaque les feuilles de rosier, laurier... (trous entourés de marron).
(pathogène sur les immuno- déprimés)
Fusarium : dans les eaux (étang) et dans les paumes de douche mal nettoyés (même à
l'hosto)
Penicilium : pourriture des fruits, du camenbert, roquefort = penicilium roquefortii
Mucorale
Les moisissures nous attaquent peu mais sont de mauvais pronostic quand elles le font.
C - Champignons dimorphiques
Peuvent adopter les 2 formes (levure et filament) mais pas n importe comment : Ils sont sous forme de
levures quand ils sont chez l'Homme ou l'animal, filamenteux dans leur milieu naturel et sur les
géloses.
Histoplasma : marqueur du SIDA
Coccidioidomyces immitis
Blastomyces
Sporothrix schenkii
…
Une quarantaine d’espèces responsables de mycoses exotiques.

VI- Facteurs favorisant les mycoses
la barrière cutanéo-muqueuse nous protège des agressions extérieures
- Locaux :
Macération (lors de sudation excessives pieds principalement)
Cathéter-sonde (ex : drains contaminé utilisé pendant la chir)
Trauma
Brûlure
Radiothérapie
Toxicomanie par voie IV
Interventions chirurgicales (digestives, cardiaques)
Cavité préformée
- Physiologique :
Nouveau-né, et surtout prématuré (non immunisé, flore non équilibrée)
Vieillard (dents déchaussées et dentier sont sources de mycoses baisse des défenses
immunitaires)
Grossesse (le pH vaginal est alors favorable au développement du Candida)
Oestroprogestatif (pH)
– Endocrinien :
Diabète : le champignon adore le sucre
- Déficit immunitaire
Acquis : SIDA
Iatrogène : chimiothérapie aplasiante, greffe d’organe et de moelle
- Thérapeutique :
Antibiothérapie
Corticothérapie
Traitement immunosuppresseur
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%