Document 1297267

1
CHAPITRE I : HYPOTALAMUS – HYPOPHYSE – STRESS
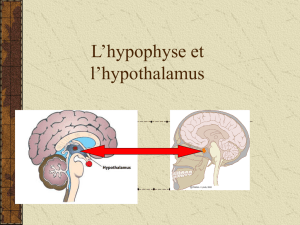
I. L’AXE HYPOTHALAMO-HYPOPHYSAIRE
I. 1. Anatomie du complexe hypothalamo-hypophysaire
I. 1. A. La barrière hémato-encéphalique, l’hypothalamus
a) La barrière hémato-encéphalique
Au départ, le système nerveux correspond au tube neural. Il reste des vestiges de ce tube : ce
sont les ventricules. Ces ventricules sont remplis de liquide céphalo-rachidien. Il y a des interactions
entre le sang, le liquide céphalo-rachidien et le liquide interstitiel qui baigne les cellules.
Le passage entre ces différents compartiments est soumis à des règles qui correspondent à la
barrière hémato-encéphalique.
Ailleurs dans le corps, entre les cellules épithéliales, il y a des espaces qui permettent des
échanges entre les cellules et le sang.
Au niveau du cerveau, les cellules sont collées les unes aux autres. Autour de l’épithélium, il y
a une deuxième barrière constituée par des terminaisons de cellules gliales : les astrocytes.
Donc les échanges ne peuvent pas se faire au hasard, seules certaines molécules petites et
solubles dans les lipides pourront traverser librement les parois (ex : les hormones stéroïdes ou
thyroïdiennes passent alors que les protéines et des peptides ne peuvent pas passer).
Ce dispositif est appelé : barrière hémato-encéphalique.
SANG
Cellules
SANG
Astrocytes

2
La porte de sortie entre ce système et le milieu sanguin va être constituée par ce complexe
car l’hypothalamus communique librement par voie sanguine et par voie nerveuse avec l’hypophyse.
b) L’hypothalamus
Polycopié – Fig. 1 p. 8 : Coupe sagittale d’un encéphale humain
L’hypothalamus se trouve à la base du 3ème ventricule. Il est dans une région très basale du
cerveau. En fait, l’hypothalamus entoure le 3ème ventricule. Cette région est délimitée :
à l’avant par le chiasma optique (croisement des fibres optiques)
à l’arrière par les corps mamillaires
L’hypothalamus se prolonge ventralement, on appelle ce prolongement : tige hypophysaire
qui se termine par l’hypophyse.
Dans l’hypothalamus, on trouve des cellules nerveuses, des cellules endocrines et des
cellules gliales qui vont servir de support pour assurer le maintien des autres cellules. Dans les
cellules nerveuses, on va trouver des somas, des axones et des fibres de projection.
Les cellules nerveuses sont regroupées en petites unités qui sont appelées noyaux ( soma)
Les cellules vont être réparties par sous-unités.
Polycopié Fig. 2 p. 8 : Hypothalamus (principaux noyaux hypothalamiques) et hypophyse ; vue
sagittale
Polycopié Fig. 3 p. 9 : Vue frontale
Dans l’hypothalamus, il y a une circulation sanguine et en particulier un système porte qui va
relier la base de l’hypothalamus à l’hypophyse. C’est le système porte hypothalamo-hypohpysaire.
Polycopié Fig. 4 p. 9 : L’hypophyse, ses relations avec l’hypothalamus
Parmi les cellules endocrines, on va trouver deux types de cellules :
Les éléments parvocellulaires : ce sont des cellules neuroendocrines dont le soma se
trouve dans l’hypothalamus et qui envoient leurs axones dans la région où se trouve le
système porte (région de l’éminence médiane)
Les éléments magnocellulaires : qui commencent dans l’hypothalamus et qui se
terminent dans l’hypophyse. Ils se trouvent uniquement dans deux types de noyaux :
Noyaux paraventriculaires
Noyaux supraoptiques
L’hypothalamus est à la fois un centre nerveux et une structure qui libère des hormones. C’est
le centre qui commande le système nerveux végétatif ortho et para sympathique.
Encéphale
HPT (Hypothalamus)
Hypophyse
circulation
générale

3
L’hypothalamus est en connexion avec d’autres structures nerveuses :
La formation réticulée (système veille/sommeil)
Le thalamus (relais pour les informations sensorielles)
Le système limbique (régulation des émotions)
Le cortex
Polycopié Fig. 5 p. 10 : Relations entre l’hypothalamus et les autres structures du SNC et avec
l’hypophyse
Tout cet ensemble est activé lors d’une émotion : ce sont des sensations subjectives et en
même temps des modifications de comportement ou des modifications viscérales (réponses
somatiques). Pour que la réponse de l’organisme soit cohérente, il faut que tout ce système soit en
interaction.
L’hypothalamus contient des noyaux qui sont impliqués dans la prise alimentaire. Par
l’expérience, on a montré que c’est l’aire hypothalamique latérale qui est impliquée dans l’attitude
alimentaire :
Si on stimule l’aire hypothalamique latérale : sentiment de faim et agressivité de
prédation
Si on détruit l’aire hypothalamique latérale : l’animal peut devenir anorexique
Si on stimule un des noyaux ventraux médians : cela arrête la prise alimentaire
Si on détruit tous les noyaux ventraux médians : l’animal de vient boulimique
On en déduit que :
L’aire hypothalamique latérale est l’aire de la faim
Les noyaux médians ventraux sont l’aire de la satiété
Ce n’est pas aussi simple parce qu’il u a des interactions entre ces centres mais ceux-ci
jouent un rôle de relais dans la prise alimentaire.
I. 1. B. L’hypophyse
Polycopié Fig. 4 p. 9 : L’hypophyse, ses relations avec l’hypothalamus
Elle se trouve en dessous de l’hypothalamus. C’est une petite structure (\\ pois chiche). Il y a
deux parties :
L’avant : c’est l’hypophyse antérieure ou adénohypophyse ou encore ante-hypophyse
L’arrière : c’est l’hypophyse postérieure ou neurohypophyse ou encore post-
hypophyse
a) Embryogenèse
A 22 jours, l’épiblaste va donner l’épiderme et le neuroblaste va donner le système nerveux. Il
y a un tissu nerveux qui va former un diverticule vers le bas et un diverticule épiblastique qui va
remonter vers le haut (42 jours).
A 2 mois, il y a une partie de l’épiblaste qui a pris son autonomie et qui s’est séparée. A l’âge
de 4 mois, la partie nerveuse s’est creusée et forme le 3ème ventricule et dessus, s’est collée la partie
de l’épiblaste qui s’était désolidarisée. On trouve : l’ébauche de l’adénohypophyse et celle de la
neurohypophyse.
b) La neurohypophyse
La neurohypophyse est une structure nerveuse et c’est un prolongement de l’hypothalamus.
On va trouver des fibres nerveuses non-myélinisées et des terminaisons nerveuses ainsi que des
cellules gliales et des vaisseaux sanguins. Ces fibres et ces terminaisons sont les axones et les
terminaisons axonales des éléments magnocellulaires.

4
Dans la neurohypophyse, on ne trouve pas de cellules capables de synthétiser des hormones.
En fait, la neurohypophyse est un lieu de stockage d’hormones qui vont être fabriquées plus haut,
dans l’hypothalamus par les somas des magnocellulaires.
c) L’adénohypophyse
Dans l’adénohypophyse, on va trouver des cellules endocrines qui ne sont pas des cellules
nerveuses et qui sont capables de fabriquer des hormones, des cellules de soutien (gliales) et des
vaisseaux sanguins.
Par contre, il n’existe pas de relation nerveuse entre l’hypothalamus et l’adénohypophyse.
Donc les relations entre les deux structures vont se faire uniquement par voie sanguine au moyen du
système porte hypothalamo-hypophysaire.
Polycopié Fig. 4 p. 9 : L’hypophyse, ses relations avec l’hypothalamus
Le système porte est un ensemble de vaisseaux sanguins qui vont relier l’hypothalamus et
l’adénohypophyse. Le sang vient de l’extérieur. Dans la base de l’hypothalamus, il y a un réseau de
capillaires puis il y a des vaisseaux qui vont descendre dans l’adénohypophyse jusqu’aux cellules
endocrines.
Les parvocellulaires vont libérer des hormones et ces hormones vont pouvoir descendre par
les vaisseaux. Ces hormones vont arriver au niveau des cellules de l’adénohypophyse et vont aller
stimuler les cellules de l’adénohypophyse (inhibition ou excitation). Ces cellules vont réagir soit en
libérant ou en arrêtant de libérer des hormones.
Pour l’essentiel, le sang circule de l’hypothalamus vers l’hypophyse mais une petite partie
remonte du bas vers le haut.
RESUME :
Entre hypothalamus et neurohypophyse, il y a communication par voie nerveuse.
Entre hypothalamus et adénohypophyse, il y a communication par voie sanguine.
I. 2. Fonctionnement de l’axe hypothalamo-hypophysaire
I. 2. A. Hypothalamus et hypophyse postérieure (neurohypophyse)
La neurohypophyse n’est pas capable de produire des hormones. L’hypothalamus produit
deux hormones qui sont stockées dans la neurohypophyse :
L’ocytocine
L’hormone antidiurétique
Ce sont des hormones très proches du point de vue de leur structure (9 acides aminés avec 7
en commun : peptides)
L’ocytocine est impliquée dans l’accouchement. Elle permet les contractions de l’utérus
et lors de la tétée permet l’éjection du lait.
L’hormone antidiurétique s’oppose à la diurèse (c’est-à-dire à la production d’urine). Elle
va permettre de retenir l’eau au niveau des reins. Lorsqu’on manque de cette hormone, on
développe un diabète insipide (pour le diabète sucré lié au pancréas).

5
I. 2. B. Hypothalamus et hypophyse antérieure (adénohypophyse)
Si on lèse l’adénohypophyse :
Si le sujet est jeune (pas mature) il va cesser de grandir et ses organes génitaux
vont cesser de grandir.
Si le sujet est âgé, il sera atteint de stérilité ou d’impuissance.
Chez tous les sujets, on va observer une régression, atrophie, de la glande
thyroïde et une atrophie des corticosurrénales
L’adénohypophyse intervient dans les phénomènes de croissance, stimule le fonctionnement
des gonades, de la thyroïde et des corticosurrénales.
Si on greffe l’adénohypophyse ailleurs, on observe les mêmes troubles. Donc, pour
fonctionner correctement, elle doit être en place et doit être en relation avec l’hypothalamus.
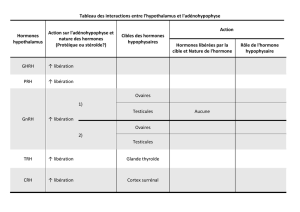
Polycopié Tab. 1 p. 10 : Les hormones de l’adénohypophyse, leur contrôle et leurs effets.
Si on fait une coupe de l’adénohypophyse, on trouve des cellules qui produisent des
hormones peptidiques et protéidiques :
Les cellules somatotropes qui produisent de la GH (hormones de croissance).
Les cellules lactotropes qui produisent de la PRL (prolactine) qui permet la fabrication
du lait maternel.
Les cellules corticotropes qui produisent de l’ACTH (hormones corticotropes) qui
stimule les corticosurrénales (impliquées dans le stress).
Les cellules thyréotropes qui produisent de la TSH (hormones thyréotropes) qui agit
sur la thyroïde.
Les cellules gonadotropes qui produisent ma LH (hormone lutéinisante) et la FSH
(hormone folliculo-stimulante) qui vont aller stimuler les gonades.
D’une espèce à l’autre, les hormones sont différentes, il y a une spécificité d’espèce. Plus les
espèces sont proches et plus les hormones se ressemblent. L’étude de ces ressemblances peut
permettre de faire l’arbre généalogique des espèces.
La production et la libération de ces hormones vont être régulée au niveau central et au
niveau périphérique.
a) Régulation au niveau central
C’est au niveau de l’hypothalamus qu’on va trouver des hormones qui vont commander la
libération des hormones de l’hypophyse. Dans l’hypothalamus, il y a des cellules neuroendocrines
(éléments parvocellulaires) qui vont libérer les hormones qui transiteront par le système porte afin
de stimuler les cellules de adénohypophyse qui vont à nouveau libérer d’autres hormones.
Hormones
Adénohypophyse
Système porte
Hypothalamus
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%