VI. Physiologie vasculaire

VI. PHYSIOLOGIE VASCULAIRE
A. ASPECTS ANATOMIQUES
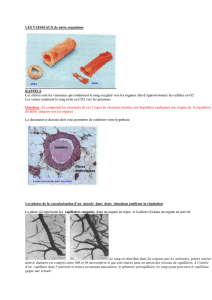
1. Etude de la paroi des vaisseaux
Elle est constituée de 3 tuniques :
couche interne : intima
média
adventice.
Ces éléments sont des caractéristiques de tous les vais-
seaux, ce qui change est la taille et l’existence des tu-
niques. Les capillaires sont formés de l’intima seule.
cellules
endothéliales
cellules
musculaires
lisses
élastine +
collagène
Adventice
a) L’intima
Elle est constituée d’un épithélium monocouche de cellules endothéliales. Elle mesure 1 à 2 µ d’épaisseur .et forme une
barrière entre le sang et les tissus. La dégradation de l’endothélium est à l’origine de la formation d’athérome car les
cellules ne sont plus reconnues par les plaquettes.
Elle a une fonction endocrine : libération de messagers, d’hormones locales
vers les couches voisines
dans le flux sanguin
les messagers sont des vasoconstricteurs, vasodilatateurs...
Ces cellules sont aux premières loges pour recevoir les hormones.
Si elles se dégradent, ce rôle disparaît.
b) Média
Elle est constituée de :
cellules musculaires lisses (support de la vasodilatation - vasoconstriction). Elles sont des récepteurs des messagers
des cellules endothéliales.
fibres d’élastine et de collagène qui retiennent l’expansion des vaisseaux quand la pression augmente
élastine : rôle d’amortissement
collagène : rôle de maintien.
en cas de sclérose, l’élastine diminue, le collagène augmente, l’élasticité diminue.
selon le type de vaisseau et le niveau de division, on trouve une prédominance d’un élément ou de l’autre.
c) Adventice
circulation propre (artérioles, veinules).
les vaisseaux, jusqu’aux capillaires (non inclus) ne sont pas alimentés par le sang transporté. Cette vascularisation
vasculaire porte le nom de vasa vasorum.
rameaux nerveux : ils vont plonger dans la média pour y faire synapse « en passant ».
riche en élastine et collagène : complète la protection assurée par la média.

PC1 Physiologie cardiovasculaire page 2
2. Le réseau vasculaire
Aorte artérioles
capillaires
veinules
veines
veine cave
artères
VG
130
25
35
15
pression systolique
pression diastolique
3
vitesse
(cm/s)
30
20
10
20
0,05
(0,5 mm/s)
80
95
section
(cm²)
échelle log
7 cm²
4 cm²

PC1 Physiologie cardiovasculaire page 3
Le réseau se ramifie pour former le lit vasculaire.
Les grosses artères on une section de 1 cm environ.
Les artérioles sont les dernières artères vraies.
Les capillaires ont un pôle artériel et un pôle veineux. Le sang dans ce réseau n’est pas de constitution constante.
les veinules sont de petites veines, réciproques des artérioles.
Les veines ont un calibre de 0,5 à 1 cm.
Les veines se regroupent en veine cave supérieure et inférieure qui vont à l’oreillette droite.
On remarque qu’à un gros tronc artériel de départ correspondent deux gros troncs veineux d’arrivée. Ce rapport est
toujours le même : 2 veines pour une artère.
Ce réseau fait que les paramètres hémodynamiques changent le long des divisions.
B. DISTRIBUTION DES PARAMETRES HEMODYNAMIQUES
1. Pression
Il y a un amortissement : l’oscillation de la pression aortique diminue. Il n’y a plus d’oscillation à l’entrée dans le capil-
laire, où la pression est non négligeable et constante.
Ensuite, dans les veines, la pression baisse de manière linéaire.
A l’entrée des artérioles, P ≈ 90 - 100 mm Hg. A l’entrée des capillaires, elle est de 35 mm Hg.
la plus forte baisse de pression se fait dans les artérioles précapillaires qui contrôlent et régulent le débit vasculaire.
fonctionnellement, les artérioles ont le rôle le plus important : les capillaires n’ont aucun moyen de se réguler (ils ne
possèdent pas de média ni d’adventice.
Un vaisseau se caractérise par :
sa longueur
sa section : surface de la lumière. La section d’une catégorie de vaisseau = somme des sections de chaque
élément : 1000 cm².
sa surface de parois : quand on ouvre le vaisseau et qu’on déroule sa paroi, on peut mesurer la surface inti-
male : 1000 m² d’épithélium.
2. Section et vitesse du sang
Le long de l’arbre vasculaire; le débit est constant.
Aorte veines caves
Q = vit x S = cste
º
Q
º
On représente la circulation sous la forme d’un double entonnoir où le débit est constant.
Plus la section est importante, plus la vitesse varie. La vitesse du sang dans les capillaires est lente, ce qui rend les
échanges faciles.
º
Q = vit x S = Vej x f

PC1 Physiologie cardiovasculaire page 4
C. HEMODYNAMIQUE VASCULAIRE
1. Ecoulement
De manière idéale, l’écoulement est laminaire : il y a différentes couches de liquides parallèles circulant à des vitesses
différentes (couches concentriques). La vitesse augmente des parois vers le centre.
Les vaisseaux transportent également des cellules : les hématies se regroupent plutôt au milieu, où l’écoulement est le
plus important.
peu de turbulence au niveau des parois, la vitesse est faible sur les côtés, les hématies sont regroupées au centre :
elles ne risquent pas de frotter contre les parois.
Cette situation idéale n’existe pas toujours : certains vaisseaux présentent des rétrécissements alors que le débit reste
constant.
en amont : écoulement laminaire
au niveau de la sténose : le débit est constant. Comme la section diminue, la vitesse augmente. il n’y a plus de
vitesse faible sur les parois
après la sténose : phénomène de turbulence, avec des risques d’usure des GR qui vont buter contre les parois
lésion de la couche endothéliale, puis destruction avec agrégation des plaquettes, arrivée des GB, formation de
plaques d’athérome (leur site préférentiel est au niveau des rétrécissements et des bifurcations).
V
2. Débit vasculaire
a) Débit moyen
r
l
Q
ºP1P2
Dans un tuyau de longueur l, et de rayon r, on observe un
certain débit. Pour que le sang se déplace, il faut une diffé-
rence de pression sinon on observe une stase ou un reflux.
Le vaisseau exerce une certaine résistance vasculaire : il
s’oppose au passage du sang.
Q
oP
RV
RV est la résistance vasculaire.
Déterminant de la résistance : loi de Poiseuille :
Rl
r
V8
4
est la viscosité. Pour un même vaisseau, plus le sang est visqueux, moins l’écoulement se fera bien. dépend de ce
qu’il y a dans le sang : protéines (pas un rôle majeur) et teneur en hématie : cf. hématocrite.
si on veut soulager un coeur fatigué on donne un anticoagulant : l’héparine diminue les résistances vasculaires.
en cas d’insuffisance respiratoire, le sujet fabrique plus de GR ce qui augmente les résistances vasculaires et le tra-
vail cardiaque.
une perfusion sans cellules diminue l’hématocrite et donc la résistance.
Ces relations ne sont valables qu’à partir des capillaires : quand la pression ne varie pas.

PC1 Physiologie cardiovasculaire page 5
b) débit instantané
Pour les grosses artères, l’onde de pression oscille.
Le débit dépend de la différence de pression poussée par le
coeur.
Près du coeur, dans l’aorte, la courbe de pression artérielle
comprend
une déflexion systolique
puis l’onde dicrote.
Comme c’est une onde de pression, va peut se propager le
long de la paroi des vaisseaux. Après un délai, on la re-
trouve de même forme, un peu retardée.
Le débit est proportionnel à P.
Au début, la différence de pression est positive puis néga-
tive, puis un peu positive et enfin négative.
Une altération du calibre des vaisseaux ou de l’état des
parois provoque des différences considérables de la forme
de l’onde de pression, de la différence de l’onde de propa-
gation et donc de l’onde de débit.
L’onde de pression est ce que l’on sent au pouls : elle se
propage le long de la paroi. Elle est 2 (4 ?) fois plus rapide
que l’onde de débit
L’onde de débit est plus complexe que l’onde de pression.
C’est cette onde que l’on voit quand on fait de l’écho-
Doppler.
P1P2
Onde de pression
Onde de débit
Le sang peut reculer mais le reflux est peu important car il
n’y a pas d’échange.
3. Relation pression - tension
Un vaisseau a une section, une épaisseur de paroi et un pression données.
La pression qui s’exerce provoque l’étirement de la paroi, comme des petits ressorts étirés tout au long de la paroi. Cette
force qui tend à dilater la paroi est la tension. .
P
r
Pression et tension ne sont pas la même grandeur.
T P r
loi de Laplace
Si le vaisseau est dilaté, la pression reste constante et le rayon augmente pour une même pression sanguine, la tension
va être augmentée. C’est le cas des anévrismes (souvent de l’aorte abdominale, ou des parois du coeur). Comme la ten-
sion augmente, le vaisseau se fragilise : cercle vicieux.
toute dilatation d’un segment vasculaire est condamné à se rompre entraînant une dissection aortique.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%