CHU MARTINIQUE – MFME Service Gynécologie Obstétrique Ref

CHU MARTINIQUE – MFME
Service Gynécologie Obstétrique
Ref : cf infra
ACCOUCHEMENT EN CAS DE
MACROSOMIE PRESUMEE
Créé le : 01/01/2015
Version du : 23/01/2015
Rédacteur : JL VOLUMENIE – B
SCHAUB
Vérificateurs : B SCHAUB
Approbateurs :
Généralités :
La macrosomie a une incidence variable, notamment en raison de définitions variables selon les
séries
> 95ème ou 97ème percentile
Poids > 4000g, ou 4500 g, voire 5000 g
La fréquence est en augmentation probablement en raison de trois facteurs :
Diminution du tabagisme maternel
Augmentation de l’âge des parturientes
Augmentation de l’IMC des parturientes
Conséquences de la macrosomie :
Augmentation des risques de traumatismes néonatals (dystocie des épaules, fractures des
membres) et de l’asphyxie périnatale
Augmentation des traumatismes maternels (lésions périnéales sévères, césariennes)
Augmentation des hémorragies du post-partum
Syndrome métabolique dans le futur chez les enfants nés macrosomes
Prévention de la macrosomie :
Facteurs de risque difficilement modifiables : IMC maternel en début de grossesse, parité, âge
maternel, diabète gestationnel ou préexistant (de type 2)
Seul le terme de naissance, l’équilibre glycémique en cas de diabète et le gain pondéral maternel
durant la grossesse pourraient être influencés
Diagnostic de la macrosomie :
2 méthodes essentiellement :
1. Clinique : sensibilité diagnostique de 9 à 15% pour le poids > 4000 g et de 6 à 43% pour les
poids > 4500 g donc médiocre
a. Hauteur utérine perturbée par obésité maternelle

b. Utilisation de courbes ajustées à la population pour améliorer la sensibilité mais rôle
incertain sur l’accouchement.
c. La valeur prédictive n’excède pas 53% ce qui rend difficile de prendre des décisions
(sur la voie d’accouchement notamment) sur cette base
2. Echographie : généralement considérée plus fiable que la clinique
d. Formules de calcul de poids évaluent mal le poids réel; seules 1/3 des formules
testées donnent une estimation exacte à +/- 10%
e. Existence de formules dédiées aux macrosomes (Hart) : intègre dans le calcul le poids
maternel : Meilleure fiabilité de l’estimation. Mais souvent prise en défaut dans les
macrosomies sévères (> 4500 g)
f. Globalement, moindre précision notamment à terme des formules utilisant le PC
(plus difficilement mesurable à un terme avancé) et meilleure fiabilité du PA
g. Intérêt de l’échographie 3D (qui permettrait d’intégrer des mesures des parties
molles fœtales) reste à démontrer dans ce contexte
h. Globalement, difficultés à estimer correctement les fœtus > 4500 g alors qu’il s’agit
d’une valeur seuil dans certaines recommandations pour le choix de la voie
d’accouchement
3. Estimation pondérale par la patiente : semble une mesure relativement fiable (non inférieure
à la hauteur utérine ou à l’échographie) mais uniquement chez patientes multipares
Conduite à tenir en cas de macrosomie suspectée avant le travail :
Deux situations à distinguer :
1. Patiente diabétique : la césarienne prophylactique est recommandée en cas d’estimation
pondérale fœtale > 4250 g ou 4500 g (avec les difficultés évoquées à déterminer ce seuil)
(recommandation grade C donc médiocre)
2. Patiente non diabétique : pas de réponse claire à la question de l’intérêt d’une attitude active
(déclenchement pour contrecarrer l’un des facteurs de risque de macrosomie à savoir
l’avancée du terme). Quelques notions cependant
a. La méta-analyse de 2000 qui concluait à l’absence d’intérêt du déclenchement en cas
de macrosomie suspectée pour diminuer le taux de césarienne, d’extractions
instrumentales ou la morbidité néonatale se fondait sur un nombre limité de
patientes (313) et sur des méthodes anciennes de déclenchement avec lesquelles le
risque de terminer en césarienne apparaissait plus important qu’avec les techniques
de déclenchement modernes. Il semble désormais, en tenant compte des techniques
actuelles de déclenchement que ce dernier ne soit plus un facteur de risque
indépendant de césarienne

b. Une étude randomisée menée en 2010-2011 en France et en Belgique semblait
montrer en cas de déclenchement entre 37 et 38 SA pour macrosomie suspectée
versus expectative (817 patientes soit l’effectif de loin le plus important sur le sujet)
Une diminution des traumatismes néonatals
Une augmentation des accouchements voie basse spontanée
Sans différence sur le taux de césarienne
Toutefois, étude parue sous forme d’abstract en 2012 et jamais publiée depuis
c. En conclusion à l’heure actuelle, on ne peut fermement recommander le
déclenchement pour suspicion de macrosomie hors diabète pour améliorer les issues
néonatales ou maternelles. Ce d’autant que d’autres études (hors contexte de
macrosomie) conseillent d’éviter les déclenchements avant 38 SA sauf pathologie
pour limiter les risques néonatals
Il semble que la connaissance anténatale de la macrosomie (ou sa suspicion) altère les issues
obstétricales (étude sur registre AUDIPOG)
Augmentation des césariennes électives et pendant le travail si macrosomie suspectée
Augmentation des traumatismes néonatals dans le même groupe
Augmentation des lésions périnéales dans le même groupe
Pas de différence sur le reste de la morbidité néonatale
La pratique de la pelvimétrie n’a aucun intérêt dans la détermination de la voie d’accouchement des
macrosomes.
En conclusion, devant une suspicion de macrosomie, on ne peut conclure formellement à l’intérêt du
déclenchement ni au contraire; Si déclenchement, le programmer au-delà de 38 SA, au cas par cas
Cas particuliers :
1. Macrosomie et utérus cicatriciel : pas d’indication de césarienne prophylactique
systématique
a. A moduler avec indication de la césarienne précédente : césarienne programmée
plus libérale si antécédent de césarienne pour stagnation sur macrosome en
l’absence d’autre facteur de dystocie (variété postérieure par exemple)
b. Pelvimétrie tout aussi inutile pour décision de voie d’accouchement que sur utérus
non cicatriciel
2. Macrosomie et antécédent de dystocie des épaules : pas d’argument pour césarienne
prophylactique systématique; A moduler en fonction du vécu de la patiente, de la sévérité de
la dystocie, de l’existence de séquelles éventuelles chez l’aîné

3. Macrosomie et siège : un poids fœtal estimé > 3800 g sur un siège reste une contre-
indication classique à la tentative de voie vaginale
Conduite à tenir en cas de macrosomie suspectée pendant le travail :
Présence de l’équipe obstétricale complète souhaitable à l’accouchement et de deux aides
Prédiction de la dystocie des épaules impossible mais si elle survient, gain de temps
pour réunir les professionnels concernés
Recours à l’anesthésie péridurale fortement conseillée et médicalement indiquée
Surveillance de la durée du travail avec respect plus stricte des délais de stagnation
2h en première phase avant décision de césarienne (alors qu’attente plus longue
licite en l’absence de suspicion de macrosomie)
Prudence en cas de prolongation de la 2ème phase sur recours à l’extraction
instrumentale
o Celle-ci doit aussi respecter strictement les règles : extraction seulement si
fœtus à partie moyenne ou basse
o Aide possible par l’échographie transpérinéale : distance sonde-os du crâne <
6 cm
o Savoir renoncer si traction paraît soutenue
Pas d’indication à épisiotomie de principe mais surveillance attentive du périnée en phase
d’expulsion.
Mise en hyperflexion systématique pour favoriser la nutation
Présence du MAR avec dérivé nitré préparé
Présence si possible de 2 aides
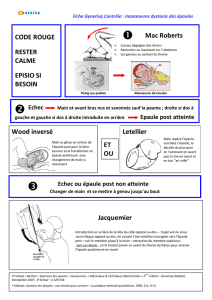
Conduite à tenir en cas de dystocie des épaules
Ce qu'il ne faut pas faire
Ce sont les 4 P des anglo-saxons " Panic, Pulling, Pushing, Pivoting " à savoir :
- ne pas paniquer
- ne pas tirer
- ne pas pousser
- ne pas faire pivoter la tête
1er temps : La manœuvre de Mac Roberts est un préalable indispensable.

Dans l'idéal, si deux aides sont disponibles, il faut amener les genoux de la parturiente au plus près
de ses épaules, ce qui nécessite une abduction et rotation externe. Dans le même mouvement
l'opérateur exerce une pression sus-pubienne de bas en haut pour tasser le moignon de l'épaule
antérieure derrière la symphyse pubienne. Du fait de l'hyperflexion forcée, la symphyse glisse, dans
les bons cas, au dessus du moignon de l'épaule qui apparaît sous elle, alors que la rotation de
restitution se complète spontanément. Le danger de cette manœuvre est de comprimer violemment
une vessie pleine mais il est bien certain que personne ne débute la phase d'expulsion sans avoir fait
vider les émonctoires.
Lorsque l'on ne dispose pas de deux aides (il est possible de mettre le conjoint à contribution), la
manœuvre risque d'être moins efficace. La majorité des tables d'accouchement sont équipées de
jambières sur lesquelles reposent les mollets de l'accouchée. Il faut dégager les jambes des jambières
et mettre les pieds en appui sur le bord supérieur des dites jambières. On tire alors le fessier en
débord de la table tout en exerçant la pression sus pubienne. En cas d'échec de la manœuvre,
l'installation aura été optimisée pour la suite des opérations.
 6
6
 7
7
 8
8
1
/
8
100%