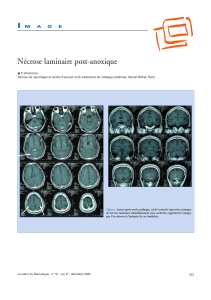
Cours 18 oesophage brulure et cancer

Cours n°18 : digestif 15/09/2009
Œsophage brulure et cancer
Brûlures caustiques de l’œsophage et de l’estomac
Généralités
• Ingestion de caustique = urgence médico-chirurgicale
• Fréquente (15 000 cas / an en France)
• Le plus souvent bénigne
• Nécessite une prise en charge en milieu spécialisé multidisciplinaire (réa,
endoscopie, chirurgien, psy)
• Intentionnelle le plus souvent chez l’adulte > accidentelle chez l’enfant
• La PEC thérapeutique repose sur l’endoscopie
• Nécessite dans 20% des cas une chirurgie en urgence
• Brûlure grave = Nécrose muqueuse à l’endoscopie = mise en jeu du pronostic vital
• Mortalité globale = 10%
• Le plus souvent limitées à l’œsophage et à l’estomac (intervention précoce, spasme
pylorique)
• Risques: Extension de la nécrose, perforation
• Indication opératoire formelle
• But de la chirurgie: exérèse de toutes les lésions nécrotiques
PRODUITS EN CAUSE : agents corrosifs
• Oxydants (38 %) : eau de Javel +++, permanganate de potassium, eau oxygénée.
• Bases fortes (34 %): soude caustique +++ (Destop®, Decapfour®).
• Acides forts (17 %) : acide sulfurique, acide nitrique, acide chlorhydrique.
• Autres (11 %): white spirit, rubigine, formol...
• Ingestion massive > 15 cc de liquide caustique (1 verre)
GESTES A PROSCRIRE !
• Faire boire, Faire vomir : aggravation des lésions, inhalation
• Poser une sonde naso-gastrique (risque de perforation) et faire un lavage gastrique
• Eviter si possible l’intubation trachéale (intubation difficile: brûlures oropharyngées et
estomac plein) Intubation sous fibroscopie +++
Que faire en urgence?
• Circonstances de l’ingestion
• Recueillir des renseignements sur le caustique ingéré (nature, quantité, concentration)
• Déterminer l’heure de l’ingestion +++
• Savoir si polyintoxication (médicaments, alcool)
• Transfert en milieu spécialisé
Prise en charge initiale en milieu spécialisé
• Réanimation: corriger un état de choc, détresse respiratoire, troubles métaboliques
• Endoscopie +++ en présence du chirurgien. Idéalement entre la 3ème et la 6ème heure
• Sans sédation (risque d’inhalation)
• Si nécrose œsophagienne Fibroscopie bronchique

• Radio de thorax, dosage toxicologique
Evolution / Prise en charge
• Stade I de l’œsophage / stades I-IIa de l’estomac
• Guérison sans séquelle
• Reprise immédiate de l’alimentation
• Sortie de l’hôpital
• Consultation psychiatrique +++
• Stade de gravité intermédiaire ( IIIa)
• Risque de sténose cicatricielle (œsophage, antre)
• 1 semaine de jeûne puis nouvelle fibroscopie
• Si persistance des lésions jéjunostomie, poursuite du jeûne et FOGD à 6S
• Si guérison réalimentation
• Nécrose étendue (stade IIIb)
• Risque:
o extension de la brûlure à l'arbre trachéo-bronchique ou aux organes intra-
abdominaux de voisinage
o perforation
• Chirurgie en urgence pour exérèse des organes nécrosés
Chirurgie en urgence
• Dépend de la topographie de la nécrose
• Principe: exérèse de tous les tissus nécrosés
• Le + souvent œsogastrectomie totale (mortalité=5%)
• Par stripping le + souvent (sauf si nécrose trachéale)
• Confection d’une jéjunostomie d’alimentation
Nécrose étendue
• Nécrose trachéo-bronchique : mortalité 41%
• Nécrose viscérale étendue : mortalité 25%
• Abstention thérapeutique
• Autonomie nutritionnelle ultérieure impossible
• Possibilité de reconstruction compromise
Traitement des séquelles
Traitement des sténoses
• Œsophagiennes +++ ou antrales:
• Dilatation pneumatique:
o à partir de la 6ème semaine
o Sténose < 5 cm
o Chirurgie si échec > 6 dilatations ou perforation
• Chirurgie:
o si sténose longue
o si échec de dilatation
• Sténose œsophagienne:
o Œsophagoplastie
o œsophage sténosé laissé en place
• Sténose antrale:

o antrectomie
Chirurgie de reconstruction
• Délai: 3 à 6mois
• Evaluation psychiatrique +++
• Examen ORL
• Coloscopie si > 55 ans ou si ATCD personnel ou familial de K colique
• Transplant = estomac (rarement utilisable en pratique, côlon Dt ou côlon G
CANCER DE L’OESOPHAGE
RAPPELS ANATOMIQUES
• L’œsophage est un tube musculaire mesurant en moyenne 25 cm de long (en
fibroscopie de 15 cm des arcades dentaires a 42 cm - jonction œsogastrique)
• Chirurgicalement il est divise en 3 tiers:
o 1/3 sup: bifurcation trachéale (25 cm)
o 1/3 moyen: sous la bifurcation trachéale (25 à 32 cm des AD)
o 1/3 inf: 32 à 40 cm des AD
• Ses rapports sont les organes mediastinaux.
• Drainage: ganglions cervicaux, les ganglions mediastinaux et les ganglions cardiaux
et coronaires.
EPIDEMIOLOGIE
• INCIDENCE:
• MORTALITE : 6ème rang MONDIAL, 4ème rang en FRANCE (APRES POUMON
COLON, RECTUM, PROSTATE)
• FRANCE: 5000 CAS PAR AN, INCIDENCE ELEVEE DANS L’OUEST. 3ème K
digestif après côlon-rectum et estomac
• AGE : AGE MOYEN DE DIAGNOSTIC 67 ANS.
• SEX RATIO: PREDOMINANCE MASCULINE: SEX RATIO = 12
HISTOLOGIE ET PATHOLOGIE
• La paroi œsophagienne est constituée de quatre couches: muqueuse malpigienne, sous
muqueuse, musculeuse, adventice (pas de séreuse)
• Types histologiques:
o Epidermoides (75%)
o Adenocarcinomes (25%) en
o Melanome,
o Carcinoides,
o Lymphomes,
o Leiomyosarcomes
• 3/4 des adenocarcinomes se situent au 1/3 inferieur, les cancers epidermoides sont
également repartis entre 1/3 inf et 1/3 moyen
• L’extension est rapide: 50% des patients sont non resequables au moment du
diagnostic (envahissement des organes de voisinage et/ou métastases)
Cancers associés
• Cancer de la sphère ORL (12 à 17%)
• Cancer pulmonaire

SYMPTOMES
• DYSPHAGIE
• ODYNOPHAGIE
• PERTE DE POIDS (MAUVAIS PRONOSTIC SI > 10% BMI)
DIAGNOSTIC
• ENDOSCOPIE + BIOPSIES +++
• MESURE DE LA DISTANCE PAR RAPPORT AUX ARCADES DENTAIRES
BILAN D’EXTENSION
SCANNER THORACO ABDOMINAL : métastases hépatiques et pulmonaires,
extension locale
BRONCHOSCOPIE: recherche une extension muqueuse trachéobronchique par
contiguité ou 2ème K. Non systématique si 1/3 inf chez non-fumeur (ADK)
EXAMEN ORL: recherche K ORL synchrone
ECHOENDOSCOPIE: Degré d’envahissement pariétal. Intérêt +++ si traitement
endoscopique envisagé.
PET SCAN: Recherche de metastases
BILAN D’OPERABILITE
Etat nutritionnel (pourcentage d'amaigrissement, protidémie, albuminémie)
Examen respiratoire (EFR, gazométrie)
Examen cardio-vasculaire (palpation des pouls et recherche de souffles, ECG)
Créatininémie et calcul de la clairance
Recherche de signes de cirrhose et bilan biologique hépatique
Recherche de signes de neuropathie
Etat général (classification OMS)
Consultation d’aide au sevrage tabagique et alcoolique en pré-opératoire
CONDUITE THERAPEUTIQUE
• CANCER OESOPHAGIEN METASTATIQUE
• RADIO-CHIMIOTHERAPIE (selon l’état général)
• SURVIE < 1 AN
CONTROLE DES SYMPTOMES
DYSPHAGIE
• STENTING + FAVORABLE QUE LASER, DILATATION.
• RADIOCHIMIOTHERAPIE CONCOMITTANTE
• PETIT CANCER (T1, T2) SANS ENVAHISSEMENT GANGLIONNAIRE (N0)
CHIRURGIE:Œsogastrectomie polaire supérieure par laparotomie + thoracotomie (Lewis
Santy), OGPS par voie transhiatale (si CI respi)
ALTERNATIVES: RCT EXCLUSIVE, CT ADJUVANTESI N+ SUR LA PIECE
LEWIS-SANTY
• Mortalité 5 à 10%
• Morbidité = 25 à 30 % (complications infectieuses pulmonaires)
• Fistule = 7%
AKIYAMA
• Triple voie (thoracique, cervicale, abdominale)

• Fistule cervicale = 14%
• Ind: K 1/3 sup de l’œsophage (anastomose + haut située)
• T1N1, T2,N1, T3N0
RCT OU CT SEULE
PUIS
CHIRURGIE:
ALTERNATIVES: RCT EXCLUSIVE (patient inopérable)
• T3N1, T4
• RCT EXCLUSIVE +/- chirurgie de rattrapage si persistance tumorale en fin de
traitement ou récidive tumorale précoce pour les EPIDERMOIDES
• CT PUIS CHIRURGIE POUR LES ADENOCARCINOMES
• CANCER OESOPHAGIEN SUPERFICIEL (Tis ou T1a)
o Risque d’envahissement gg faible
o Valeur de l’échoendoscopie +++: pas de franchissement de la muscularis
mucosae
o Mucosectomie endoscopique si diamètre < 2 cm
o Histo +++: étude des marges et extension en profondeur
o Si envahissement de la muscularis mucosae chirurgie ou
radiochimiothérapie
1
/
5
100%