4 le systeme musculaire

1
La moitié de la masse corporelle.
Fonction essentielle (et unique) des muscles :
se contracter → se raccourcir → mouvement.
Le tissu musculaire
Trois types : squelettique, cardiaque, lisse.
Cellules musculaires = myocytes
(squelettique, cardiaque, lisse).
Points communs :
Forme allongée, moins marquée pour les myocytes cardiaques (cardiomyocytes).
Les myocytes se contractent
parce qu'ils contiennent des myofilaments
= équivalents pour les cellules musculaires des microfilaments (3,7) des autres
cellules.
N.B. Muscle → myo ou sarco.
Exemple : le cytoplasme d'un myocyte est le sarcoplasme
Les muscles squelettiques
Ils sont constitués de myocytes squelettiques
(encore souvent appelées fibres musculaires squelettiques)
= cellules multinucléées en forme de cigare
Elles sont grandes, jusqu’à 30 cm.
Les muscle squelettique est aussi appelé muscle strié
(parce que la disposition des myocytes
donne l’impression de stries)
= muscle dit aussi volontaire parce qu’il peut être contracté volontairement
(il peut l’être aussi involontairement. Cf réflexe).
Il peut se contracter rapidement et avec une grande force.
Il se fatigue rapidement.
Cellules fragiles et pourtant résistantes
malgré la force de contraction
Car le muscle squelettique est protégé
par des enveloppes de tissu conjonctif. 6.1
autour de chaque fibre, donc entre les fibres
autour de plusieurs fibres (un faisceau)
autour du muscle (plusieurs faisceaux)
Les enveloppes conjonctives les plus externes peuvent
s'attacher à un os ou un cartilage
soit directement
Dr BOGGIO
Le système musculaire
2.1 Biologie fondamentale
IFSI Dijon - Promotion COLLIERE 2014-2015
4

2
soit indirectement par une structure formée par la fusion des
enveloppes conjonctives en forme de cordon (= tendon) ou en forme de
feuillet (= aponévrose).
Intérêt :
Les tendons et les aponévroses sont très résistants (abondance des fibres de
collagène) et supportent mieux le frottement sur les saillies osseuses que les
fibres musculaires
Plus petits, ils prennent moins de place que les muscles
dans la traversée des articulations.
N.B. Les muscles n’ont pas tous la forme
d’un fuseau entre deux tendons.
Il y a des éventails, des cercles,
des dispositions asymétriques
Les muscles lisses
Non striés et involontaires
Forment des tissus
(alors que muscles striés = à la fois tissus et organes)
situés dans la paroi des organes viscéraux creux :
tube digestif (estomac), voies urinaires (vessie), voies respiratoires, utérus.
On devrait dire « tissu musculaire lisse » d'un organe.
On dit souvent « le muscle lisse d'un organe ».
Il a parfois un nom :
le detrusor (vessie) ou le myomètre (utérus)
Donc non strié, involontaire, viscéral
Myocytes mononucléés, fusiformes, disposés en couches
Le plus souvent deux couches 6.2a
Une circulaire et une longitudinale
Contractions lentes et soutenues.
Certains muscles lisses travaillent en permanence
Alternance de contraction et de relâchement
→ changement de taille et de forme de l’organe
→ dans les organes en forme de conduits :
ondes de péristaltisme
(en aval relâchement, en amont contraction
→ déplacement du contenu).
Le muscle cardiaque
Dans la paroi du cœur.
Le cœur est formé de cavités que le sang remplit.
Ces cavités sont entourées par un endothélium, l'endocarde, autour duquel est
disposé le tissu musculaire cardiaque, le muscle cardiaque (= le myocarde).
La contraction de ce muscle agit comme une pompe.
Lorsque le muscle cardiaque se contracte,
la taille des cavités diminue.
Le sang est mis sous pression → propulsion.
Les cellules musculaires du myocarde (cardiomyocytes)
sont striées mais leur contraction est involontaire.

3
Disposition des cellules en faisceaux ou en spirales
en forme de 8 (6.2b).
Les cardiomyocytes sont des cellules ramifiées
reliées par des jonctions ouvertes 3.20b
→ passage facile des ions d’une cellule à l’autre.
Ces caractéristiques structurales
permettent des contractions rythmiques
et coordonnées de l’ensemble du muscle cardiaque
à un rythme à peu près constant,
dont l’origine est dans le cœur lui-même.
Mais ce rythme de base
peut être modulé par le système nerveux.
Donc muscle cardiaque
→ rôle essentiel dans la circulation du sang.
Assisté dans ce rôle par les muscles lisses
dans la paroi de certains vaisseaux
et par la contraction des muscles squelettiques
(pendant un exercice musculaire)
situés autour des vaisseaux.
Les fonctions des muscles
1. Production de mouvement
Muscles squelettiques
→ locomotion et manipulation, expression faciale.
Cœur et muscles lisses des vaisseaux
→ déplacement du sang
Muscles lisses des voies urinaires, des voies biliaires, du tube digestif, de l’utérus
→ déplacement de l’urine, de la bile, des aliments, du fœtus
2. Maintien de la posture
Il résulte de contractions de muscles squelettiques essentielles,
constantes et discrètes.
Ajustements permanents permettant de garder une posture malgré l’effet de la
gravité
Les muscles concernés, ceux des membres inférieurs et du tronc, sont parfois dits
antigravitaires.
3. Stabilisation des articulations
Surtout pour les articulations
imparfaitement complémentaires comme l’épaule.
Les tendons des muscles
qui croisent l’articulation renforcent sa stabilité.
4. Dégagement de chaleur
Surtout les muscles squelettiques (40% de la masse corporelle)
Faible rendement mécanique de la contraction
0 à 25% de l'énergie chimique utilisée est transformée en énergie mécanique
(mouvement)
75 à 100% de l’énergie est dissipée sous forme de chaleur.

4
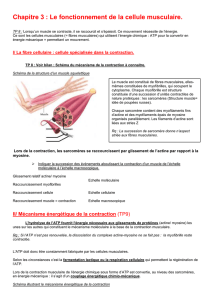
ANATOMIE MICROSCOPIQUE DU MUSCLE SQUELETTIQUE
Myocytes squelettiques multinucléés.
Membrane plasmique = sarcolemme (enveloppe de la cellule musculaire)
Le sarcolemme se prolonge par des invaginations
(= retournement en doigt de gant)
à l’intérieur de la cellule par de longs tuyaux
appelés tubules en T (T comme transverses)
qui sont des canaux de communication.
Le myocyte est essentiellement formé d'organites spécialisées : les myofibrilles 6.3a
qui remplissent presque tout le cytoplasme.
(N.B. muscle – myocytes – myofibrilles)
Les myofibrilles sont alignées les unes à côté des autres.
Alternance de bandes claires
et de bandes sombres
situées au même niveau sur les myofibrilles voisines
6.3b
Au milieu de chaque bande claire,
on repère une zone plus foncée,
la ligne Z
Traduction !
6.3c Les myofibrilles peuvent être considérées comme
des chaînes de minuscules unités contractiles
appelées sarcomères (sarco-mère = partie de muscle).
Un sarcomère s’étend d’une ligne Z à une autre.
Les sarcomères sont alignés bout à bout
comme les wagons d’un train
sur toute la longueur de la myofibrille.
Ils sont constitués de myofilaments, structures filiformes.
(muscles - myocytes - myofibrilles - myofilaments)
2 types de myofilaments : myosine et actine.
Les myofilaments de myosine, sont plus épais,
et associés à l’ATPase, enzyme qui dissocie l’ATP
pour produire l’énergie nécessaire à la contraction.
Les myofilaments de myosine parcourent
toute la bande sombre.
La partie centrale du myofilament de myosine est lisse
mais ses extrémités ont des saillies 6.3d.
Ces saillies, les têtes de myosine,
peuvent lier ensemble actine et myosine
et constituer des ponts d’union qui permettent
le raccourcissement du sarcomère
(= contraction du muscle).

5
Les myofilaments d’actine, plus minces,
sont deux fois plus nombreux que les myofilaments de myosine.
6.3c
L’actine est une protéine contractile.
Elle est associée à des protéines régulatrices
qui permettent ou empêchent
la liaison entre l’actine et la myosine.
L’actine est ancrée sur la ligne Z.
La bande claire comporte seulement des microfilaments d’actine,
qui appartiennent à deux sarcomères contigus.
L’actine ne s’étend pas jusqu’au milieu du sarcomère.
Au milieu du sarcomère, au milieu de la bande sombre
il y a de la myosine mais pas d’actine.
Autre organite important : le réticulum endoplasmique lisse, appelé ici réticulum
sarcoplasmique.
(pas représenté sur le schéma)
C'est un réseau de tubules et de citernes
enveloppant chaque myofibrille
comme la manche d’un chandail aux larges mailles
enveloppe le bras.
Fonction : emmagasiner l’ion calcium
et le libérer pour déclencher la contraction.
Déroulement de la contraction
Myocytes. Deux propriétés spéciales :
excitabilité = capacité de percevoir un stimulus et d’y répondre.
contractilité = capacité de se contracter en réponse à la stimulation.
Stimulation par des influx nerveux,
signaux électriques acheminés
par les prolongements des neurones appelés axones
(Cf. système nerveux).
La terminaison des axones est ramifiée
= terminaisons axonales
6.4
Chaque terminaison axonale forme une jonction avec le sarcolemme d’un myocyte
6.5a.
= jonction neuromusculaire.
N.B. Un neurone et tous les myocytes stimulés
= une unité motrice 6.4
Dans la jonction neuromusculaire :
la membrane plasmique de l’axone et le sarcolemme
sont séparés par un espace, dit fente synaptique 6.5b
Quand un Influx nerveux (QS) chemine dans l’axone,
la terminaison axonale libère dans la fente synaptique
de la jonction neuromusculaire,
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%