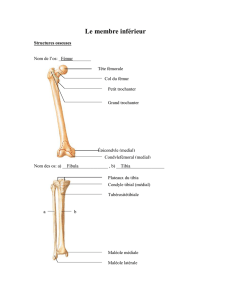
« voie antérieure » - Docteur SORRIAUX Grégory

1
Tornier Medical #5 - Juillet 2014 - Membre inférieur
Tornier
médical
“ Pour les chirurgiens, par les chirurgiens ”
#5 )'&
www&"$!$.com GENOU
Frac&'$e de r"&'%'$G
p.
MEMBRE INFERIEUR
HANCHE
Dossier spécial :
« voie antérieure »
T. JUDET, E. DE WITTE
p.

édito
Ignis moditium exerchi llendicturem qui rat es moluptu rerchilitium
quodisimus quae parum lacepe exerenis et quam dolor solenda ecessi-
mus volor ant eumqui volorit, seditiorpore voluptatio. Pudis ad ex eum, te
eaquis diatur?
Quis niam nullendaerum quatur reperna tiossitatus.
Bearuptur, tet et, consed essimod ignient aut volendam fugiatur, cuptur,
suntempores minci cone plabor mod estiae consend electo dolor sequas
explign iscium imusand eriam, est optat ommolor porpos vel moluptas
eaquae dit imint.
Qui ut quidis necullentin plibernam, ut doluptatur, ocim usamus est
aceatiat est des et litiumq uassuntur assuntendae. Ocid que mos et
eum harum restiumquid ut que mosant int essincid modigni dolupta
cuptatio esecatur, sitatia vellaut et harum volupid itatis eiusciisim aute
debisquia cum volupta denime aut eos est eos atin nonsequam que vel
excepudit que molorem simin nima porercipsam sint maiossi modiosa-
nit aut labor assitiasiti nat quam inctia que vellaccum nonsequia none
voloris a il ma duntionse et facerum ut millaci asimaiore quaestiore,
sitatus quae dit, que cus moAt pereped ut et quibearum dolorporum et
maximust, voluptasped que vidigent, essincte dolore sintiatia dolupta
tiamusciur? Hendae explaborum rehenecate simus secto tem. Us as et
occumque quiatiis
Xersperi assunt inctatquae consequam qui coreper spelit voluptatiur,
optat omnime pel etureseque velique laces disseca borestrunt voloritae
nemo dolecea conet apidese non reces quunt voluptate

sommaire
Article : Voie d’abord antérieure et prothèse de hanche de
première intention
t Résumé p. 4
t Introduction et historique p. 4
t Concept et bases anatomiques p. 4
t Description p. 5
t Avantages, inconvénients,
dangers et complications p. 12
t Conclusion p. 13
Technique opératoire - instrumentation
t Incision cutanée : repères p. 14
t Incision de l’aponévrose p. 15
t Ecartement du tenseur p. 16
t Incision de l’aponévrose innominée p. 17
t Exposition de la capsule p. 18
t Exposition du col fémoral p. 19
t Coupe du col fémoral p. 19
t Exposition du cotyle p. 20
t Travail du cotyle p. 21
t Exposition du fémur p. 22
t Travail du fémur p. 22
t Conclusion p. 23
Article : fracture de rotule sur prothèse totale
de genou p. 24
Article : la rotation fémorale p. 31
3
Tornier Medical #5 - Mai 2014 - Voie d’abord antérieure

4Tornier Medical #5 - Juillet 2014 - Membre inférieur
Voie d’abord antérieure et prothèse
de hanche de première intention
T. JUDET, M. SIGUIER, B. BRUMPT, T. SIGUIER, P. PIRIOU
Résumé
Les voies d’abord antérieures pures de hanche dérivées de la voie de Hueter sont utilisées dans l’implantation
des prothèses depuis 1947. Elles reposent sur le concept d’abord antérieur, c’est-à-dire là où la hanche est la
plus supercielle et passent entre les territoires d’innervation du nerf fémoral et du nerf glutéal. Elles sont faci-
litées par l’usage d’une table orthopédique. Elles permettent l’implantation en première intention de tout type
de prothèse totale de hanche sans instrumentation particulière et peuvent se pratiquer sans aucune section
tendineuse ni musculaire à condition de respecter les principes anatomiques et les gestes successifs qui font
l’objet de cet article. Ce concept de respect total des structures périarticulaires en fait la voie mini invasive par
excellence et limite le risque d’instabilité postopératoire immédiat. À l’opposé, elles peuvent être étendues, soit
de façon programmée, soit à la demande en cas de dicultés opératoires imprévues. Cette extension se fait
aisément sur le versant haut cotyloïdien et de façon plus délicate vers la diaphyse fémorale. Les limites d’indi-
cation en sont en eet les cas où est programmé un geste fémoral prédominant (ostéotomie par exemple). Les
risques sont représentés principalement par les syndromes irritatifs du nerf cutané latéral de la cuisse et, à un
moindre degré, du nerf fémoral : des précautions simples mettent l’un et l’autre à l’abri.
Introduction et historique
Voie très anciennement connue et initialement utilisée pour des gestes limités articulaires (drainage) ou ex-
tra-articulaires (butée ostéoplastique), l’abord antérieur de hanche a été, [2,3] depuis l’avènement de l’ère des
prothèses en 1947, adapté à l’implantation de ces dernières.
Voie d’abord « passionnelle » elle a été pendant plus d’un demi-siècle le fait d’une école qui l’a utilisée pour tous
les types de prothèse, de l’historique prothèse acrylique en 1947 aux prothèses cervicocéphaliques, puis totales
cimentées, sans ciment [4] et de tout type [1].
Ses caractéristiques en font un abord d’une part extensif à la demande, d’autre part mini invasif et adapté à
l’actuelle évolution des voies d’abord de hanche.
Concept et bases anatomiques
Articulation de la hanche en situation antérieure
Non seulement la hanche est couverte en arrière par de volumineuses masses musculaires mais, de surcroît,
l’acétabulum comme le fémur présentent une antéversion les orientant vers l’avant. Enn, en cas d’excès pon-
déral, la couche de graisse supercielle est toujours plus développée du côté de la fesse qu’à la partie antérieure
de la hanche (gure 1).
article Hanche

5
Tornier Medical #5 - Juillet 2014 - Membre inférieur
Figure 1. Coupe scanner de la hanche et tracé de l’abord antérieur.
Territoires neurovasculaires
L’abord antérieur passe à la frontière entre deux territoires d’innervation, nerf fémoral en avant et en dedans et
nerf glutéal supérieur en arrière et en dehors [6].
De même, au plan vasculaire,il n’est traversé que par la partie terminale du paquet circonexe latéral. Cette
situation à la jonction de deux territoires explique son caractère non invasif d’une part et d’autre part ses pos-
sibilités d’extension (gure 2).
Figure 2. L’abord antérieur passe entre les territoires du nerf fémoral en avant du nerf glutéal supérieur en arrière
article
Hanche
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%