Fiche Tut` Rentrée - carabinsnicois.fr

Partie I : Généralités
I. Devenir de la cellule.
•Mitose : division cellulaire, donne 2 Ȼ identiques à la Ȼ-mère.
•Différenciation.
•Mort : Nécrose = anormale ; Apoptose = programmée génétiquement.
➯ dégénérescence du tissu.
II. Notion d’homéostasie.
Homéostasie = ensemble des fonctions physiologiques maintenant la stabilité
et l’équilibre du milieu intérieur. Le MI conditionne l’équilibre des Ȼ qui s’y
adaptent et le régulent à leur tour. Il y a ainsi maintien des valeurs «normales»
de nombreux paramètres biologiques (ex : pH du sang).
III. Notion de tissu et d’organes.
!1. Origine :
Ȼ Souche totipotente (= ovocyte fécondé) à l’origine de toutes les Ȼ de
l’organisme. Elle donne les Ȼ germinales (gamètes) + les ȻS pluripotentes .
Les ȻS pluripotentes peuvent donner n’importe lequel des 3 feuillets (ecto/
méso/endoderme) mais pas un organisme entier. Elles sont à l’origine des ȻS
multipotentes qui font partie d’un feuillet déterminé, et donnent les différents
tissus qui en découlent. Les ȻS unipotentes ne donnent qu’un type de Ȼ.
☠ Chaque feuillet embryonnaire aboutit à des fonctions spécifiques !
☠ Mais l’évolution des feuillets ne correspond pas à une spécificité
tissulaire !!! Le même type de tissu peut provenir de plusieurs feuillets : ex : les 3
feuillets donnent du tissu épithélial.
"2. Définitions :
•Tissu = ensemble de Ȼ disposées en un assemblage identifiable sur des
caractéristiques architecturales et topographiques. Plus précisément = Union
de Ȼ différenciées de façon identique, et pouvant être complétées par
l’adjonction de structures spécifiques non cellulaires.
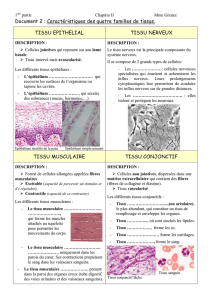
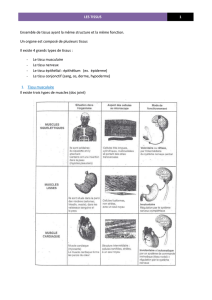
4 types de tissus simples :
•Epithélial (de surface/glandulaire)
•Conjonctif
•Musculaire
•Nerveux
•Tissu Composé = Spécialisé = combinaison locale dirigée de tissus simples.
•Organe = 2 ou plusieurs tissus associés + système vasculaire et nerveux.
!3. De la cellule au tissu :
Pour construire un tissu, il faut que les Ȼ puissent s’ancrer sur une structure
fondamentale qui est la Matrice Extra Cellulaire = MEC (fabriquée par des
fibroblastes). Les protéines d’ancrage (ex intégrines) font la jonction MEC/Ȼ.
Les Ȼ sont aussi liées aux Ȼ avoisinantes. 3 exemples :
•Jonctions serrées : zone de fusion membranaire (jamais d’espace
extracellulaire entre les Ȼ reliées par ce type de liaison).
•Jonction intermédiaires : les membranes cellulaires sont reliées par le
biais de protéines spécifiques.
HISTOLOGIE : Fiche Tut’ Rentrée

•Gap Jonctions = Nexus : communication directe des cytoplasmes de 2 Ȼ
grâce à des canaux de protéines entre les membranes adjacentes, ce qui
permet de coupler électriquement et chimiquement ces Ȼ.
On peut distinguer 2 classes de tissus, selon leur répartition cellulaire :
- Tissus à unions cellulaires serrées = tissus compacts : épithélium et tissu du
SNC ; espace intercellulaire de quelques nm (jonctions serrées).
- Tissus à unions cellulaires lâches = tissus lâches : ex : TC ; distance
intercellulaire aléatoire, avec une substance intercellulaire.
IV. Variations numériques et volumétriques des Ȼ d’un tissu.
•Hypertrophie = croissance volumétrique des Ȼ. Réversible ou non.
•Hypotrophie > Atrophie = ➘ du volume de la Ȼ. Souvent irréversible, elle
peut aboutir à la destruction de la Ȼ.
•Hyperplasie = Hyperprolifération des Ȼ (croissance numérique).
•Hypoplasie = Aplasie = Involution = réduction numérique. Une
dégénérescence accompagne les involutions ➯ mort cellulaire/tissulaire.
Hypertrophie ≠ Hyperplasie !!
Au niveau du tissu ou de l’organe :
•Hypertrophie : ➚ du volume d’un tissu / d’un organe qui est due soit à
l’hypertrophie des Ȼ, soit à leur hyperplasie.
•Hypotrophie/atrophie : ➘ du volume d’un tissu ou d’un organe résultant
soit de l’atrophie, soit de l’hypoplasie des Ȼ.
V. Autres transformations tissulaires.
•Métaplasie : transformation d’un tissu différencié en un autre tissu
différencié, en dehors des épisodes de maturation embryonnaire et/ou
foetale. Ne peut avoir lieu qu’au sein d’un même groupe de tissus simples.
Elle s’observe surtout dans les tissus épithéliaux, et plus rarement dans les
TC. On n’en voit JAMAIS au sein d’un tissu musculaire / nerveux. Due à :
- une adaptation fonctionnelle. ex : transposition du canal déférent
(voies spermatiques) sur l’uretère = l’épithélium cylindrique
pseudostratifié devient un épithélium de transition vésical.
- une réponse adaptative à un facteur nociceptif : ex : le tabac peut
provoquer la kératinisation de la muqueuse buccale.
Une métaplasie est réversible !!!
La transformation du cartilage en os n’est PAS une métaplasie !!
•Dysplasie : associée à la métaplasie, signifie qu’il y a souffrance et tentative
d’adaptation. Frontière normal/pathologique ➔ perception d’un risque
évolutif sous-jacent : marqueur du risque de cancérisation.
•Ectopie : Déplacement/positionnement d’un tissu ou d’un organe dans une
zone topographiquement anormale. Peut être congénitale ou acquise. Ex :
ectopie testiculaire.
Partie II : Epithéliums
On distingue 2 types d’épithéliums : de revêtement et glandulaire.
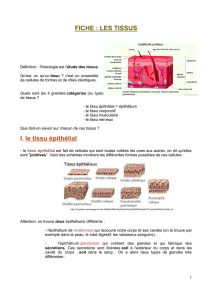
I. Epithéliums de revêtement.
Définition : Ȼ adjacentes associées par des jonctions cellulaires serrées. Ils
ont pour fonction de recouvrir et protéger le tissu conjonctif sous-jacent (=
chorion).
☠ Ils sont toujours AVASCULAIRES et c'est donc le TC qui leur apporte la
composante trophique nécessaire (= nutrition, vascularisation, innervation).
☠ L’épithélium et le TC sous-jacent sont toujours séparés par une LAME
BASALE.
!1. Classification des épithéliums selon"la relation des cellules
!constitutives de l'épithélium à la LB :
•Unistratifié : 1 seule couche de Ȼ. Toutes en contact
avec la membrane basale par leur pôle inférieur = basal
(≠ pôle supérieur = apical).
•Pluristratifié : plusieurs couches de Ȼ. Seules les
Ȼ basales sont au contact de la membrane basale.
•Pseudostratifié : toutes les Ȼ sont au contact de la
membrane basale (certaines par l'intermédiaire
d'un prolongement basal). Les noyaux
cellulaires ne sont pas disposés au
même niveau ; ex: épithélium de
transition vésicale.

!2. Classification des épithéliums selon"la morphologie des cellules
!et le niveau de !différenciation :
•pavimenteux
•cubique
•cylindrique = prismatique
➔ selon le degré d'aplatissement ou de hauteur
•ciliés
•stéréo-cils
•bordure en brosse
➔ Uniquement pour les épithéliums unistratifiés et pseudostratifiés.
!3. «Inventaire"» des épithéliums et description appliquée :
Simple (= unistratifié) :
- pavimenteux ;
- cubique ;
- prismatique : à bordure en brosse ou cilié.
Pluristratifié :
Pluristratifié pavimenteux = épithéliums MALPIGHIENS
"→ kératinisé = couche cornée superficielle de protection contre les
"nuisances extérieures et la déshydratation. Ex: la peau."
"→ non kératinisé. Ex : l’épithélium buccal, anal, vaginal....
Pseudostratifié :
- prismatique : cilié, à stéréocils ou sans rien.
- de transition : entre épithélium pavimenteux stratifié et prismatique
pseudostratifié.
II. Epithéliums glandulaires.
Glande = groupement de cellules hautement différenciées.
!
!1. Leur mode de sécrétion :
EXOCRINE : !➢ La sécrétion est déversée dans une lumière, vers
!!!l'extérieur, toujours grâce à un canal excréteur.
Les glandes exocrines se différencient selon :
"❶ La morphologie des cellules de la glande :
Ȼ TUBULAIRES (longilignes) / ACINEUSES (renflées) / ALVEOLAIRES
(sphériques).
"❷ Et le niveau d'arborescence :
glandes SIMPLES / RAMIFIEES / COMPOSEES
NB : les épithéliums de revêtement glandulaire sont le + souvent SIMPLES.
ENDOCRINE :"➢ La sécrétion (facteurs de signalisation ++) est déversée
!!!dans le sang donc dans le milieu intérieur.
"""Sécrétions à distance.
"""Certaines substances peuvent être transitoirement stockée.
"""Ex : glande thyroïde, insuline du pancréas ...
Les modes de sécrétion suivants sont des variantes de l’endocrinie :
PARACRINIE : "➢ La sécrétion est déversées dans les espaces matriciels
"""pour atteindre le proche voisinage.
NB : pas de passage par les vaisseaux sanguins, sans contact inter-cellulaires
AUTOCRINIE : "➢ La substance agit directement sur la cellule productrice
"""par des récepteurs spécifiques.
NEUROCRINIE : ➢ La sécrétion est dirigée grâce à des prolongements de
"""la cellule sécrétrice venant presque au contact de la cellule
"""réceptrice.
2. Classification morpho-fonctionnelle des glandes exocrines (en vrai
"c'est pas si effrayant !) :
On parle d'acinus (acini au pluriel) MUQUEUX ou SEREUX. Ils sont quasi-
totalement opposés par leurs caractéristiques.
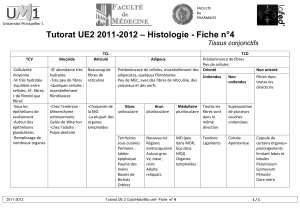
Le tableau page suivante est à connaître par ♥♥♥

ACINUS SEREUX
ACINUS MUQUEUX
Nombre de
cellules
Maximum 10 (≤ 10) en
coupe transversale
Plus de 10 (> 10) en coupe
transversale
Lumière
Très étroite, à peine visible
en microscopie OPTIQUE
Large, bien visible en
microscopie OPTIQUE
Noyau
Arrondi, au centre de la Ȼ
Aplati, déjeté au pôle basal
Grains de
sécrétion
Denses, petits, sphériques.
Strictement au pôle apical
Plus clairs, déformés par les
grains voisins. A l’apex mais
débordant sur la zone médiane
et les espaces latéro-nucléaires
Contenu des
grains
Zymogènes, nature
protéique +++
Mucus (mucco-polysaccharides)
Organites
intra-cellulaires
REG très développé (pôle
BASAL)
Golgi très développé (suppra-
nucléaire)
!3. Leur localisation :
""EXOEPITHELIALE
Développement par bourgeonnement et extériorisation à partir d'un épithélium
d'origine. Forcément MULTICELLULAIRES.
""INTRAEPITHELIALE
Cellules isolées et dispersées dans un épithélium qui se différencient in situ
pour acquérir leur potentialité sécrétoire exocrine ou endocrine.
NB : il n'existe pas de glande endoépithéliale pluricellulaire chez l'homme.
III. Autres structures spécifiques.
•Jonctions cellulaires spécifiques des épithéliums .
Ex: desmosomes, hémi-desmosomes, tight junctions, zonula adherens...
•Certaines différenciation membranaire sont plus répandues dans les
épithéliums. Ex: bordure en brosse, cils...
•Les processus de différenciation peuvent être très intenses et parfois la
structure épithéliale finale est très différente de l'épithélium «classique» (tel
que la peau). Ex : la dent.
Partie III : Tissu Conjonctif
Le tissu conjonctif est le tissu le plus répandu dans le corps humain.
Il peut être non spécialisé : TC embryonnaire, fibreux, réticulé.
Il peut être spécialisé : Tissu adipeux, tissus squelettiques (cartilage, os), tissu
sanguin.
Tous ces types de tissus conjonctifs ont 4 caractéristiques communes :
1. Origine = mésoderme (3ème feuillet embryonnaire).
2. ↳ Cellule souche primordiale = cellule mésenchymateuse.
3. Cellules constitutives toujours non jointives = sans jonctions serrées !
4. Substance intercellulaire toujours présente.
Pour les TC non spécialisés : architecture diffuse (sans limites nettes).
Catégories différentes due à la variabilité +++ de la matrice extracellulaire.
De multiples fonctions : soutien, défense, réserve, réparation, transport ...
ʘ ETAPE N° 1 : BEBE EST DANS LE VENTRE DE MAMAN ʘ
I. La cellule souche mésenchymateuse.
!1. Son look :
➢ Nombreux prolongements cytoplasmiques (contact avec ceux cellules des
voisines sans jonctions serrées !!).
➢ Toute la machinerie pour une synthèse protéique intense :
•Euchromatine = chromatine décondensée (transcription +++)
•Nucléole hypertrophié (transcription +++)

•Réticulum endoplasmique granulaire (REG) et ribosomes abondants
(traduction +++)
2. Ses relations :
- Communication avec le réseau matriciel.
-Adhésive à la substance extra-cellulaire → cellule ancrée (accrochées)
-Cellules non caractéristiques du tissu → cellules mobiles (cf. II)
!3. Son rôle capital (sans elle, on est foutu!) :
Nombreuses potentialités de différenciation en fonction des messages du
micro-environnement car Ȼ souche indifférenciée MULTIPOTENTE !
➢ A l'origine du tissu conjonctif.
➢ A l'origine du tissu musculaire.
➢ A l'origine de : endothéliums vasculaires, gonades, rein ...
ELLE N'EXISTE QUE CHEZ L'EMBRYON
II. Le mésenchyme embryonaire
1. Origine :
- LAME LATERALE = partie du Mésoblaste Intra Embryonnaire [MIE]).
- Associé à une composante extra-embryonnaire correspondant au placenta et
à la vascularisation extra-embryonnaire.
! 2. Localisation :
Tissu comblant la majorité des espaces non identifiables en organes ou
tissus compacts (c'est-à-dire partout où la lame latérale ne s'est pas
différenciée).
!3. Composition :
- Cellules souches mésenchymateuses NON JOINTIVE.
-Ȼ libres n'appartenant pas au tissu (ex : Ȼ sanguine type globule blanc).
-Matrice extra-cellulaire = substance fondamentale + fibres :
""• Essentiellement liquidienne.
""• Peu de fibres.
" " Fibres de collagène peu nombreuses.
"" Surtout fibres de réticuline.
• Gel +/- fluide et expansif selon la quantité d'acide hyaluronique.
• Nombreux vaisseaux capillaires sanguins.
!4. Fonctions :
- Tissu de comblement.
- Réserve de cellules souches.
-Tissu très évolutif (croissance rapide) → différenciations spécifiques.
5. Rôles :
- Synthétise la presque totalité des composants matriciels des TC lâches
et denses.
III. Le tissu conjonctif gélatineux.
1. Les potins :
Non mais vous vous rendez compte 0_0 !!! Il est :
Très peu répandu chez le fœtus :
"• Cordon ombilical (constituant la gelée de Wharton)
"• Placenta
Uniquement retrouvé dans la pulpe dentaire chez l'adulte.
Il a presque le même look que le TME avec ses cellules étoilées.
2. Composition :
- Cellules mésenchymateuses en réseau (via leurs prolongements
cytoplasmiques).
Cellule étoilée fusiforme
 6
6
 7
7
1
/
7
100%