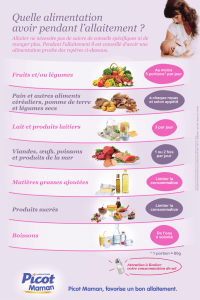
La mastite chez la femme qui allaite

La mastite chez la femme qui allaite
Cas clinique
Geneviève, une jeune femme de 28 ans, est
maman depuis quelques jours pour la
deuxième fois. Elle allaite son nouveau-né de
façon exclusive. Depuis hier, elle a une douleur
au sein gauche accompagnée de rougeur et
d’enflure. L’allaitement du nouveau-né lui
paraît plus difficile que dans son expérience
antérieure. Il n’y a pas de masse apparente ou
décelable au toucher du sein affecté. Gene-
viève frissonne et sa température corporelle
prise par la voie orale est de 39 °C. Elle ne
prend pas de médicaments à l’exception
d’acétaminophène au besoin. Elle n’a aucune
allergie documentée au dossier pharmacologi-
que. Geneviève a consulté son médecin qui
lui a remis une ordonnance de cloxacilline
(OrbeninMD) 500 mg par voie orale 4 fois par
jour pour 10 jours. Elle s’inquiète des effets
possibles de l’antibiothérapie pour son bébé
qui y sera exposé par le lait maternel. Elle sou-
haite aussi savoir comment soulager la dou-
leur au niveau du sein affecté.
Mastite d’origine bactérienne
Épidémiologie
L’incidence rapportée dans la documentation
scientifique varie entre 1 % et 33 %3,4,6,7. Cette
affection survient le plus souvent dans les
trois premiers mois de l’allaitement avec un
pic entre deux et six semaines post-partum7-10.
Elle peut toutefois survenir n’importe quand
durant l’allaitement. L’évolution jusqu’à la
formation d’abcès est plus rare et survient
chez 5 % à 11 % des femmes qui ont une
mastite d’origine bactérienne3,7,8.
Signes et symptômes
Les premiers symptômes incluent la fatigue,
une sensibilité localisée au niveau d’un sein
et des symptômes pseudogrippaux10. Les
autres signes et symptômes caractérisant la
mastite d’origine bactérienne sont une tem-
pérature supérieure à 38,5 °C ou des fris-
sons et la présence de deux signes locaux
d’inflammation figurant parmi les suivants :
rougeur, enflure, chaleur, douleur ou incon-
fort au niveau du sein3,5,6,11. Il est possible de
noter une induration et la présence de pus
dans les cas d’adénite ou d’une mastite avec
abcès4. La mastite a une présentation généra-
lement limitée à un des deux seins et le plus
souvent localisée au quadrant supérieur
externe du sein7,10. La durée moyenne d’un
épisode de mastite tourne autour d’une
semaine avec un taux de récurrence d’environ
14 %4. Les symptômes devraient être amélio-
rés de façon significative 24 à 48 heures après
le début d’un traitement antibiotique10.
Étiologie et voie d’entrée
des agents pathogènes
La principale bactérie susceptible d’être
retrouvée dans le lait ou dans les sécrétions
purulentes s’il y a abcès est le Staphylococcus
aureus, suivi des streptocoques, du Sta-
phylococcus epidermidis et du Escherichia
coli3-7,11. On a aussi rapporté occasionnelle-
ment la présence de Salmonella spp et de
mycobactéries7. La voie d’entrée des bacté-
ries vers les conduits lactifères est habituel-
lement une lésion de la peau, le plus souvent
une gerçure ou une crevasse au mame-
lon3,9,10. Plus rarement, la propagation pour-
rait se faire par voie hématogène3,9.
Facteurs de risque
Plusieurs auteurs rapportent comme fac-
teurs de risque des éléments prédisposant à
un engorgement mammaire, une stase du
lait et à des traumas (fissures, gerçures, cre-
vasses) au mamelon3,5,7,8,10. Une mauvaise
hygiène a été mise en cause chez certaines
patientes7. Une diminution de l’immunité
de la femme liée au stress et au manque de
sommeil peut aussi favoriser la mastite4,7.
L’engorgement et la stase de lait peuvent
être attribuables à une mauvaise vidange
des conduits lactifères, au port d’un sou-
tien-gorge serré compressant la poitrine, ou
encore à une technique d’allaitement ou
une utilisation de tire-lait non optimale4,7,11.
Une bonne technique d’allaitement fait
référence aux différentes positions du bébé
et à l’attachement de la bouche à l’aréole.
Une technique d’allaitement non optimale
peut aussi mener à des fissures, des gerçures
ou des crevasses aux mamelons, créant ainsi
La mastite de lactation correspond à une inflammation du tissu conjonctif entre les lobules de la glande mammaire, survenant le plus
souvent dans les premières semaines d’allaitement1. Elle est associée à un arrêt précoce de l’allaitement2. La mastite peut prendre trois
formes : cellulite, adénite ou abcès, et elle peut être infectieuse ou non3-6. Elle peut aussi survenir chez la femme qui n’allaite pas.
Toutefois, cet article ne traitera que de la mastite infectieuse survenant chez la femme qui allaite. Nous verrons plus spécifiquement
la mastite d’origine bactérienne et la candidose mammaire.
Texte rédigé par Julie Grenier, B. Pharm., M.Sc.,
CSSS Vallée de l’Or.
Texte original soumis le 28 juin 2007.
Texte final remis le 9 septembre 2007.
Révision : Anne Fadin, MD, Centre hospitalier
de Val d’Or, et Caroline Morin, B. Pharm., M.Sc.,
CHU Sainte-Justine.
DE LA MÈRE AU NOURRISSON
14 QUÉBEC PHARMACIE VOL. 54 N° 11 NOVEMBRE 2007

La mastite chez la femme qui allaite
NOVEMBRE 2007 VOL. 54 N° 11 QUÉBEC PHARMACIE 15WWW.MONPORTAILPHARMACIE.CA
une porte d’entrée vers les conduits lactifè-
res pour les agents pathogènes.
Dans une étude, un antécédent de mastite
lors d’un allaitement précédent a augmenté le
risque d’un nouvel épisode jusqu’à trois fois3.
L’utilisation de crème antifongique et de lano-
line dans la semaine précédant la mastite a été
associée à la mastite, mais comme cette utili-
sation est souvent liée aux fissures, il n’est pas
exclu que cette utilisation puisse n’être que le
marqueur d’un autre facteur de risque3,5. Il n’y
a pas lieu de déconseiller ces traitements. Pour
ce qui est des paramètres relatifs aux boires,
les mastites survenaient davantage chez les
femmes qui avaient 10 allaitements ou plus
par jour3.
Mesures préventives
Une bonne technique d’allaitement, faisant
référence au positionnement adéquat du
nouveau-né et à la vidange complète du
sein, est essentielle afin de prévenir l’appari-
tion de fissures ou de gerçures, l’engorge-
ment au niveau des seins et la stase de lait5,7.
Pour guider les femmes, un enseignement
est généralement offert par une infirmière
avant le congé de l’hôpital ou encore par
une sage-femme si l’accouchement a lieu en
maison de naissances. Par la suite, divers
groupes de ressources et d’entraide existent
pour soutenir les femmes qui ont des diffi-
cultés ou ont besoin de conseils par rapport
à leur allaitement, par exemple :
n Fédération québécoise nourri-source
(www.nourri-source.org)
n Ligue La Leche (www.allaitement.ca)
n Association québécoise des consultantes
en lactation certifiées par l’IBCLE (Inter-
national Board of Lactation Consultant
Examiners) (www.ibclc.qc.ca). Des consul-
tantes sont présentes dans le réseau public
de santé, dans certaines cliniques médica-
les spécialisées ainsi que dans quelques
pharmacies. Certaines consultantes ont
une pratique privée. Les coordonnées sont
accessibles sur le site Internet.
Les CLSC pourront également diriger la
patiente vers une ressource pour l’aider
dans son allaitement si besoin.
Les femmes qui allaitent devraient connaî-
tre les principaux signes et symptômes de la
mastite pour qu’elles consultent rapidement
s’ils apparaissent5,10,11. Un retard dans le
début d’un traitement antibiotique aug-
mente le risque de mastite récurrente et
d’abcès9.
Traitement
Mesures non pharmacologiques
Il est recommandé de poursuivre l’allaite-
ment en utilisant aussi le sein affecté6,7,9-11.
Le lait maternel n’est pas contaminé et l’in-
fection bactérienne ne peut pas se propager
à l’enfant allaité. Si le sein atteint n’est pas
vide après l’allaitement, certains auteurs
recommandent l’utilisation d’un tire-lait
pour éviter la stase de lait9. Le fait de pour-
suivre l’allaitement permet aussi de mainte-
nir la production de lait10. Il peut être plus
confortable de débuter l’allaitement par le
sein qui n’est pas atteint9. Des compresses
tièdes appliquées à la poitrine ou une dou-
che tiède peuvent soulager la douleur10. La
documentation médicale suggère égale-
ment un apport liquidien augmenté chez la
mère et du repos au lit9,10.
Si un abcès est présent, un drainage ou
une aspiration du contenu devront parfois
être faits7,9,10. L’allaitement peut être pour-
suivi même en présence d’abcès, selon le
confort de la patiente et la localisation de
l’abcès9,10. Si l’abcès est trop près de l’aréole
et que la décision est prise de ne pas allaiter
en attendant la diminution des symptômes,
la patiente devrait alors utiliser un tire-lait
pour vider son sein9.
Mesures pharmacologiques
Analgésiques
L’utilisation d’acétaminophène ou d’ibu-
profène est recommandée pour le soulage-
ment de la douleur, un anti-inflammatoire
étant probablement plus efficace pour ce
type de douleur. On estime qu’un nourris-
son exclusivement allaité serait exposé par
le lait à une quantité d’acétaminophène
correspondant à moins de 10 % de la dose
pédiatrique12,13. Quant à l’ibuprofène, on
estime que le nourrisson exclusivement
allaité est exposé à moins de 1 % de la
dose pédiatrique12-14. À ce jour, ces deux
analgésiques n’ont pas été associés à des
effets indésirables pour l’enfant allaité,
mis à part un seul cas de rash chez un
nourrisson attribué à la prise d’acétami-
nophène par sa mère14. D’autres anti-
inflammatoires offerts sur ordonnance
médicale peuvent aussi être utilisés. Parmi
ceux-ci, mentionnons le diclofénac, le
flurbiprofène, l’indométhacine et le na-
proxène, qui mènent à une exposition par
le lait correspondant à 1 % à 5 % de la
dose pédiatrique12-14.
Traitement antibiotique
Il existe plus d’un régime antibiotique pos-
sible indépendamment de la présence d’un
abcès ou non. La majorité des mastites du
post-partum sont attribuées au Staphylo-
coccus aureus et le traitement antibiotique
visera à couvrir cette bactérie3,5-7,11. Le ta-
bleau I résume les principales options de
traitement. Dans les cas plus graves, une
hospitalisation et l’administration d’anti-
biotiques par voie intraveineuse est néces-
saire.
Une amélioration de l’état clinique devrait
survenir dans les 24 à 48 heures après le
début du traitement antibiotique1. Dans le
cas contraire, un ajustement de l’antibio-
thérapie est justifié, de pair avec une culture
du lait maternel dans certains cas.
La plupart des antibiotiques ne compor-
tent pas de risques pour l’enfant allaité
(tableau I). Néanmoins, les petites quantités
qui sont transférées dans le lait maternel
peuvent altérer la flore gastro-intestinale de
l’enfant allaité et entraîner les troubles tran-
sitoires traditionnellement associés aux anti-
biotiques : selles molles ou diarrhées, cram-
pes abdominales, coliques. Ces effets bénins
et passagers ont été décrits chez près des
deux tiers des enfants exposés à un antibioti-
que par le lait maternel, et ne nécessitent
généralement pas de consultation médi-
cale15. Des effets graves, comme la colite
En présence d’une mastite, la mère devrait allaiter
plus fréquemment mais sur une plus courte période.
Le lait n’a pas besoin d’être jeté car il ne constitue pas un risque
de transmission de l’infection à l’enfant9.

16 QUÉBEC PHARMACIE VOL. 54 N° 11 NOVEMBRE 2007
DE LA MÈRE AU NOURRISSON
pseudomembraneuse, sont décrits beau-
coup plus rarement chez des enfants allaités
exposés à des antibiotiques à large spectre14.
Les candidoses buccales (ou muguet) pour-
raient également survenir, même si on
observe rarement de tels effets en pratique.
Il convient d’aviser les parents qu’ils pour-
raient voir un changement dans les selles de
l’enfant pendant la durée de l’antibiothéra-
pie maternelle.
Bien qu’elles soient rarement rapportées,
les réactions idiosyncrasiques, comme les
réactions allergiques, peuvent également
survenir chez un enfant exposé à un anti-
biotique par le lait maternel. Il faut égale-
ment être prudent si l’enfant allaité a déjà
présenté des réactions allergiques à un
médicament qu’on s’apprête à prescrire à sa
mère. Finalement, la faible quantité d’anti-
biotique présente dans le lait pourrait théo-
riquement entraîner des faux négatifs si on
effectuait un bilan infectieux (p. ex., culture
d’urine) chez un enfant allaité dont la mère
reçoit des antibiotiques16.
Candidose mammaire
Épidémiologie
La candidose mammaire est moins étudiée
que la mastite d’origine bactérienne2. Ainsi,
sa prévalence est plus difficile à estimer. On
Tableau I
Antibiothérapie recommandée pour le traitement de la mastite du post-partum d’origine bactérienne
Traitements Données d’innocuité durant l’allaitement
Traitement par voie orale
Tous les antibiotiques présentés dans ce tableau sont compatibles avec l’allaitement aux posologies suggérées.
Les particularités pour chaque médicament sont décrites.
Traitements de premier recours
Cloxacilline 500 mg po qid pour 10 à 14 jours8,17 L’enfant exclusivement allaité est exposé à moins de 1 % de la dose pédiatrique12,13.
On a rapporté des diarrhées bénignes chez 2 enfants allaités sur 10 dont la mère recevait
de la cloxacilline dans un sondage téléphonique14,15.
Céphalexine 500 mg po qid pour 10 à 14 jours8,17,18 L’enfant exclusivement allaité est exposé à moins de 1 % de la dose pédiatrique12,13.
On a rapporté des diarrhées bénignes chez 4 enfants allaités sur 16 dans des études
de surveillance14,15,19.
Autres choix de traitement
Amoxicilline/Clavulanate 500/125 mg tid ou Amoxicilline : l’enfant exclusivement allaité est exposé à moins de 1 % de la dose
875/125 mg po bid pour 10 à 14 jours8,18 pédiatrique12,13. On a rapporté des diarrhées bénignes chez 5 enfants allaités sur 65 dont
la mère recevait de l’amoxicilline dans deux études; un rash a également été décrit chez
un enfant allaité14,15,19.
Acide clavulanique : pas de données sur le passage dans le lait maternel. On a rapporté
des effets indésirables bénins (irritabilité, diarrhée, rash ou constipation) chez 22 %
des 67 enfants allaités dont la mère recevait le médicament, un taux supérieur à celui
observé chez les enfants exposés à l’amoxicilline seule14,19. Un cas d’élévation légère et
transitoire des transaminases a également été décrit14,19.
Triméthoprime-sulfaméthoxazole (TMP-SMX) DS L’enfant exclusivement allaité est exposé à 10 % à 15 % des doses de traitement
1 comprimé po bid pour 10 à 14 jours17,18 pédiatriques usuelles, et jusqu’à 30 % des doses prophylactiques de TMP. Il reçoit moins
de 3 % des doses pédiatriques de SMX13,14.
On a rapporté 2 cas d’appétit diminué chez 12 enfants allaités dont la mère recevait
du TMP-SMX14,15.
Le risque de déplacement de la bilirubine de l’albumine par le SMX chez les enfants très
jeunes (moins de deux semaines) ou prématurés est cité par certains auteurs14; néanmoins,
en raison du très faible passage du SMX dans le lait maternel, ce risque demeure théorique
et ne rend pas l’allaitement contre-indiqué si le TMP-SMX est requis. Une attention
particulière au suivi des niveaux sanguins de bilirubine pourrait être envisagée chez les
enfants hyperbilirubinémiques. Le TMP-SMX ne devrait pas être donné à une mère qui
allaite un enfant qui présente un déficit en glucose-6-phosphate déshydrogénase.
Clindamycine 300 mg po qid pour 10 à 14 jours8,17,18 L’enfant exclusivement allaité est exposé au maximum à 5 % des doses pédiatriques
usuelles13,14. Un enfant allaité a présenté des selles sanguinolentes, alors que sa mère
recevait de la clindamycine et de la gentamicine par voie intraveineuse14.
Bon recul d’utilisation en pratique de cet antibiotique dans le post-partum.
Traitement par voie intraveineuse
Cloxacilline 1 à 2 g i.v. q 4-6 heures17,18 Voir commentaire pour le traitement oral.
Céfazoline 1 à 2 g i.v. q 8 heures8,18 L’enfant exclusivement allaité est exposé au maximum à 1 % des doses pédiatriques
usuelles12-14.
Clindamycine 600 mg i.v. q 8 heures 8 Voir commentaire pour le traitement oral.
(si allergie aux pénicillines ou aux céphalosporines)8,1
Vancomycine 1 g i.v. q 12 heures (si résistance L’enfant exclusivement allaité est exposé au maximum à 5 % des doses pédiatriques
bactérienne aux autres options de traitement)8,17,18 usuelles13,14. Toutefois, comme l’absorption orale de ce médicament est minime, on ne
s’attend pas à ce qu’il puisse avoir un impact chez le nourrisson.

DE LA MÈRE AU NOURRISSON
La mastite chez la femme qui allaite
NOVEMBRE 2007 VOL. 54 N° 11 QUÉBEC PHARMACIE 17WWW.MONPORTAILPHARMACIE.CA
sait que cette infection n’est pas rare et que
l’incidence a augmenté ces dernières années,
possiblement en lien avec une utilisation
plus fréquente des antibiotiques9,20,21. Cer-
tains auteurs indiquent que près de 20 %
des femmes avec des douleurs aux mame-
lons ont une candidose mammaire20,21.
Signes et symptômes
La candidose se reconnaît par les signes et
symptômes suivants chez la femme : douleur
grave aux mamelons qui peut être lancinante
et irradier dans les seins et le dos, brûlement,
prurit, rougeur et points blancs2,9,21. La douleur
est persistante et plus intense durant l’allaite-
ment et tout de suite après l’allaitement2,21. La
présentation peut être unilatérale ou bilatérale.
Chez le nouveau-né, la présentation de la can-
didose peut inclure des taches blanches sur les
gencives, à l’intérieur des joues, au palais et sur
la langue2,21. Le nourrisson peut refuser l’allai-
tement. Il est également possible que l’enfant
soit asymptomatique.
Étiologie et voie d’entrée des agents
pathogènes
Le Candida albicans est l’agent étiologique le
plus fréquemment en cause2,9. Il fait partie de
la flore normale du vagin, du tractus gastro-
intestinal et de la peau2. La cavité orale de
près de 90 % des nouveau-nés est colonisée
par cet organisme; lors de l’allaitement,
les nourrissons peuvent coloniser ainsi les
mamelons de leur mère2,22. Un milieu humide
et chaud favorise la croissance du C. albicans.
Ainsi, lors de l’allaitement, l’humidité pro-
longée des mamelons prédispose à la sur-
croissance du C. albicans2. Par la suite, il peut
coloniser la peau en superficie seulement ou
encore s’insinuer plus profondément dans
les conduits lactifères2. L’infection à levures
peut coexister avec l’infection bactérienne.
Facteurs de risque
Les facteurs de risque chez la femme qui
allaite comprennent le port de compresses
d’allaitement ou de vêtements qui empê-
chent la peau de respirer puisque ceux-ci
rendent le milieu humide23. Également, cer-
tains auteurs font état de facteurs diététiques
tels que la consommation de produits lai-
tiers, de sucres ou des déficits en vitamines A
ou du groupe B, en zinc ou en fer2,9,10,22. Les
femmes diabétiques sont aussi à risque si
leurs glycémies tendent à être élevées2,8,9. La
prise de certains médicaments tels les anovu-
lants ou les corticostéroïdes est aussi un fac-
teur prédisposant8. Un traitement antibioti-
que peut aussi augmenter le risque d’une
infection à levure8,10. L’intégrité de la peau
constituant la première ligne de défense
contre les levures, les lésions aux seins favori-
sent donc la présence de champignons2,10.
Du côté du nouveau-né, la candidose peut
découler de l’utilisation de jouets de denti-
tion, de tétine ou de la suce2,9,10.
Traitement
Mesures non pharmacologiques
La mère devrait allaiter plus fréquemment
mais sur une plus courte période. Le lait n’a
pas besoin d’être jeté car il ne constitue pas
un risque de transmission de l’infection à
l’enfant9.
Tableau II
Antifongiques de premier recours recommandés pour le traitement
de la candidose mammaire
Mère
Candidose superficielle (cutanée)2,8,9,21,22 :
n Clotrimazole ou miconazole en application topique après chaque tétée
n Nystatine en application topique après chaque tétée
n Durée de traitement : jusqu’à une semaine après la résolution des symptômes
Candidose des conduits lactifères2,8,9,21,22 :
n Débuter par un traitement topique (voir candidose superficielle)
n Si le traitement topique n’est pas efficace, ajouter le fluconazole 200 à 400 mg po pour une
dose, puis 100 à 200 mg po die
n Durée de traitement : jusqu’à une semaine après la résolution des symptômes. La durée
minimum de traitement est de 2 semaines.
n Évaluation du passage dans le lait maternel du fluconazole : un enfant né à terme et
exclusivement allaité est exposé au maximum à 5 % à 10 % de la dose pédiatrique12,14. Pas
d’effet indésirable rapporté à ce jour à la suite d’une exposition par le lait maternel. À noter
que cette quantité n’est pas suffisante pour traiter l’enfant.
Nourrisson
Asymptomatique2,13 :
n Nystatine solution orale 100 000 à 200 000 UI en badigeonnage buccal qid
Symptomatique :
n Premier recours : Nystatine solution orale 100 000 à 200 000 UI en badigeonnage buccal qid
n Deuxième recours : crème d’azole topique (clotrimazole ou miconazole) en couche mince dans
la bouche de l’enfant qid
n Si l’enfant ne répond pas au traitement topique ou encore si la mère ne répond pas au
fluconazole par voie orale, un traitement de fluconazole par voie orale chez le nourrisson
pourra être envisagé
Autre traitement : violet de gentiane (solution de 0,5 % ou 1 %)2,8,9,21,22
n Application dans la bouche du nourrisson avec un coton-tige juste avant la tétée une seule
fois par jour pour 3 à 5 jours. Après la tétée, les aréoles devraient être violettes. Si ce n’est
pas le cas, la mère peut appliquer une quantité supplémentaire de violet de gentiane sur les
aréoles après la tétée.
n Durée de traitement usuelle de 3 à 5 jours. Ne pas dépasser 7 jours au total à cause du
potentiel d’irritation et d’ulcération de la muqueuse orale. Le traitement devrait être cessé si
ces effets indésirables se manifestaient.
n Les lèvres du nouveau-né peuvent être protégées par une mince couche de lanoline.
n La plupart des présentations retrouvées en pharmacie contiennent une petite quantité
d’alcool pour dissoudre le médicament, ce qui pose peu de risques pour l’enfant allaité. Il est
parfois possible de se procurer le produit dissous dans un milieu aqueux seulement. Les
préparations contenant du méthanol doivent impérativement être évitées.
Résolution du cas clinique
Geneviève poursuivra l’allaitement et
débutera l’antibiothérapie prescrite pour
10 jours. Vous la rassurez sur l’innocuité de
cet antibiotique durant l’allaitement. Elle
reverra sa technique d’allaitement, en par-
ticulier les positionnements du nouveau-né
pour favoriser la vidange complète du sein
lors des allaitements. Vous lui suggérez
d’augmenter son apport en liquide, de se
reposer au lit et d’appliquer des compres-
ses tièdes sur le sein pendant ses périodes
de repos. Enfin, l’utilisation d’ibuprofène
400 mg par voie orale pris aux 6 à 8 heures
au besoin pourra aider au soulagement
de la douleur en attendant l’efficacité de
l’antibiotique.

18 QUÉBEC PHARMACIE VOL. 54 N° 11 NOVEMBRE 2007
DE LA MÈRE AU NOURRISSON
Certains cliniciens recommandent de
laver les seins après l’allaitement avec une
solution de 250 mL d’eau à laquelle 15 mL
d’acide acétique (vinaigre) sont ajoutés puis
de laisser sécher la poitrine à l’air libre10.
Certains auteurs suggèrent aussi une diète
contenant moins d’aliments riches en sucre
si l’infection persiste9,10. Les objets entrant
en contact avec la bouche du bébé, tels les
jouets de dentition et les tétines, ainsi que
les objets entrant en contact avec les mame-
lons (p. ex., les parties d’un tire-lait entrant
en contact avec le mamelon ou le lait)
devraient être passés à l’eau bouillante pen-
dant 20 minutes une fois par jour2,9,10. Il est
recommandé de ne pas réutiliser une ser-
viette ayant été en contact avec la zone infec-
tée sans l’avoir lavée10. Les vêtements et les
serviettes entrant en contact avec les seins
ou la bouche de l’enfant devraient être lavés
à l’eau chaude10,21.
Mesures pharmacologiques
Le traitement de la candidose doit être
simultané chez la mère et le nourrisson2,8,9.
Les options de traitement de premier
recours sont présentées au tableau II. Si des
analgésiques sont nécessaires pour dimi-
nuer la douleur, la mère peut recourir à
l’acétaminophène, à l’ibuprofène ou encore
à certains autres anti-inflammatoires discu-
tés dans la section sur le traitement de la
mastite d’origine bactérienne.
L’amélioration des signes et symptômes
de candidose devrait survenir dans les 24 à
48 heures suivant le début du traitement.
Dans le cas contraire, il s’avère judicieux de
considérer une seconde option de traitement.
Conclusion
Le pharmacien joue un rôle à divers niveaux
auprès des femmes qui ont une mastite. Il
peut les conseiller sur l’utilisation des traite-
ments antibiotiques, des analgésiques et des
méthodes non pharmacologiques pour le
soulagement de la douleur. Il peut égale-
ment les rassurer quant à l’innocuité de la
médication durant l’allaitement. Les fem-
mes présentant des signes et symptômes
suggestifs de mastite seront adressées à un
médecin afin de ne pas retarder le traite-
ment, s’il y a lieu. Enfin, on recommandera
généralement de poursuivre l’allaitement
en présence de ces infections. n
Références
1. Hopkinson J, Schanler RJ. [En ligne. Page consultée
le 9 mai 2007.] Common problems of breastfeeding
in the postpartum period. Dans : Rose BD (Éd.), UpTo-
Date, Waltham, MA, 2007. http://utdol.com/utd/
content/topic.do?topicKey=neonatol/21625&
view=print.
2. Heinig J, Francis J, Pappagianis D. Mammary
candidosis in lactating women. J Hum Lact 1999;
15(4): 281-8.
3. Foxman B, D’Arcy, H, Gillespie B et coll. Lactation
mastitis : occurrence and medical management
among 946 breastfeeding women in the United
States. Am J Epidemiol 2002; 155(2): 103-14.
4. Bertrand H, Rosenblood LK. Stripping out pus in
lactational mastitis : a means of preventing breast
abscess. CMAJ 1991; 145(4): 299-306.
5. Amir LH, Lumley J. Women’s experience of lacta-
tional mastitis – I have never felt worse. Aust Fam
Physician 2006; 35(9): 745-7.
6. Torpy JM, Lynm C, Glass RM. Mastitis. JAMA 2003;
289(13): 1728.
7. Michie C, Lockie F, Lynn W. The challenge of mas-
titis. Arch Dis Child 2003; 88(9): 818-21.
8. Hale TW. Clinical therapy in breastfeeding patients.
1re éd. Amarillo: Pharmasoft Medical Publishing
1999.
9. Mass S. Breast pain : engorgement, nipple pain and
mastitis. Clin Obstet Gynecol 2004; 47(3): 676-82.
10. Prachniak GK. Common breastfeeding problems.
Obstet Gynecol Clin North Am 2002; 29(1): 77-88.
11. Brennan M, Houssami N, French J. Management
of benign breast conditions. Part 3 – other breast
problems. Aust Fam Physician 2005; 34(5): 353-5.
12. Hale TW. Medications and mothers’ milk. 12e éd.
Amarillo : Hale Publishing 2006.
13. Taketomo CK, Hodding JH, Kraus JH. Pediatric
dosage handbook. 13e éd. Hudson : Lexi-Comp 2006.
14. Anderson PO, Sauberan J. LactMed: Drug and Lac-
tation Database. Dans: U.S. National Library of
Medicine, 8600 Rockville Pike, Bethesda, MD
20894; 2007 (Disponible à : http://toxnet.nlm.nih.
gov/cgi-bin/sis/htmlgen?LACT).
15. Ito S, Blajchman A, Stephenson M et coll. Pros-
pective follow-up of adverse reactions in breast-fed
infants exposed to maternal medication. Am J Obs-
tet Gynecol 1993; 168(5): 1393-9.
16. Mathew JL. Effect of maternal antibiotics on breast
feeding infants. Postgrad Med J 2004; 80: 196-200.
17. Gilbert DN, Moellering RC, Eliopoulos GM et coll.
The Sandford guide to antimicrobial therapy. 37e
éd. Hyde Park : Antimicrobial therapy inc. 2007.
18. Lacy CF, Armstrong LL, Goldman MP et coll. Drug
information handbook. 14e éd. Hudson : Lexi-Comp
2006.
19. Benyamini L, Merlob P, Stahl B et coll. The safety
of amoxicillin/clavulanic acid and cefuroxime
during lactation. Ther Drug Monit 2005; 27(4): 499-
502.
20. Chetwynd EM, Ives TJ, Payne PM et coll. Flucona-
zole for postpartum candidal mastitis and infant
thrush. J Hum Lact 2002; 18(2): 168-71.
21. Lawrence RA, Lawrence RM. Breastfeeding, a
guide for the medical profession. 5e éd. St-Louis,
Missouri : Mosby 1999.
22. Newman J, Pitman T. Guide to breastfeeding. 1re
éd. Toronto: HarperCollins Publishers Ltd. 2000.
23. Amir L, Hoover KL, Mulford CA. Candidiasis and
breastfeeding (unit 18). Lactation Consultant Series.
New York : Avery Publishing Group, inc. 1995.
QUESTIONS DE FORMATION CONTINUE
Veuillez reporter vos réponses dans le formulaire de la page 74
3) Parmi les énoncés suivants concernant la mastite
d’origine bactérienne, lequel est faux ?
A. La cloxacilline et la céphalexine sont les traitements
antibiotiques de premier recours.
B. Les signes et symptômes typiques incluent des symptômes
pseudogrippaux, de la fièvre et des signes et symptômes
locaux d’inflammation (rougeur, enflure, chaleur, douleur).
C. Un bon positionnement du bébé lors de l’allaitement et la
vidange complète des seins sont des mesures importantes
pour la prévention de la mastite.
D. Le Staphylococcus aureus est l’agent étiologique le plus
fréquent.
E. Comme le lait peut contenir des bactéries, il devrait être
jeté dans les premiers jours de traitement pour éviter de
contaminer le nourrisson.
4) Parmi les énoncés suivants concernant la candidose
mammaire, lequel est faux ?
A. La mère et le nourrisson doivent être traités simultané-
ment (pour toute la durée du traitement).
B. La nystatine en solution orale est le traitement de premier
recours pour le nourrisson.
C. La douleur se caractérise par un brûlement ou un prurit
pendant toute la tétée, pouvant parfois irradier dans le
sein et jusque dans le dos.
D. Si un traitement de violet de gentiane est utilisé, il devrait
être poursuivi jusqu’à sept jours suivant la résolution des
symptômes.
E. Si la mère est traitée par du fluconazole, le traitement
devrait être poursuivi au moins jusqu’à 7 jours suivant
l’arrêt des symptômes.
1
/
5
100%