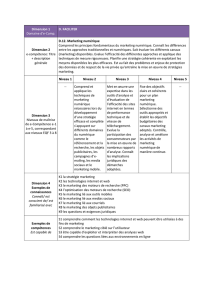
UNITE 32 Route 32 - Cliniques universitaires Saint-Luc

UNITE 32
Route 32
SERVICE DE CHIRURGIE
ORTHOPEDIQUE-TRAUMATOLOGIE

30 août 2012 unité 32,
2
Bonjour et bienvenue à l’unité 32,
L’arrivée dans un service nouveau est génératrice de stress et représente pour
chacun un investissement personnel. Nous vous proposons dès lors l’emploi de cette
brochure créée par l’équipe de l’unité 32 d’orthopédie-traumatologie, afin de comprendre
l’organisation du service et de faciliter votre intégration dans la vie quotidienne de
l’équipe et dans les soins aux patients.
Ce carnet est un outil informel entre l’étudiant et l’unité de soins. Il est un outil
interactif entre les étudiants et l’équipe soignante. Il n’est pas certificatif mais formatif.
Il est un outil de travail ! Il est impérativement demandé que le carnet reste à disposition
du personnel soignant qui doit pouvoir lui-même y notifier les évaluation au cours du
stage.
Nous insistons sur une participation active des étudiants, dans la prise en charge
personnelle de leur apprentissage. L’objectif principal étant, avec la collaboration de nos
étudiants, la satisfaction des patients.
L’objectif de ce carnet est de permettre aux lecteurs de se familiariser avec les
termes et les méthodes utilisées quotidiennement dans notre unité. L’étudiant est libre d’y
puiser les données qui l’aideront dans son stage. Il reste néanmoins un complément des
cours et de toute la lecture existante. Il est évident que vous n’y trouverez pas la réponse à
toutes vos questions. N’oubliez pas que nous sommes toujours disponibles pour vous
procurer un supplément d’information.
Pour terminer, il est nécessaire de préciser que l’unité 32 d’orthopédie mise surtout
sur la qualité des soins et que l’équipe travaille selon la technique des soins intégrés du
patient. La globalité de ces soins quotidiens personnalisés est répertoriée dans les feuilles
« programme journalier », réévaluées et corrigées chaque jour par le personnel soignant
de l’équipe.
La validation par ordinateur et la notation de commentaires permettent, lors de
changements d’équipe, de connaître exactement les soins qui ont été effectués et les
observations qui ont pu être remarquées au jour le jour chez chaque patient.
Cette technique des soins intégrés permet :
- le confort physique des patients,
- représente un repère pour les patients vis-à-vis des actes infirmiers,
- aux kinésithérapeutes de s’occuper des exercices du patient sans interruption,
- une prise en charge globale du patient,
dans un but commun et final de qualité des soins et de la satisfaction des patients
hospitalisés dans notre unité.
Nous vous rappelons que les élèves restent sous l’entière responsabilité de
l’ infirmier(ère).

30 août 2012 unité 32,
3
Table des matières
Présentation de l’unité 32 4.
Documents administratifs 5.
1. Dossier médical 5.
2. Dossier infirmier 5.
Déroulement d’une journée au 32 6.
Quelques conseils et numeros utiles 10
Quelques spécificités en orthopédie 11
La traction 11.
Le plâtre 11.
La prothèse totale de hanche (PTH) 12.
La prothèse totale du genou (PTG) 13.
La chirurgie du pied 14.
Déroulement d’une hospitalisation classique en unité d’orthopédie 15.
Lexique des abréviations 18.

30 août 2012 unité 32,
4
Présentation de l’unité 32
Afin de vous familiariser avec le service, voici en quelques mots les principaux acteurs qui
le composent :
L’équipe soignante:
une infirmière-chef : Lestienne Marie-France.
infirmiers(éres) : Ariane, Isabelle, Christelle, Barbara, Chantal, Dominique, Cathy,
Françoise, Moseka, Tyna,Véronique,Sarah ,...
les trois infirmières référentes sont : Frédéric et Virginie et Sarah.
les aides-soignantes : Manuela, Nicole, Myrienne, Pedro,...
L’aide infirmière administrative (AIA) : Paula.
L’aide logistique : Badria.
Les assistantes sociales : ....
Les kinés : Vanessa et ses stagiaires.
Les médecins :
médecin orthopédiste du service : Pr Delloye, Dr Thienpont, Dr Barbier, Dr Libouton,
Dr Deltour, Dr Banse, Dr Tribak, Dr Cornu, Dr Putineanu,…
médecin interniste : Dr Yombi.
Les assistants de l’étage et les stagiaires médecins sont également présents pour
répondre à vos questions.
Les ICAN :
L’infirmière chargée de l’accueil des nouveaux engagés et des étudiants est Nathalie Sowa
(88/42503).
Le n° de téléphone du service est le 02/764.32.03
Le n° de téléphone de l’école d’infirmières est le 02/764.39.60
En cas d’absence, nous vous prions de bien vouloir prévenir aux
deux numéros !

30 août 2012 unité 32,
5
Documents administratifs
1. Dossier médical
Chaque patient possède un dossier médical informatisé accessible dans Medical
Explorer.
Vous pouvez y consulter les comptes-rendus des consultations, examens ou
hospitalisations antérieures.
Un dossier médical papier (farde blanche plastifiée) est réalisé dès l’arrivée de
chaque patient pour l’hospitalisation dans notre service. Situé sur les chariots de
soins il comprend toutes les informations relatives au patient qui ne sont pas
utilisées quotidiennement par l’équipe (ex : fiches signalitiques, dossier du service
des urgences, feuille verte si présence d’une pompe antalgique, feuilles de
transfusion, avis médicaux externes).
Ce dossier médical papier doit obligatoirement accompagner le patient en salle
d’op et/ou en salle de plâtre et doit être muni d’une étiquette d’hospitalisation
personnel.
2. Dossier infirmier (farde anneaux grise)
Outil indispensable à notre travail car contient toutes les informations nécessaires
à la bonne prise en charge continue de nos patients.
On y retrouve, dans l’ordre cité :
- feuille de suivi diabétologie,
- feuille rose post - opératoire,
- feuille d’ordre de contention,
- feullie de projet thérapeutique,
- feuille de programmation des soins,
- feuille de suivi des paramètres,
- feuille de suivi des plaies,
- feuille de transmissions ciblées,
- feuille d’anamnèse infirmière,
- feuille de facturation.
Chacune de ces feuilles a son utilité et son importance. Il est indispensable que
celles-ci soient parfaitement complétées pour la tenue parfaite des dossiers,
nécessaire à l’archivage, en cas de « conflit », et surtout pour la gestion du RIM 2
qui est l’outil officiel et déterminant pour l’organisation des soins de santé en
Belgique.
« La bonne information à la bonne place. »
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%