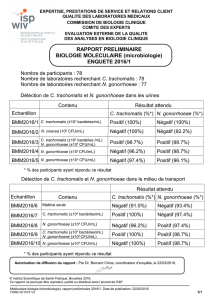
Urétrite aiguë masculine

L’urétrite aiguë masculine est une
infection ou inflammation de l’u-
rètre antérieur, le plus souvent
sexuellement transmissible,
caractérisée par un écoulement
urétral purulent ou muco-puru-
lent et/ou des brûlures miction-
nelles, avec au minimum 5 poly-
nucléaires neutrophiles sur le
frottis urétral (grossissement
1000) [7].
1. Les micro-organismes les plus
fréquents sont neisseria
gonorrhoeae et chlamydiae
trachomatis [4, 5, 7, 10].
•Neisseria gonorrhoeae est un
bacille diplocoque gram négatif
surtout intra-cellulaire.
L’incubation est courte (2 à 5
jours) et l’urétrite s’accompa-
gne le plus souvent d’un écou-
lement purulent
•Chlamydiae trachomatis est
une bactérie intra-cellulaire.
L’incubation est plus longue (3
à 4 semaines le plus souvent).
L’urétrite s’accompagne moins
souvent d’un écoulement. Cet
écoulement est par ailleurs plus
discret, rarement purulent, plus
souvent transparent. L’urétrite
à chlamydiae peut être asymp-
tomatique.
2. Les mycoplasmes sont des
micro-organismes procaryotes,
proches des bactéries extra-
cellulaires.
Le rôle de mycoplasma genita-
lium dans les urétrites non gono-
cocciques semble désormais établi
[1, 2, 6, 8, 10] mais celui d’uréa-
plasma uréalyticum reste contro-
versé [6, 10].
En effet son pouvoir pathogène
est difficile à évaluer en raison de
sa présence fréquente dans l’urèt-
re à l’état commensal.
3. Les autres micro-organismes
impliqués sont trichomonas
vaginalis (protozoaire flagellé
responsable d’urétrites, subai-
guës), haemophilus, strepto-
coccus, staphylococcus aureus,
escherichia coli [7, 10]
1. Diagnostiques
a) Analyse de l’écoulement ou écou-
villonnage sur coton ou alginate
[7]
•1er prélèvement pour examen
direct sur lame (recherche de
polynucléaires neutrophiles,
neisseria gonorrhoeae ou aut-
res bactéries) et recherche à l’é-
tat frais entre lame et lamelle de
trichomonas vaginalis.
•2ème prélèvement pour cultu-
re (recherche de neisseria
gonorrhoeae et d’autres bacté-
ries)
b) L’examen du 1er jet urinaire rem-
place désormais, pour la
recherche du chlamydiae tra-
chomatis, le prélèvement endo-
urétral avec grattage mal toléré
par les hommes [5].
Cette importante avancée dia-
gnostique est liée au développe-
ment des techniques de biologie
moléculaire par amplification
gènique (PCR polymerase chain
reaction) [5]. Le premier jet (10 à 30
ml) des premières urines du
matin représente le meilleur pré-
lèvement et il faut respecter un
minimum de deux heures après la
miction précédente.
La recherche de mycoplasma
genitalium s’effectue également
sur ce prélèvement par PCR mais
n’est pas de pratique courante [1,
2, 6, 8, 10].
III. EXAMENS DE LABORATOIRE
II. MICROBIOLOGIE
I. DÉFINITION
25
DÉCODAGE
5
10
52
6
3
99
41
97
8
Urétrite Aiguë Masculine :
Quel Bilan ? Quel traitement ?
➢ Dr Dominique Delavierre, Urologue - CHU d’Orléans
N°3 Juin 2004

DÉCODAGE
26
N°3 Juin 2004
Urétrite Aiguë Masculine :
Quel Bilan ? Quel traitement ?
Tableau 1 : Germes les plus souvent responsables
•Neisseria gonorrhoeae (incubation de 2 à 5 jours, écoulement fréquent, purulent)
•Chlamydiae trachomatis (incubation de 3 à 4 semaines, écoulement rare, discret, transparent)
•Mycoplasma genitalium
•Uréaplasma uréalyticum (rôle controversé)
•Trichomonas vaginalis
Tableau 2 : Examens de laboratoire
•Analyse de l’écoulement urétral ou écouvillonage
•Examen du 1er jet urinaire pour recherche du Chlamydiae trachomatis par PCR
•Examens inutiles :
- Prélèvement endo-urétral avec grattage
- Sérologie du Chlamydiae trachomatis
Tableau 3 : Traitement
•En présence d’un écoulement purulent (suspicion de neisseria gonorrhoeae)
Ceftriaxone 125 mg IM dose unique
ou Cefixime 400 mg per os dose unique
ou Ofloxacine 400 mg per os dose unique
ou Ciprofloxacine 500 mg per os dose unique
Associé systématiquement à un traitement dirigé contre chlamydiae trachomatis et mycoplasma genitalium:
Azithromycine 1 g per os dose unique ou Doxycycline 100 mg per os 2 fois par jour pendant 7 jours
•En l’absence d’écoulement purulent
Azithromycine 1 g per os dose unique ou Doxycycline 100 mg per os 2 fois par jour pendant 7 jours
•Trichomonas vaginalis
Métronidazole 2 g per os prise unique

c) La sérologie du chlamydiae tra-
chomatis est inutile car la loca-
lisation urétrale n’entraîne pas
la formation d’anticorps de
manière constante et à un taux
significatif [5].
2. Bilan d’une infection sexuelle-
ment transmissible.
a) Sérologies du VIH (après accord
du patient), de la syphilis
b) Vérification du statut vaccinal face
à l’hépatite B (sérologie et vaccina-
tion éventuelles)
1. En présence d’un écoulement
purulent (suspicion de neisse-
ria gonorrhoeae)
Ceftriaxone 125 mg IM dose
unique
•ou Cefixime 400 mg per os dose
unique
•ou Ofloxacine 400 mg per os
dose unique
•ou Ciprofloxacine 500 mg per
os dose unique
Associé systématiquement à un
traitement dirigé contre chlamy-
diae trachomatis et mycoplasma
genitalium : Azithromycine
(macrolide) 1 g per os dose
unique ou Doxycycline (tétracy-
cline) 100 mg per os 2 fois par jour
pendant 7 jours
2. En l’absence d’écoulement
purulent (et après élimination
d’une bactériurie)
Azithromycine 1 g per os dose
unique ou Doxycycline 100 mg
per os 2 fois par jour pendant 7
jours
L’azithromycine serait plus effica-
ce sur mycoplasma genitalium
que les tétracyclines [3].
En cas d’échec ou si les examens
retrouvent neisseria gonorrhoeae
ou trichomonas vaginalis : traite-
ment adapté.
3. Trichomonas vaginalis
Métronidazole 2 g per os prise
unique
4. Mesures d’accompagnement
L’urétrite est le plus souvent une
infection sexuellement transmis-
sible et impose une protection des
rapports sexuels pendant 1 semai-
ne ainsi que le bilan et le traite-
ment de la, du ou des partenaires
Le traitement d’une urétrite
aiguë masculine est simple et
efficace mais des urétrites à chla-
mydiae sont asymptomatiques et
en conséquence ne sont pas trai-
tées avec des risques de compli-
cations (orchi-épididymites
aiguës, syndrôme de Fiessinger-
Leroy- Reiter, hypofertilité) [5,
7].
1 DEGUCHI T, MAEDA S.
Mycoplasma genitalium: another
important pathogen of nongonococ-
cal urethritis. J Urol. 2002, 167, 1210-7.
2 DUPIN N, BIJAOUI G,
SCHWARZINGER M, ERNAULT P,
GERHARDT P, JDID R, HILAB S,
PANTOJA C, BUFFET M, ESCANDE
JP, COSTA JM. Detection and quantifi-
cation of Mycoplasma genitalium in
male patients with urethritis. Clin
Infect Dis. 2003, 37, 602-5.
3FALK L, FREDLUND H, JENSEN JS.
Tetracycline treatment does not eradi-
cate Mycoplasma genitalium. Infect.
Sex Transm 2003, 79, 318-9.
4 FOURMAUX S, BEBEAR C.
Infections urogénitales liées aux chla-
mydia et aux mycoplasmes Prog Urol.
1997, 7, 132-6.
5 HAMDAD-DAOUDI F. Diagnostic
d’une infection à Chlamydia trachoma-
tis. Apport des techniques d’amplifi-
cation génique. [Thèse de Science].
Amiens Université de Picardie.
Faculté de Médecine. 2003. p. 1-232
6 HORNER P, THOMAS B, GILROY
CB, EGGER M, TAYLOR-ROBINSON
D. Role of Mycoplasma genitalium
and Ureaplasma urealyticum in acute
and chronic nongonococcal urethritis.
Clin Infect Dis. 2001, 32, 995-1003.
7 JANIER M. Conduite à tenir devant
une urétrite masculine Ann Dermatol
Venereol. 1996, 123, 349-60.
8 JENSEN JS, BORRE MB, DOHN B.
Detection of Mycoplasma genitalium
by PCR amplification of the 16S rRNA
gene. J Clin Microbiol. 2003, 41, 261-6.
9 JOLY-GUILLOU ML, LASRY S.
Practical recommendations for the
drug treatment of bacterial infections
of the male genital tract including
urethritis, epididymitis and prostati-
tis. Drugs. 1999, 57, 743-50.
10 RIEMERSMA WA, VAN DER SCHEE
CJ, VAN DER MEIJDEN WI,
VERBRUGH HA, VAN BELKUM A.
Microbial population diversity in the
urethras of healthy males and males
suffering from nonchlamydial, non-
gonococcal urethritis. J Clin
Microbiol. 2003, 41, 1977-86.
RÉFÉRENCES
V. CONCLUSION
IV. TRAITEMENT [7, 9]
DÉCODAGE
27
N°3 Juin 2004
Urétrite Aiguë Masculine :
Quel Bilan ? Quel traitement ?
1
/
3
100%