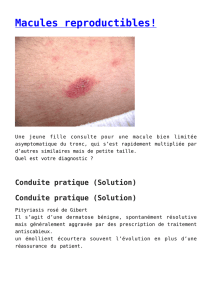
2869/11

Les dermatoses
professionnelles

2Suva Médecine du travail n° 11
Suva
Médecine du travail
Case postale, 6002 Lucerne
Renseignements
Tél. 041 419 58 51
Commandes
www.suva.ch/publications
Fax 041 419 59 17
Tél. 041 419 58 51
Les dermatoses professionnelles
Auteur
Dr. med. Hanspeter Rast,
Division Médecine du travail, Suva, Lucerne
(Auteur de la première édition: Dr. med. G. Ziegler)
Reproduction autorisée, sauf à des fins commerciales, avec mention de la source.
1re édition – février 1974
12eédition remaniée – février 2009 – de 16 000 à 17 000 exemplaires
Référence
2869/11.f

Suva Médecine du travail n° 11 3
Index
A. Définition et classification 5
B. Causes 6
C. Pathogénie 8
D. Tableaux cliniques, diagnostic, pronostic
et thérapeutique 14
E. Prévention technique et médicale 28
F. Fréquence, professions exposées 31
G. Aspects légaux 32
H. Statistique 34
I. Bibliographie 35


Suva Médecine du travail n° 11 5
A. Définition et classification
1. Définition
Les dermatoses professionnelles apparaissent en général au cours
d'une activité professionnelle prolongée, dans des conditions de travail qui
ne sont pas forcément exceptionnelles. Il est rare qu'un événement unique
soit à l'origine d'une dermatose professionnelle. Les altérations accidentelles
de la peau (coupures, déchirures, contusions; brûlures causées par la chaleur
ou un agent caustique; dermites actiniques aiguës) ne constituent pas des
dermatoses professionnelles. Par ailleurs, nous ne pouvons aborder ici cer-
taines dermatoses professionnelles très rares.
2. Classification
Les dermatoses professionnelles sont causées par:
●
des agents physiques
●
des agents chimiques
●
des agents microbiens
●
des plantes et des animaux
Le plus souvent, plusieurs facteurs agissent simultanément. Le nombre
des atteintes plurifactorielles est élevé.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%