p2-ue5-lambert-pharmacologie

1
UE5 LAMBERT : Pharmacologie
Date : 09/11/15 Plage horaire : 8h30 à 10h30
Promo : P2 2016/2017 Enseignant : Lambert
Ronéistes : AH-HOC Emilie & MEZINO Leslie
Introduction
I. Les diurétiques
1. Les diurétiques de l’anse
2. Les diurétiques thiazidiques
3. Les diurétiques distaux
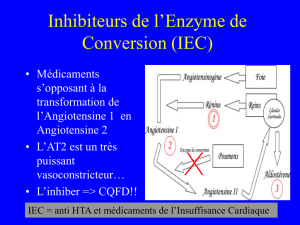
II. Les inhibiteurs de l’enzyme de conversion et du récepteur à l’Angiotensine
II
1. Les IEC
2. Les ARA 2
III. Les anti-arythmiques
1. Classe I : Les stabilisateurs de membrane
2. Classe II : Les bêtabloquants
3. Classe III : Les prolongeurs du potentiel d’action
4. Classe IV : Les inhibiteurs calciques
IV. Les Hypolipémiants
V. Les médicaments de l’Hématose (les parties IV et V figurent dans le ronéo
suivant)
Le professeur Lambert conseille de jeter un oeil sur ce site, dont il s’est inspiré pour réaliser
son cours : pharmacomedicale.org.
NB : Le cours de l’année précédente étant traitée par le professeur GUERIN, et celui de cette
année par Monsieur Lambert l’approche est sensiblement différente. De ce fait, pour faciliter
l’apprentissage du cours et ne pas encombrer ce ronéo, il a été choisi de ne faire figurer que
les sujets traités cette année en présentiel. Le professeur souhaite surtout que nous
comprenions les mécanismes biologiques et l’action des médicaments dan une optique de
clinique, il ne s’agit pas d’apprendre bêtement les schémas, etc.
Comment il a construit son cours : Il a tout simplement demandé aux cardiologues de la
Réunion ce qu’ils prescrivent (étude de terrain), et globalement il y environ 10 médicaments
principaux utilisés en clinique, (dont on va entendre parler pendant l’externat ++).

2
Introduction :
Les maladies cardiovasculaire (CV) sont nombreuses de plus il existe de multiples
interaction entre ces maladies
Elles peuvent avoir un ou plusieurs facteurs de risques commun (tabac,cholestérol,
HTA)
Certaines classes de médicaments sont retouvées dans le traitement de pahtologies CV
différentes
Les facteurs de risques causent l’athérosclérose (dépôt de cholestérol + prolifération
de cellules inflammatoire et de cellules musculaire lisses)
Les complications de ces maladies : IC , troubles du rythme
Un même médicament peut avoir plusieurs effets Par exemple : les béta-bloquants
anti-adrénergiques sont anti HTA + anti arythmie et les IEC sont antihypertenseurs et
vasodilatateurs
Les cibles des médicaments CV sont :
- Des recepterus (ARA II)
- Des canaux (calciques)
- Des traansporteurs (NaK ATPase)
- Enzymes (enzyme de conversion de l’AT2)
- Substances endogènes (vitK, fibrine )
Les grands domaines de la cardiologie en ce qui concerne la pharmacologie te la
thérapeutiques :
- HTA

3
- Insuffisance coronarienne et infarctus du myocarde
- Insuffisance cardiques
- Artythmie
- Dyslipidémies
- Complications thrombotiques artérielles ou veineuses
I. Les diurétiques
Les traitements diurétiques augmente l’élimination urinaire du Na+ en agissant a différent
niveaux du tubule rénal.
Les inhibiterus de la réabsorption du Na+ au niveau de la branche ascendante de l’anse
de Henlé (diurétiques de l’anse) _ inhibent le cotransprot Na+/K+/Cl-
Les inhibiteurs de la réabsorption de Na+ au niveau du tube contournée distal
Les inhibiterus de la réabsorption de Na+ au niveau du tube contourné distale et
surtout du tube collecteur (diurétiques distaux).Certains de ceux-ci sont des inhibiterus
compétitifs de l’aldostérone
Les diurétiques diminuent la PA essentiellement en réduisant les réserves sodées de
l’organisme :
- Diminution du volume sanguin et des débits cardiaques au début qui revient à la
normale. Les résistances vasculaires périphériques diminuent (diminution du tonus
vasculaire, de la résistance vasculaire ou tonus vasoconstricteur artériolaire, la
réactivité vasculaire à l’action de substances vasoconstrictrices comme
l’angiotensione II)
- Chez l’IC, il existe une altération de la capacité du rein à éliminer le Na+ →
rétention hydro-sodé. Phénomène qui s’accentue avec l’avancés de la maladies. Le
systèmes rénine angiotensine aldostérone est stimulé pour maintenir la PA. Ceci
induit une augmentation des pressions du VG lors de son remplissage →
augmentation du travail cardiaque → œdème pulmonaire

4
1. Les diurétiques de l’anse
LASILIX ( furosémide )
- Bloque le contransporteurs Na+/K/2CL-
- Forte augmentation de la diurèse, de l’excretion de Na+, K+
- Les plus puissants des diurétiques
- Peuevent etre utilisée dans les situations d’urgences à l’oedeme aigue du poumon
→ déplétion hydrosodée rapide
- Augmentation associées de l’excretion urinaire de Mg2+ et de Ca2+ par un
mécanisme indirecte → interet pour traiter une hypercalcémie (rare)
Principales indications : oedeme de l’IC, cyrrhose ou de l’insuffisant rénale
- Effets rapides (10-30 min) et agissent pendant quelques heures
Obligation de prendre le matin
Ce sont les plus puissants diurétiques.Per os (ou IV), ils doivent etre sécrétés au niveau du
TC proximal dans la lummière pour atteindre leur site d’action.
L’indication de cette classe de diurétiques dans l’HTA n’est pas recommandé en 1ère
intention (sauf HTA resitante de l’IR sèvére chronique)

5
2. Les diurétiques thiazidiques
- inhibent le transport NaCL au niveau du tube contourné distal.
- Ils n’inhibent pas la réabsoprtion du Ca2+
ESIDREX (hydrochlorotiazide)
- Principales indications : HTA à fonction rénale conservée
- Leur effet diurétique est moins rapide et moins puissants que les diurétiques de l’anse.
L’action est plus progressive et plus prolongée
FLUDEX (indapamide) : inactifs chez les IR chroniques sévères
3. Les diurétiques distaux (anti-aldostérone et apparentés)
Antagonistes du recepterus de l’aldostérone, diminuant l’expression du transporteur luminale
de Na+ (ENaC) . Les apparentés agissent en inhibant directement ENaC.
ALDACTONE (spironolactone)
- Augmentation de Na+ et une réabsorption de K+. On les diurétiques épargneurs de K+
- Les anti aldostérone sont les + prescrit (vs les apparentés)
- Parmi les natagonistes du recepterus à l’aldostérone. Certains ne sont pas spécifiques
(spironolactone) et interagissent avec les recepterus aux endrogènes et a la
progestérone → effet indésirable hormonaux
- Des atagonistes spécifiques (eplérénone) n’ont pas ces effets secondaires
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%