Ulcères du pied diabétique – Prise en charge et évolution

Ulcères du pied diabétique – Prise en charge et évolution
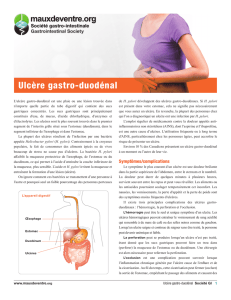
Insuffisance circulatoire
Infection
Extension et profondeur
Etat de l'ulcère
Site
Sensation et douleur
Œdème
Caractéristiques générales et co-morbidités
Equilibre glycémique
Facteurs psycho-sociaux
Ulcère récidivant
Organisation des soins
Evolution prévisible sous un traitement efficace
Pour en savoir plus…
Résumé de la prise en charge d'un ulcère diabétique du pied
Nécrose du talon
Botte à contact total
En cas de diabète, la cicatrisation des ulcères du pied est limitée par de nombreux
facteurs nécessitant ainsi une approche multifactorielle.
Le contrôle de l'infection, le traitement de l'atteinte artérielle, la décharge et le
traitement de la plaie sont des éléments essentiels de la prise en charge
multifactorielle des ulcères du pied.
Le type, le site et la cause de l'ulcère doivent être pris en considération pour
déterminer la stratégie thérapeutique.
Le traitement local de la plaie est un adjuvant au traitement général et chirurgical.
La continuité des soins et la surveillance à vie des pieds diabétiques à risque sont
essentiels autant pour la prise en charge que pour la prévention des ulcères du pied
Du fait de l'origine multifactorielle des ulcères du pied diabétique, une approche
thérapeutique systématique est essentielle. Si nécessaire, les aspects suivants doivent être
évalués et traités.
Insuffisance circulatoire
L'artériopathie périphérique est un des déterminants majeurs de l'évolution des ulcères du
pied diabétique. Dans une récente étude européenne, près de 60% des patients avaient un
ulcère du pied (neuro) ischémique. L'évaluation et le traitement de l'artériopathie ont déjà
été décrits dans ce document et un court résumé est donné ici dans le chapitre sur le
programme de prise en charge complète. La majorité des personnes avec ulcères du pied
diabétique (neuro) ischémiques n'ont pas de symptômes de claudication ou de douleurs de
repos mais s'ils sont présents, ils sont liés à une forte probabilité d'amputation. La recherche
d'une artériopathie est la première étape. Une fois le diagnostic probable, il faut quantifier la
sévérité de l'ischémie par des explorations non invasives. A partir de ces données, un geste
de revascularisation doit toujours être envisagé si une artériopathie est présente.

Infection
L'infection est aussi un déterminant majeur de l'évolution et elle est présente chez plus de
50% des patients lors de la visite initiale auprès d'une équipe spécialisée sur le pied
diabétique. En particulier, l'association d'une infection et d'une artériopathie est un facteur
de risque majeur d'amputation des membres inférieurs. Cette association doit être
considérée comme une urgence médicale. Comme décrit dans le chapitre sur l'infection, de
nombreux patients avec une infection sévère du pied ont peu de signes locaux ou généraux
et s'ils ne sont pas traités en urgence, ils ont ainsi une forte probabilité d'être amputés. Une
fois le diagnostic fait, un traitement antibiotique doit être rapidement mis en route. En cas
d'infection profonde, un acte chirurgical est souvent indispensable : la loge infectée est
ouverte pour s'assurer d'un bon drainage, les tissus dévitalisés excisés et afin de favoriser la
cicatrisation, des débridements répétés sont souvent indiqués.
Extension et profondeur
L'importance de la perte tissulaire et le type de tissu touché sont fortement liés à l'évolution.
Des ulcères de grande taille ou profonds demanderont plus de temps pour cicatriser. En
outre, les ulcères avec tendons ou os exposés sont vulnérables à l'infection et probablement
associés à un retard de cicatrisation. Pour les ulcères superficiels, l'accent doit être mis sur
l'exérèse des cals et du tissu nécrotique et sur la stimulation de la granulation et de
l'épithélialisation. Dans les ulcères profonds, la stimulation de la formation de la matrice doit
aussi être envisagée.
Etat de l'ulcère
Beaucoup d'ulcères du pied diabétique n'arrivent pas à cicatriser rapidement et se
chronicisent, comme cela a été décrit dans le chapitre sur la cicatrisation des plaies. La
cicatrisation est inhibée à la fois par des facteurs intrinsèques à la plaie et à sa biologie et par
des facteurs extrinsèques. Les facteurs intrinsèques comprennent des anomalies de la
fonction des leucocytes, de la production des facteurs de croissance et de la matrice extra-
cellulaire, une diminution de l'activité des fibroblastes et un excès de production des
protéases de la plaie. D'un point de vue clinique, la plaie doit être évaluée en fonction de la
nécrose, du tissu fibrinoïde, de la zone péri-ulcéreuse (cal/macération), de la granulation et
des signes d'inflammation. Un débridement initial est nécessaire pour déterminer
l'extension de l'ulcère en profondeur et aux tissus avoisinants. Ceci est particulièrement
important en cas d'infection. En cas d'ischémie sévère sans infection, il y a moins d'indication
à un débridement appuyé, à moins qu'un geste de revascularisation ait été réalisé. Une
quantité suffisante de tissu mou viable doit être présente pour permettre un débridement
sans exposer l'os.
Les autres principes de soins consistent à contrôler l'excès d'exsudats et à maintenir la
surface de la plaie suffisamment humide. Une fois la plaie propre, les stratégies pour
améliorer la formation de la matrice, la granulation et l'épithélialisation peuvent être
appliquées, comme il l'a été dit dans le chapitre sur la cicatrisation.

Site
Un traumatisme précipitant est souvent retrouvé chez les patients présentant un ulcère du
pied. Un ulcère causé par une chaussure étroite ou blessante ou par un traumatisme
mécanique est en général situé sur les orteils ou sur le dos du pied. Un ulcère lié à une
contrainte mécanique élevée (mal perforant, ulcère de pression) est généralement localisé
aux têtes métatarsiennes alors que les ulcères de décubitus sont en général situés sur les
talons. L'allégement des contraintes mécaniques est obligatoire pour la cicatrisation et le
type (neuropathique, neuro-ischémique, ischémique) et la localisation de l'ulcère
détermineront la stratégie de décharge. La plupart des études sur la décharge ont été
réalisées chez des patients avec des ulcères neuropathiques de la face plantaire de l'avant-
pied. Elles ont montré que la réduction de la pression plantaire est probablement essentielle
à la cicatrisation de ces ulcères. Pour plus de détails, le lecteur peut consulter le chapitre sur
le chaussage et la décharge.
Sensation et douleur
Bien que de nombreux patients diabétiques porteurs d'un ulcère du pied ressentent la
douleur, la perte de la sensation de protection est un des facteurs principaux dans la
pathogénie de la plupart des ulcères du pied, comme décrit dans le chapitre sur la physio-
pathologie. De même, la perte des symptômes d'alerte peut affecter de façon négative le
processus de cicatrisation pendant la phase de traitement : pour le patient, il est difficile de
comprendre les raisons sous-tendant la prescription de cette décharge et ainsi y adhérer
sans lui avoir donné quelques explications simples et appropriées.
Seulement 50% des patients avec une gangrène liée au diabète souffrent de douleurs de
repos. Cependant, la présence de douleur est fortement liée à la probabilité d'une
amputation. Les personnes avec des ulcères diabétiques du pied peuvent présenter des
douleurs ou une gêne pour plusieurs raisons. La douleur peut relever d'une neuropathie
douloureuse, d'une infection, d'une douleur ischémique de repos, de la manipulation de la
plaie, etc. Ainsi, la pathologie sous-jacente doit être évaluée de façon systématique. Une fois
la cause déterminée, la douleur doit être traitée de façon adéquate. L'anxiété doit aussi être
prise en considération dans le traitement de la douleur.
Œdème
L'évolution d'un ulcère est liée à l'œdème. L'œdème a une origine souvent multifactorielle:
l'insuffisance cardiaque congestive, la néphropathie, une thrombose veineuse antérieure et
un œdème neuropathique/hydrostatique sont les causes les plus fréquentes. Le traitement
doit viser la cause prédisposante.
Caractéristiques générales et co-morbidités
On ne sait pas si le type de diabète influe sur l'évolution des ulcères du pied, surtout parce
que la très grande majorité de ceux-ci et des amputations concernent les patients
diabétiques de type 2. Dans les études cliniques, après ajustement pour l'âge et le sexe, il n'a
pas été mis en évidence de relation entre la durée du diabète et l'évolution de l'ulcère du
pied. L'âge au contraire a une influence importante sur cette évolution et est aussi lié à la
probabilité d'une amputation majeure. Cependant, les patients âgés peuvent aussi cicatriser

en première intention. D'après une étude prospective, un ulcère du pied cicatrise en
première intention chez 43% des patients diabétiques âgés de plus de 80 ans.
La clé de la prise en charge d'un ulcère du pied est de bien comprendre que cette lésion est
souvent le signe d'une maladie poly-viscérale. La néphropathie diabétique, définie par la
présence d'une macro-albuminurie, a été identifiée comme un facteur de risque d'ulcère du
pied comme d'amputation des membres inférieurs. La protéinurie est aussi considérée
comme un marqueur d'une vasculopathie diffuse chez les patients diabétiques. De plus, les
patients en insuffisance rénale terminale ont un taux plus élevé d'amputation. C'est
pourquoi les lésions des pieds chez ces patients doivent être traitées activement.
L'insuffisance cardiaque congestive, la coronaropathie et l'atteinte vasculaire cérébrale ont
aussi été reliées aux amputations et au niveau d'amputation. Ainsi, la présence de toute co-
morbidité doit être prise en considération dans le traitement des ulcères du pied chez les
diabétiques ; de telles affections doivent être traitées énergiquement.
Equilibre glycémique
Dans certaines études, les taux d'HbA1c et les fluctuations glycémiques ont été considérés
comme des facteurs de risque d'amputation non traumatique des membres inférieurs. Un
équilibre glycémique à court terme a été associé à la cicatrisation dans certaines
observations et au cours d'études expérimentales. On a suggéré que l'équilibre glycémique
était lié aux taux de facteurs de croissance, à l'activité des fibroblastes, à des modifications
du métabolisme du collagène et à des anomalies de la coagulation. Tous ces facteurs, avec la
glycation non enzymatique, ont été incriminés comme influençant le devenir à court-terme
des ulcères du pied. L'hyperglycémie a été aussi suspectée de compromettre la migration
des leucocytes et d'interférer avec l'activité phagocytaire et bactéricide. Dans les études
expérimentales, ces anomalies s'améliorent avec la normoglycémie. La controverse
cependant est de savoir si ces anomalies sont la conséquence de facteurs métaboliques ou
d'anomalies circulatoires. Cependant, les experts considèrent qu'il est désirable d'obtenir un
équilibre glycémique et un état nutritionnel optimaux afin d'améliorer la cicatrisation.
Facteurs psycho-sociaux
Lors du choix d'une stratégie thérapeutique, les facteurs socio-économiques (comme l'accès
aux soins) et l'adhérence au traitement doivent être pris en compte. Quelques études cas-
témoins ont montré que les patients diabétiques avec ulcère du pied et amputation des
membres inférieurs avaient des taux de non-adhérence augmentés. En raison de
complications comme la neuropathie ou les troubles de la vision, comme cela a été précisé
dans le chapitre sur les facteurs psycho-sociaux, il est difficile de distinguer la véritable
"négligence" de l'absence de prise de conscience du danger potentiel d'un ulcère du pied.
Un syndrome "d'auto-négligence volontaire" ('wilful self-neglect') a été décrit chez les
patients diabétiques ayant un ulcère du pied. Dans une étude chez des patients porteurs
d'ulcères du pied, un retard de traitement était attribuable aux patients dans 12% des cas et
aux professionnels dans 21% des cas. Ceci est renforcé par le constat que l'envoi des patients
pour un traitement multifactoriel se fait seulement après l'échec d'une stratégie initiale (en
général pansement et/ou antibiothérapie) ou la détérioration de la plaie.

Ulcère récidivant
Bien que la cicatrisation puisse être obtenue chez la majorité des patients, certains
récidivent. Chez tous les patients, la cause de l'ulcération doit être méticuleusement
recherchée. Dans plusieurs études, le taux de récidive des ulcères neuropathiques et/ou
neuro-ischémiques varie entre 17 et 81% dans les 2 ans qui suivent la cicatrisation. Ainsi, une
fois qu'un ulcère est survenu, il est nécessaire que le patient participe à un programme de
soins préventifs du pied avec une surveillance continue.
Organisation des soins
Pour améliorer le devenir des patients porteurs d'un ulcère du pied, une communication et
une collaboration efficaces sont indispensables entre les nombreux professionnels impliqués
dans les soins du pied diabétique. Les patients doivent être éduqués sur la nécessité de
contacter leur soignant dès qu'ils aperçoivent une ulcération. Par la suite, le patient doit être
rapidement envoyé pour évaluation systématique et traitement auprès d'un soignant
expérimenté dans le domaine des soins du pied diabétique. Il est préférable que ce
professionnel soit membre d'une équipe multidisciplinaire.
Plusieurs études suggèrent qu'une réduction des amputations de 49 à 85% peut être
obtenue dans les pays ayant des centres spécialisés dans la prise en charge du pied
diabétique au travers d'un programme global comprenant le traitement des patients ayant
un ulcère du pied par une équipe multidisciplinaire et l'éducation du patient et du personnel
sur les soins des pieds et le chaussage. De plus, dans deux études comparant l'efficacité
d'une approche multidisciplinaire à un traitement standard, l'approche multidisciplinaire
s'est accompagnée d'une amélioration du taux de cicatrisation et d'une diminution du taux
d'amputation. L'organisation d'une telle équipe multidisciplinaire est décrite dans le chapitre
traitant de l'organisation d'une clinique du pied diabétique.
Evolution prévisible sous un traitement efficace
Comme décrit ci-dessus, le taux de cicatrisation dans les centres traitant les ulcères
diabétiques du pied est influencé par de nombreux facteurs, dont certains sont liés aux
patients, telles que l'artériopathie, l'infection ou l'insuffisance rénale terminale et d'autres
aux caractéristiques de l'organisation locale des soins. Néanmoins, d'après des essais
cliniques récents chez des patients porteurs d'ulcères neuropathiques du pied, on peut
espérer un taux de cicatrisation de 50 à 70% en 20 semaines. Il faut noter que dans la
plupart de ces essais, la décharge n'était pas standardisée. Des études portant sur de larges
cohortes d'ulcères du pied diabétique d'origine diverse (neuropathique et neuro-
ischémique), ont rapporté des taux d'amputation majeure de 5 à 10% avec un taux de
mortalité de 10-15%.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%