IC Domicile CardioNephro PT 18062015

Gestion à domicile
de
l’insuffisance cardiaque
Dr Pierre Troisfontaines
C.H.R. de la Citadelle

Dr Pierre Troisfontaines
• Cardiologue au C.H.R. de la Citadelle (Liège)
• Responsable du Centre de l’Insuffisance cardiaque du C.H.R.
de la Citadelle depuis 2005.
• Membre de la Société Belge de Cardiologie.
• Vice-Président du Belgian Working Group on Heart Failure and
Cardiac Function.
• Membre de la Heart Failure Association (HFA-ESC).
• Membre du Heart Failure Policy Network
• Vice-président de l’ASBL, « Mon Cœur Entre Parenthèses ».

Insuffisance cardiaque
Syndrome clinique qui se caractérise par trois éléments :
- Symptômes de l’insuffisance cardiaque : dyspnée au repos ou à
l’effort, fatigue, oedème des chevilles.
ET
- Signes caractéristiques de l’insuffisance cardiaque : tachycardie,
tachypnée,crépitations, épanchement pleural, élévation de la
pression veineuse centrale, oedèmes périphériques, hépatomégalie.
ET
- Preuves objectives d’une anomalie structurelle ou fonctionnelle
du coeur au repos : cardiomégalie, troisième bruit du coeur,
souffles cardiaques, anomalie constatée à l’échographie, élévation
des peptides natriurétiques.
European Society of Cardiology (ESC 2012)

L'insuffisance cardiaque
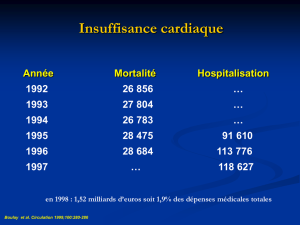
Prévalence élevée : 225.000 patients en Belgique.
Prévisions à 10 ans: + 50 à 70 %
Mortalité élevée :
Survie à 5 ans après le diagnostic : < 40%
Coût socio-économique important :
2-3% du budget global de la santé (160 millions €)
90 millions € liés aux hospitalisations (2011)
Hospitalisations responsables de 60% des dépenses
6 710 € / hospitalisation
50% des réadmissions pourraient être évitées.
En moyenne, 2 hospitalisations / an / patient IC.

Haute Autorité de Santé – 2014
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%