Régulation de la reproduction humaine : Anatomie et physiologie
Telechargé par
naoual lemjahdi

SALMA AGHROUSS
Chapitre : Régulation de la reproduction chez
les espèces Humaines
Introduction :
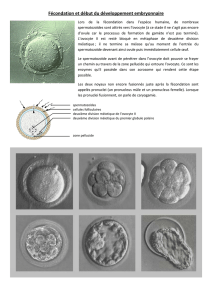
La reproduction humaine consiste en la fusion de deux cellules, appelées gamètes (ovocyte et
spermatozoïde), contenant chacune 23 chromosomes. Cette fusion va permettre la formation d'un
embryon contenant 46 chromosomes, dont la moitié provient de la mère et l'autre moitié du père. La
reproduction est soumise à des régulations grâce aux systèmes de communications nerveuses et hormonales.
Unité 1 : Anatomie et Physiologie de l’appareil reproducteur de l’homme
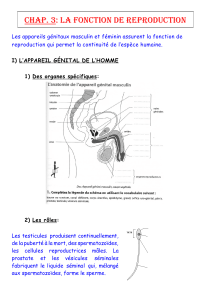
I. Les organes génitaux externes
1. Le pénis ou verge
C’est l'organe qui assure l’éjection du sperme, appelée éjaculation, au moment du rapport sexuel ; il
permet aussi l'évacuation de l'urine. Le pénis est principalement constitué de 2 corps caverneux et d’un corps
spongieux.
2. Le scrotum
C’est un sac de peau plus ou moins plissée, généralement plus pigmentée que la peau du corps (plus
foncée), couvert de poils. Le scrotum se divise en deux compartiments, les bourses contenant chacune un
testicule, lieu de production des spermatozoïdes.
II. Les organes génitaux internes
Les voies génitales de l’homme ou voies spermatiques, sont les conduits qui transportent les
spermatozoïdes depuis les testicules jusqu’à l’extérieur du corps. Dans l’ordre (du plus proximal ou plus
distal), ces voies sont : L’épididyme, le canal déférent, le canal éjaculateur et l’urètre.
1. L’épididyme:
C’est un renflement qui prend naissance au sommet du testicule et qui se termine dans un autre canal : le
canal déférent. L’épididyme est le lieu de maturation des spermatozoïdes (acquisition de leur mobilité et de

SALMA AGHROUSS
leur capacité fécondant), où ils se renouvellent naturellement et où ils sont détruits s’il n’y a pas de rapports
sexuels.
2. Le canal déférent:
Il prolonge celui de l’épididyme et assure le transit des spermatozoïdes jusqu’ ‘à l’urètre.
3. L’urètre: canal uro-génital
C’est le canal unique où se jette les 2 canaux déférents. Cette partie terminale, commune au système
urinaire et au système génital, achemine selon les circonstances, l’urine ou le sperme à l’extérieur de
l’organisme.
Sperme= mélange de spermatozoïdes et des sécrétions des glandes annexes (fluides permettant le
maintient en vie des spermatozoïdes pour une courte durée).
4. Les glandes annexes
4.1. Les vésicules séminales
Ce sont des glandes reliées à la prostate et situées au-dessus et en arrière de celle-ci. Elles se contractent
lors de l’éjaculation, et déversent leur contenu, le liquide séminal (liquide visqueux), dans les canaux
déférents. NB : Le liquide séminal facilite le déplacement des spermatozoïdes et apporte à ceux-ci
substances nutritives nécessaires à la formation d'énergie pour ces mouvements (Fructose).
4.2. La prostate :
Glande située sous la vessie, de par sa position, elle est au carrefour des voies génitales qui véhiculent le
sperme et des voies urinaires qui véhiculent les urines. Elle fabrique le liquide prostatique qui s'écoule dans
des canaux vers la base de la prostate où ils reçoivent les spermatozoïdes en provenance du canal déférent .
Ce liquide contient de nombreux enzymes.
4.3. Les glandes de Cowper (Glande bulbo-urétrales)
Fabriquent un liquide lubrifiant, pour faciliter le passage de spermatozoïdes dans les vois génitale ; le
liquide pré-éjaculatoire.
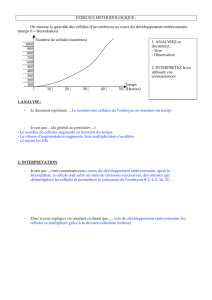
5. Les testicules :
Expériences
Résultats
Conclusions
Ablation des testicules (Rat
castré) d’un rat adulte.
Rat devient stérile et présente
une régression de ses
caractères sexuels secondaires.
Testicules sont responsables de la production
des spermatozoïdes (fertilité) et de la
réapparition et le maintient des caractères
sexuels secondaires.
Greffage de testicule sous la
peau d’un rat castré et sa
connexion à la circulation
sanguine.
Réapparition des caractères
sexuels secondaires mais le rat
reste stérile
Le testicule greffé libère dans le sang des
molécules qui permettent le maintien des
caractères sexuels secondaires Hormone.
Injection de la testostérone
(TST) à un rat castré.
Réapparition des caractères
sexuels secondaires mais le rat
reste stérile.
Hypothèse : Testicules sécrètent de la
testostérone Testostérone est la molécule
libérée dans le sang dans l'expérience 2.
Destruction des cellules de
Leydig.
Perturbation de la
spermatogenèse
Cellules de Leydig sont indispensables à une
bonne spermatogenèse.
Destruction des cellules de
Leydig puis injection de TST.
Restauration de la
spermatogenèse
Les cellules de Leydig fabriquent la
testostérone.

SALMA AGHROUSS
Testicule, glande génitale male à fonctions distinctes :
Exocrine : formation des spermatozoïdes assurée par les tubes séminifères.
Endocrine : synthèse d’hormones androgènes (Testostérones) par le tissu interstitiel (Cellules de
LEYDIG).
5.1. Tubes séminifères
Région centrale du tube = Lumière du tube séminifère (contient
Spermatozoïdes).
Paroi du tube séminifère est formée d'un épithélium stratifié constitué par :
Les cellules germinale : Plusieurs assises au niveau épithélium
séminifère ; dont la Divisions et Maturation successives est à l’origine de
la formation des spermatozoïdes.
Cellules somatiques : cellules de Sertoli ; Permettent le soutien, la protection et la nutrition des cellules
germinales. Le liquide secrété par ces ₵ : assure le transport des cellules germinales vers la lumière du
tube séminifère ; Spermiation ainsi que le transport des spermatozoïdes vers l’épididyme.
5.2. Tissu interstitiel
Un tissu conjonctif lâche très vascularisés, situé entre les tubes séminifères et au sein duquel sont
différenciées des cellules endocrines : les cellules de Leydig ; Ces Cellules produisent et sécrètent environ
95 % de la testostérone. Cette sécrétion est modulée par des facteurs libérés par cellule de Sertoli.
III. Spermatogenèse
Spermatogenèse, ou formation des spermatozoïdes, se déroule au sein des tubes séminifères situés dans
les testicules. Elle s'effectue à partir de cellules souches ; les spermatogonies. Elle débute à la puberté et
est permanente.
La multiplication ₵ souches se fait à la périphérie des tubes séminifères. En remontant vers la lumière
du tube séminifère, les cellules filles mature progressivement et se transforment en Spz.

SALMA AGHROUSS
1. Phase de prolifération ou multiplication (spermatogonies)
Il s’agit de la multiplication des spermatogonies par simple division cellulaire (Mitose), conduisant à la
transformation des spermatogonies en spermatocytes I.
2. Phase de maturation (spermatocytes)
Cette phase correspond à la méiose proprement dit. Les Spermatocytes I vont subir la division
réductionnelle pour donner les spermatocytes II. Ces derniers vont subir la division équationnelle, pour
donner les spermatides.
3. Phase de différenciation (spermatides)
Les spermatides, vont subir une phase de différentiation, appelée spermiogenése. Il s’agit d’un
ensemble de modifications cellulaires, morphologiques, cytologiques qui conduisent à l’obtention des
spermatozoïdes Acquisition des outils nécessaires à la fécondation (acrosome, flagelle) et modification
du noyau. Spermatogonies (2n=22AA+XY) Spermatocytes I et II (n) Spermatozoïde (n=22A+Y).
Spermatozoïde est formé de 3 parties: (1) ; la tète composé du noyau (contenant les chromosomes) et de
l’acrosome (Sac formé par condensation des vésicules Golgiennes, il contient les enzymes nécessaires à la
pénétration dans l’ovocyte), (2) ; la pièce intermédiaire (riche en mitochondries qui fournissent l’énergie
nécessaire au mouvement), (3) ; Le flagelle (formé à partir du centriole (Centrosome).
RQ 1: Les spermatozoïdes, après leur maturation, sont libérés à l'intérieur des tubules séminifères et
vont être stockés dans l'épididyme où ils vont terminer leur maturation (acquisition de la mobilité).
RQ 2: Lors de l'éjaculation, les spermatozoïdes vont passer dans les canaux déférents, se mélanger avec
les sécrétions des vésicules séminales puis de la prostate et des glandes de Cowper, ce qui permet la
formation du sperme. Le sperme passe ensuite dans l'urètre et est éjaculé à l'extérieur au niveau du gland.
IV. Le contrôle du taux de testostérone par le complexe hypothalamo-hypophysaire.
1. Testostérone : Hormone stéroïde de reproduction

SALMA AGHROUSS
Chez l’homme adulte, la testostérone permet la spermatogenèse dans les tubes séminifères, assure le
fonctionnement de l’appareil génital (érection et éjaculation) et maintien les caractères sexuels
secondaires. La production de testostérone est sous régulation nerveuse et hormonale.
2. L’hypophyse contrôle l’activité testiculaire
L’hypophyse ou glande pituitaire est une glande endocrine (sécrétant des hormones) située à la base
du cerveau. Elle est reliée à une autre partie du cerveau appelée l'hypothalamus par une tige hypophysaire
(également appelée tige pituitaire). L’hypophyse secrète 2 hormones, appelées gonadostimulines :
FSH ; Folliculo-stimulinante : Stimule les cellules de Sertoli c.-à-d. elle stimule la spermatogenèse.
LH ; Hormone Lutéinisante : Stimule cellules de Leydig, c’est à dire la production de testostérone.
3. L’hypothalamus contrôle l’hypophyse
L’hypothalamus est une structure nerveuse, située à la base du cerveau. Lorsque les neurones de
l’hypothalamus sont activés, ils libèrent une neuro-hormone, appelée gonadolibérine, la GnRH
(Gonadotrophin Releasing Hormone). Elle stimule sécrétion de FSH et de LH par les cellules d’hypophyse.
NB : La FSH, la LH et la GnRH sont caractérisées par une sécrétion pulsatile (تاضبن).
4. Rétrocontrôle négatif
Le complexe hypothalamo-hypophysaire mesure en permanence la concentration sanguine de
testostérone. S'il y a trop de testostérone (donc de LH), le surplus de testostérone inhibe la production de
LH et de GnRH. C'est ce qu'on appelle un rétrocontrôle négatif.
Remarque : Le surplus de testostérone entraine la fabrication d'une molécule par les cellules de
Sertoli : l'inhibine qui freine la fabrication de FSH.
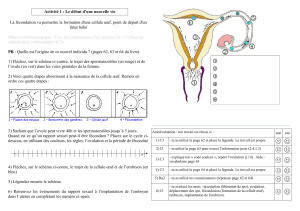
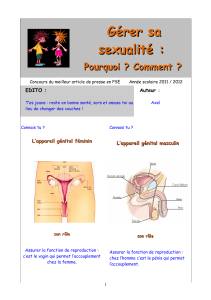
Unité 2 : Anatomie et Physiologie de l’appareil reproducteur de la femme
I. Organes génitaux externes ou vulve
La vulve protège les organes génitaux internes. Elle
II. Organes génitaux internes
1. Ovaires
Les ovaires représentent la glande génitale féminine (Gonades), situés dans la cavité pelvienne. A
l’intérieur, l’ovaire se compose de deux parties dont les limites sont mal définies :
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%